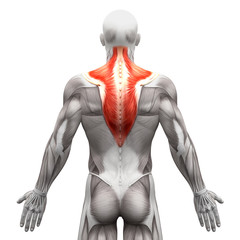
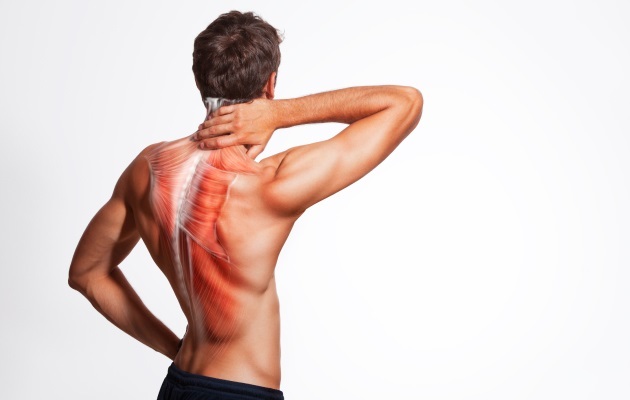
укороченная мышца что это значит
Синдром квадратной мышцы
Автор статьи: Власенко Александр Адольфович
Главный врач, невролог, мануальный терапевт
Образование: Российский национальный исследовательский медицинский университет им. Н.И. Пирогова, Ставропольский государственный медицинский университет
Специализация: лечение мышечно-скелетных болей, миофасциального болевого синдрома, заболеваний позвоночника и суставов, в том числе грыжи диска, протрузии, сколиоза, кифоза, артроза; последствий травм позвоночника и опорно-двигательной системы в целом, последствий травм головы и головного мозга.
Оглавление
Как проявляется синдром квадратной мышцы?
Расположение квадратной мышцы
Когда болит квадратная мышца, её болевые зоны очень схожи с проявлением ряда других болезней. Из-за этого нередко случаются диагностические ошибки, о которых мы поговорим ниже. А сейчас лишь скажем, что благодаря способности имитировать другие болезни квадратную поясничную мышцу прозвали джокером болей в пояснице [Дж. Трэвелл Д. Симонс Миофасциальные боли и дисфункции. Том II. С. 31].
Почему болит квадратная мышца?
Следующая интересная функция квадратной мышц поясницы – она приподнимает таз при вставании, например, с дивана, кресла или из автомобиля. Во всех этих ситуациях участвует квадратная мышца спины.
Теперь, когда вы знаете функции квадратной мышц поясницы, вам будет легко понять, почему квадратная мышца болит, вызывает прострел и что такое синдром квадратной мышцы поясницы.
Что такое синдром квадратной мышцы?
Симптомы синдрома квадратной мышцы
Симптомы синдрома квадратной мышцы возникают в результате активации миофасциальных триггерных точек и напрямую связаны с функциями квадратной мышцы. То есть, любое движение, в котором участвует мышца, может стать причиной боли. Однако, в отличие от множества других мышечных болевых синдромов, для симптомов квадратной мышцы характерно парадоксальное проявление.
Парадокс второй. Когда боль возникает от неудачного наклона, подъёма тяжести или другого неловкого движения, причина этих симптомов квадратной мышцы понятна, она лежит на поверхности и пациенты с опытом стараются избегать подобных ситуаций. Но когда боль возникает на фоне обычных повседневных дел, это становится неприятным сюрпризом. Приготовить еду, помыть посуду, казалось бы, в чём тут нагрузка? Но в том-то и подвох, что привычные действия формируют утомление одних и тех же участков мышечной ткани. А это прямой путь к формированию триггерных точек и последующим симптомам квадратной мышцы.
Диагностика синдрома квадратной мышцы
Диагностика синдрома квадратной мышцы требует от врача обширных всесторонних знаний. И это – не красивые слова, а проза жизни. Помните, мы говорили, что квадратная мышца спины – это джокер, способный имитировать и вводить в заблуждение. Поэтому очень важно уметь отличать этот синдром от схожих патологий. Вообще, умение различать болезни – это обязательный навык врача, который называется дифференциальная диагностика. В данном случае, чтобы с уверенностью сказать, что это синдром квадратной мышцы, а не какая-то иная патология, врач должен знать, что такое отражённая боль, ассоциированные мышцы, сателлитные триггерные точки и многое другое. Но, обо всём по порядку.
Для синдрома квадратной мышцы спины характерны четыре зоны. Но это вовсе не значит, что болеть должно сразу и везде. Боль может беспокоить и в одном из нижеперечисленных мест, и в нескольких, и перемещается из одного места в другое.
Зоны отражённой боли:
Иногда, кроме зон отражённой боли, возникают ассоциированные триггерные точки. Они активируются рефлекторно, вместе с основными триггерами, но боль от них может быть значительно сильнее, чем от основных. При синдроме квадратной мышцы ассоциированные точки находятся в малой ягодичной мышце. Они вызывают боль по ходу седалищного нерва.
Трудно даже подсчитать, сколько диагностических ошибок происходит от незнания этих особенностей? Недаром квадратную мышцу прозвали «Джокером болей в пояснице». Она, действительно, может имитировать другие заболевания. Но, по правде говоря, это не мышца имитирует другие заболевания, а отсутствие необходимых знаний не позволяет отличить синдром квадратной мышцы от других болезней.
Например, почти 90% грыж диска протекают бессимптомно. Они не вызывают боль и не нуждаются в лечении. То же самое касается протрузии и остеохондроза. А теперь представьте, какие мысли и чувства возникают у человека, которого месяцами лечат от бессимптомной грыжи, в то время как на самом деле у него болит квадратная мышца.
Ещё пример. Отражённую боль в области тазобедренного сустава часто принимают за коксартроз или артроз тазобедренного сустава. А если вспомнить, что у нас есть ещё внутренние органы, то вы удивитесь, как много заболеваний желчного пузыря, печени, почек, мочевыводящих путей и кишечника похожи на боль при синдроме квадратной мышцы спины.
Фасциальное укорочение мышц, как первопричина болей в спине, суставах, нарушений осанки
О наличии укороченных мышц мы, как правило, не подозреваем, но именно они становятся первопричиной многих проблем с позвоночником и суставам, развития грыжи, протрузий и остеоартроза. Увы, у каждого из нас есть укороченные мышцы. Как они возникают и почему это так опасно?
Чем плохо укорочение мышцы?
Функциональное укорочение мышцы приводит к ее патологическому напряжению, спазму, формированию миофасциальных триггерных точек (болезненных мышечных уплотнений), а также к хронической перегрузке отдельных зон позвоночника и суставов. А это, в свою очередь, вызывает микротравмы костно-мышечной ткани, нарушение обмена веществ и питания, приводит постепенно к дегенеративным изменениям в позвоночнике, к грыже диска, спондилоартрозу, стенозу спинального канала, остеоартрозу и т.д.
Укорочение фасций становится и причиной нарушения правильной биомеханики движения, в результате чего может нарушаться осанка.
Но и это еще не всё. Укорочение и спазм некоторых мышц приводит к туннельным синдромам. Наиболее часто диагностируются синдром малой грудной мышцы, синдром лестничных мышц, грушевидной мышцы, подвздошно-бедренная нейропатия. При этих синдромах укороченная мышца зажимает нерв, сплетение, кровеносные и лимфатические сосуды, появляются довольно резкие болевые ощущения.
Какие мышцы чаще всего бывают укороченными?
Более всего склонны к укорочению мышцы спины и поясницы (подвздошно-поясничная, квадратная, разгибатели спины).
В верхней части тела – верхняя трапецеевидная мышца спины, малая грудная мышца, стернальная часть большой грудной мышцы (поднимающая лопатку), поперечная мышца грудной клетки, прямая и косые мышцы живота, лестничные мышцы шеи, подзатылочные мышцы, грудино-ключично-сосцевидная, сгибатели суставов верхней конечности.
В нижней части тела – икроножная мышца, сгибатели коленного сустава, грушевидная мышца ягодицы, приводящие мышцы бедра, камбаловидная мышца, передняя больщеберцовая мышца.
Однако, по большему счету, любая мышца нашего тела, при нарушении биомеханики, может подвергаться укорочению.
Почему мышцы укорачиваются и спазмируются?
Теперь мы подобрались к самому главному. Причина бед в большинстве случаев одна – гипотоничность (слабость), снижение функциональности мышцы-антогониста. Слабость хотя бы одной мышцы в организме обязательно вызывает напряжение в другой, которая берет на себя нагрузку слабой. В результате хронического перенапряжения и происходит спазм, укорочение мышцы.
Наглядный пример. Если ослаблена ягодичная мышца, то это вызывает перенапряжение и укорочение мышц поясничного отдела позвоночника. Почему? Главный антагонист поясничной мышцы при ходьбе – большая ягодичная мышца. Когда мы делаем шаг, ягодица, сокращаясь, отводит ногу назад, а поясничная помогает вынести ногу вперед. Ходьба – это, по сути, поочередные сокращения и расслабление большой ягодичной и поясничной мышц. Чем хуже работает большая ягодичная мышца, тем сильнее укорачивается поясничная мышца.
Чем это опасно? Происходит постепенное разрушение хряща тазобедренного сустава (коксартроз), микротравмы межпозвоночных дисков в поясничном отделе позвоночника, а это риски развития протрузии и грыжи диска.
Или такой пример. Укорочение малой грудной мышцы происходит из-за слабости ромбовидной и средней трапеции, что формирует, так называемый, синдром малой грудной мышцы, онемение пальцев рук, боль в руке.
Как обнаружить укороченные мышцы?
Спазмированные мышцы, как правило, дают о себе знать болевыми ощущениями и напряжением при пальпации. Лучший метод диагностики в данном случае – функциональное мышечное тестирование методом прикладной кинезиологии. А инструмент – практический опыт врача.
Но найти укороченную мышцу не главное. Важно определить, какая слабая мышца перенапрягает укороченную. А вот это сложнее, поскольку слабые мышцы не болят и никак не дают о себе знать.
Как узнать, какие мышцы ослаблены
Здесь тоже на помощь приходит мануально-мышечный тест всего организма, всех мышц, и в разных положениях, при ходьбе, сидя, лежа, в наклонах, подъемах рук и ног. Врач-кинезиолог испытывает мышечно-сухожильные рефлексы под напряжением, и так обнаруживает слабые неработающие мышцы.
Как вернуть в работу слабые мышцы?
Процесс можно повернуть вспять, но только одним способом – посредством тренировок, способных снять напряжение, восстановить нормальное состояние фасций и работу гипотоничных мышц, их силу и тонус.
Но обычные упражнения и силовые тренировки в этом не помогут. Напротив, при наличии проблем это может принести больше вреда, чем пользы.
Поэтому прикладная кинезиология предполагает работу на мышцы с помощью реабилитационного оборудования – кинезиотренажеров. Тренажеры спроектированы так, что позволяют изолированно и дозировано (под контролем) включать в работу определенные мышцы, не нагружая другие, и без осевой нагрузки на позвоночник и суставы.
Это позволяет целенаправленно и безопасно нагружать необходимые глубокие скелетные мышцы суставов, позвоночника.
Курс лечения на кинезиотренажерах позволяет решить сразу несколько задач:
— укрепление ослабленных мышц, растяжение укороченных и перегруженных, восстановление функций скелетных мышц, баланса ослабленных и напряженных мышц,
— снятие мышечных спазмов, воспаления околосуставных мышц – источника боли и дискомфорта,
— восстановление питания в зоне пораженного диска или суставного хряща (лимфоотток, кровоснабжение, иннервация) путем активизации глубоких скелетных мышц, что запускает естественные механизмы регенерации костно-хрящевой ткани. Грыжа позвоночника может стать минимальной и даже полностью исчезнуть.
— формирование и укрепление мышечного корсета, который поддерживает и питает позвоночник, суставы,
— формирование новой правильной биомеханики движения для профилактики рецидива боли в дальнейшем. Кинезитерапевт подбирает специальные упражнения для мышц и «переобучает» их двигаться правильно.
Необходима консультация специалиста.
Следите за нами в “Инстаграм” (фото и видео с занятий):
Читайте нас в “Яндекс Дзен”:
Не пропустите самое интересное! Подписывайтесь на наши новости:
Мышечно-тонический синдром
Специалисты реабилитационного центра “Лаборатория движения” помогут в восстановлении функций опорно-двигательного аппарата
Самым частым проявлением дегенеративных патологий позвоночника является мышечно тонический синдром. Длительное и стойкое напряжение мышц, отвечающих за поддержание стабильности позвоночных сегментов, приводит к формированию болезненных «триггерных точек». И только комплексное лечение, направленное на оптимизацию различных звеньев двигательной системы, позволяет существенно облегчить состояние пациента.
Рассказывает специалист ЦМРТ
Дата публикации: 29 Июня 2021 года
Дата проверки: 29 Июня 2021 года
Содержание статьи
Причины мышечно-тонических болевых синдромов
Чрезмерные статические нагрузки и микротравмирование позвоночных структур влечет за собой рефлекторное напряжение мышц, ограничение их подвижности и формирование неоптимального двигательного стереотипа. Основной причиной мышечно-тонического синдрома являются дегенеративно-дистрофические заболевания позвоночника (остеохондроз, межпозвонковые грыжи) и нарушения осанки, связанные с врожденными аномалиями развития и деформацией спинного хребта.
Спровоцировать болезненный мышечный спазм может:
Под воздействием провоцирующих факторов в мышцах происходят биохимические процессы с выделением медиаторов воспаления, вызывающих рефлекторное сокращение мышц.
Симптомы мышечно-тонического синдрома
Основным признаком миотонического синдрома являются глубокие ноющие вертеброгенные боли. Болезненные спазмы, сопровождающиеся уплотнением и отечностью одной или нескольких мышц, существенно ограничивают подвижность. Из-за взаимодействия с нервными рецепторами развивается стойкая болезненность. Та, в свою очередь, усиливает сокращение мышц и замыкает порочный круг: спазм – отек – боль – спазм.
Мышечно-тонический синдром пояснично-крестцового отдела чаще всего становится следствием тяжелых физических нагрузок. Напряжение грушевидной мышцы может повлечь за собой боль в области ягодицы, тазобедренного сустава. В случае сдавливания седалищного нерва возможно онемение одной из конечностей.
Мышечно-тонический синдром шейного отдела проявляется цервикальными болями, болевыми ощущениями в шее, усиливающимися при разгибании и поворотах головы, гиперстезией 4-го и 5-го пальцев руки.
Для мышечно-тонического синдрома грудного отдела характерна болезненность между лопаток и по ходу ребер. Иногда может наблюдаться ощущение жжения и сдавленности в груди, имитирующих проявления сердечных проблем.
Классификация мышечно-тонических синдромов
Существует несколько разновидностей мышечно-тонических болевых синдромов. Они классифицируются в зависимости от локализации:
Помимо вышеперечисленных, патологическим изменениям нередко подвергается трапециевидная, широчайшая грудная, квадратная мышца поясницы, подниматель лопатки. Болевой синдром может быть первичным (охватывающим только спазмированные ткани) и вторичным, локализованным вне зоны повреждения.
Диагностика
Комплекс диагностических мероприятий включает:
Самым информативным, безопасным и безболезненным методом нейровизуализации признана магнитно-резонансная томография. Она дает максимально точную оценку состоянию позвоночника и спинного мозга, позволяет выявить протрузии и межпозвонковые грыжи, определить их размеры и локализацию.
Исследование укороченных мышц

К постуральным мышцам относятся: икроножная и задняя группа мышц бедра, поясничная часть разгибателя спины, квадратная мышца поясницы, аддукторы бедра, прямая мышца бедра, напрягатель широкой фасции, подвздошно-поясничные, верхняя и средняя порция трапециевидной мышцы, косые мышцы живота, грудные, лестничные и ГКСМ, мышца, поднимающая лопатку, сгибатели кисти и пальцев, диафрагма.
Укорочение мышцы, являющееся разновидностью контрактуры, клинически проявляется уменьшением длины активной части мышцы. Происхождение этого явления обусловлено не столько увеличением контрактильности. сколько уменьшением способности к релаксации. В составе укороченной мышцы могут быть локальные гипертонусы. В сути этого феномена лежит сохранение остаточной деформации мышцы. Нарушение реципрокных отношений мышц-антагонистов является нейрофизиологической основой их укорочения. УКОРОЧЕННЫЕ И ВЯЛЫЕ МЫШЦЫ В «ЧИСТОМ» ВИДЕ НЕ СУЩЕСТВУЮТ, обнаруживаются они всегда вместе, в так называемых перекрестных синдромах.
Укорочения мышцы выявляются путем ее растяжения. Этот технический прием используется в методике ПИР в качестве предварительного напряжения. Поэтому все замечания по установлению предварительного напряжения мышц перед релаксацией будут справедливы в отношении выявления укорочения. Очевидно, что это метод также сравнительный — сравниваются между собой симметричные мышцы и антагонисты. О вялости и укорочении можно говорить при выявлении их противоположности в другой мышечной группе.
Основное отличие укороченных мышц от пассивных контрактур заключается в возможности восстановления нормальных сократительных ее свойств без структурной перестройки мышцы.
МЕТОДИКА ИССЛЕДОВАНИЯ:
ТРЕХГЛАВАЯ МЫШЦА ГОЛЕНИ (камбаловидная мышца).
При укорочении этой группы мышц ограничено разгибание стопы. В норме глубокое приседание на корточки возможно с касанием пяткой опоры. При укорочении трехглавой мышцы возможно приседание лишь на носках. В практических целях важно выделить укорочение камбаловидной и икроножных мышц. При укорочении икроножной мышцы ограничение разгибания стопы более заметно при вытянутой ноге (т.е. при разгибании коленного сустава), тогда как для камбаловидной мышцы это не имеет значения. На практике же чаще встречается укорочение икроножной мышцы голени. При этом приседание с касанием пяток возможно, но укороченная камбаловидная мышца не позволяет совершить это движение.
МЫШЦЫ ЗАДНЕЙ ГРУППЫ БЕДРА.
Сущность теста состоит в воспроизведении симптома Ласега. В норме возможен подъем вытянутой (т.е. разогнутой в коленном суставе) ноги до 80-85°. При укорочении мышц часто пациентами испытывается боль на задней поверхности бедра, особенно в области подколенной ямки. При сгибании колена подъем ноги возможен без ограничения.
СГИБАТЕЛИ БЕДРА
(подвздошная, поясничная, прямая мышца бедра и мышца, натягивающая широкую фасцию бедра).
Исследование проводится в положении лежа на спине, ягодицы пациента находятся на краю кушетки. Одной рукой пациент обхватывает согнутое колено и притягивает (сгибает в тазобедренном суставе) к животу, а другая нога свободно свисает. При укорочении подвздошно-поясничной мышцы свисающая нога поднимается выше горизонтали. Укорочение прямой мышцы бедра сопровождается при этом движении разгибанием в коленном суставе, а укорочение мышцы, натягивающей широкую фасцию бедра — отклонением надколенника кнаружи. Уточнение обнаруживаемых патологических изменений проводится нацеленным растяжением отдельной мышцы при описанном положении пациента.
РАЗГИБАТЕЛИ СПИНЫ.
В положении стоя предварительное мнение об укорочении можно составить на основании увеличения лордоза поясничного отдела. В положении сидя пациенту предлагается достать в наклоне вперед лбом колени. Пациентам с длинным туловищем эта проба удается лучше. Диагностическая ценность этого приема для оценки укорочения разгибателей спины поясничного отдела позвоночника может быть повышена, если пациенту предлагается удержать гребни тазовых костей руками и затем совершить сгибание туловища. Если во время этого движения кифоз в пояснице не формируется, можно говорить об укорочении исследуемых мышц. Этот тест полезен в динамике процесса. Укорочение разгибателей шейного отдела оценивается величиной сгибания головы — в норме всегда удается достать подбородком грудину.
КВАДРАТНАЯ МЫШЦА ПОЯСНИЦЫ.
Об укорочении этой мышцы в положении стоя можно судить по отклонению бедра на пораженной стороне при максимальных наклонах в стороны. При этом исследователь должен следить за положением таза: он не должен подниматься, и величиной подъема (наклона) туловища.
Исследование остальных мышц, имеющих тенденцию к укорочению (верхняя порция трапециевидной мышцы и др.) проводится во время лечебных манипуляций.
Прогрессирующие мышечные дистрофии
Прогрессирующие мышечные дистрофии (ПМД) — гетерогенная группа наследственных заболеваний, характеризующихся прогрессирующей мышечной слабостью и атрофией скелетных мышц.
КЛИНИЧЕСКАЯ КАРТИНА
СИМПТОМЫ
При ПМД Дюшенна, Беккера, конечностно-поясных формах проявляется наиболее выраженная слабость в пояснично-подвздошных мышцах, мышцах бёдер, дельтовидных, дву- и трёхглавых мышцах плеча. Менее выражена слабость в дистальных мышцах конечностей. Лицевые мышцы остаются сохранными. Наряду с мышечной слабостью постепенно развиваются гипотрофии поражённых мышц вплоть до атрофии на поздних стадиях. При этом соседние мышцы могут быть полностью клинически интактны.
ЛЕЧЕНИЕ
Лечение должно производиться исключительно врачом-неврологом. Самолечение недопустимо. В настоящий момент радикального лечения ПМД не существует. Цель лечения — поддержание мышечной силы, предупреждение развития контрактур, деформаций суставов.
Немедикаментозное лечение
Чрезмерная физическая нагрузка, как и недостаточная, приводит к нарастанию мышечной слабости. Ежедневная ЛФК позволяет поддерживать мышечный тонус и препятствует развитию контрактур. Комплекс ЛФК обязательно должен включать активные и пассивные упражнения, упражнения на растяжку/предупреждение контрактур и дыхательную гимнастику. Активный массаж с разминанием мышц может усиливать мышечную слабость и утомляемость, поэтому рекомендуют щадящий массаж. Физиотерапевтическое лечение больные переносят по-разному: некоторые не ощущают улучшений или даже жалуются на усиление мышечной слабости.
Хирургическое лечение
В некоторых случаях возможно хирургическое лечение контрактур, однако при этом необходимо помнить о возможности увеличения мышечной слабости за время восстановительного лечения (вплоть до потери способности к ходьбе). В ряде случаев необходима имплантация кардиостимулятора.