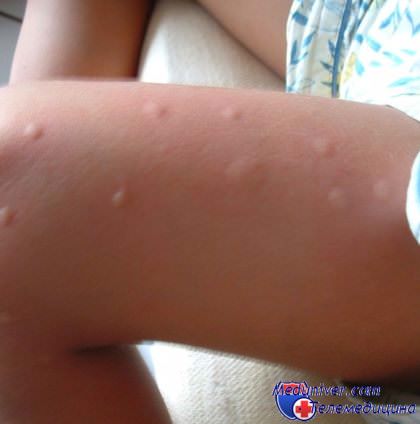
у ребенка аллергическая реакция на укус насекомого что делать
Укусы насекомых у детей: профилактика и лечение
С наступлением летней жары для большинства родителей стала актуальной проблема профилактики и лечения укусов насекомых.
Быстрый переход
Профилактика на улице
Пока ребенок маленький, его легко накрывать накидкой от комаров прямо в коляске. В некоторых случаях удобно использовать защитную одежду или шатры с антимоскитными сетками. Во всех остальных ситуациях почти единственной мерой защиты становятся репелленты. В современных репеллентах обычно используется один из этих двух основных активных ингредиентов — ДЭТА или пикаридин.
ДЭТА (диэтилтолуамид) — наиболее часто используемый ингредиент широкого спектра действия, который эффективен против комаров, кусающих мух, блох и клещей. В большинстве случаев репеллент с концентрацией ДЭТА до 10 % предотвратит укусы комаров. В районах повышенного риска инфекций, передающихся насекомыми (где встречаются малярия, вирус реки Росс, вирус леса Барма и лихорадка Денге), следует использовать репелленты с концентрацией ДЭТА в 15–30 %.
ДЭТА можно безопасно наносить на хлопок, шерсть и нейлон, но он может повредить спандекс, вискозу, ацетат и одежду из кожи. ДЭТА может растворять пластик и винил (например, оправы для солнцезащитных очков или ремешки для часов).
Пикаридин — новый компонент репеллентов, не имеющий запаха и менее липкий по сравнению с ДЭТА. Может быть более приятным в использовании, не растворяет пластик. Исследования показали, что пикаридин столь же эффективен, как ДЭТА; однако его защита менее долгосрочная, и его нужно будет наносить чаще. Продукты, содержащие 10% пикаридина, предотвратят укусы насекомых в большинстве ситуаций.
Безопасность применения репеллентов у детей
Перед использованием прочтите этикетку, оцените уровень ДЭТА или пикаридина в препарате и используйте репеллент только в соответствии с указаниями производителя.
Следуйте простым правилам:
Физические методы защиты
Комаров привлекают темные цвета, поэтому следует носить светлую одежду, закрывающую запястья и лодыжки, чтобы уменьшить вероятность укусов. Если вы планируете путешествие в районы повышенного риска, рекомендуется получить медицинскую консультацию перед началом поездки; вам могут быть необходимы дополнительные прививки против инфекций и/или препараты для химиопрофилактики малярии.
Застоявшаяся вода привлекает комаров, поэтому держитесь подальше от плотин, прудов, болот и других мест со стоячей водой.
Чтобы препятствовать размножению комаров около вашего дома:
Профилактика в доме
Основой защиты от гнуса в доме являются москитные сетки и фумигаторы. Внимание! Помните, что москитная сетка увеличивает риск падения ребенка из окна, так как создает иллюзию барьера — используйте блокираторы на окна.
Фумигаторы могут работать на пластинах или жидкости, медленно распыляя токсичное для насекомых вещество вокруг себя. Чаще всего в фумигаторах используется вещество эток (оно же праллетрин).
Частый вопрос педиатру является «мой ребенок нашел и сжевал пластину от фумигатора, чем это ему грозит?» В пластине фумигатора содержится около 9 мг праллетрина. Токсическая доза праллетрина для человека через рот составляет 600 мг/кг (LD50). Таким образом, ни поедание этих пластин, ни вдыхание паров от фумигатора обычно не способно нанести серьезный вред ребенку, однако попадания репеллентов и химических веществ для фумигаторов в рот и на слизистые все же следует избегать.
Подробнее об использовании репеллентов и фумигаторов можно прочесть на сайте Роспотребнадзора.
Лечение укусов насекомых
Многие дети (и некоторые взрослые люди) имеют выраженные местные реакции на укусы гнуса (комаров, мошек, слепней): сразу после укуса в радиусе 1–3 см вокруг него образуется уртикарный элемент (как при крапивнице, внутрикожный отек), держится несколько часов и интенсивно зудит. Далее он переходит в папулу, она меньше по размерам, но более стойкая. Поверх этой папулы часто бывают расчесы и кровавые или серозные корочки. Папула проходит обычно в течение нескольких дней, а корочки могут оставаться очень долгое время — если человек расчесывает их ногтями несколько раз в день, сдирает, и они образуются заново. Применение наружных или системных лекарств после укусов насекомых снижает вероятность серьезных расчесов, вторичного инфицирования, уменьшает неприятные симптомы (зуд, отек в месте укуса, жжение и гиперемию) и ускоряет выздоровление. Особенно это важно для детей, которые склонны к более бурным местным реакциям, гораздо хуже могут сдерживать позывы к расчесам места укуса до кровавого струпа.
Сразу после укуса
Как только вы обнаружили на коже ребенка уртикарные следы от свежих укусов (пришли домой с улицы или взяли проснувшегося младенца на руки), нанесите на места укусов охлаждающую противозудную болтушку (Каламин или Циндол). Повторяйте нанесение раз в час в этот день, скорее всего через сутки вы с трудом сможете найти место укуса (все изменения на коже исчезнут).
Если уртикарный элемент все же перешел в папулу или корочку
Если вы не наносили болтушку, или наносили, но папула все же сформировалась и зудит, начните применение на это место стероидного крема низкой степени активности (гидрокортизоновая глазная мазь, Синафлан или Афлодерм). Стероид наносится 1–2 раза в день, на один элемент сыпи требуется объем мази не более половинки рисового зернышка. Курс обычно занимает 2–4 дня, за это время элемент почти полностью пройдет. При сильном зуде или локальном отеке вы можете использовать антигистаминный препарат второго поколения, например Зодак (по инструкции) несколько дней подряд.
Если мошка укусила около глаза или в губу, и развился пугающих размеров отек
В таком случае у ребенка может перестать открываться глаз, могут появиться проблемы с произношением слов (опухшая губа мешает внятно говорить). Чаще всего достаточно лишь подождать, или приложить холод и подождать — и уже через 15–30 минут такой локальный отек начинает спадать, а через час проходит полностью. В тяжелых случаях, или если хочется ускорить выздоровление, можно (помимо холода) использовать антигистаминный препарат внутрь и местный стероид наружно.
Если укусило перепончатокрылое (оса, пчела, шмель, шершень и др.)
Важно: при ужаливании пчелой нужно как можно быстрее удалить жало из раны, оказание помощи начинается с этого шага.
Частое осложнение на укусы насекомых: папулезная крапивница
Папулезная крапивница — сыпь, возникающая в ответ на укусы насекомых в местах, где насекомое не кусало, это такая «медленная аллергия» на укусы. Чаще всего она возникает в ответ на укусы блох (в том числе земляных), клещей и чесоточного зудня, но и простой гнус может к ней приводить. Папулезная крапивница не опасна, но может доставлять неудобства, зуд, косметический дефект и длиться несколько месяцев. Она рано или поздно пройдет и сама, но для облегчения симптомов и ускорения выздоровления бывает полезным длительный курс антигистаминных препаратов и иногда местное лечение. Подробнее можно прочесть тут.
Общие советы
Постарайтесь не давать ребенку чесать место укуса, особенно глаза. Это дает сиюминутное облегчение, но приводит к расчесам, занесению инфекции, и заметно удлиняет время выздоровления.
У ребенка аллергическая реакция на укус насекомого что делать
За окном лето и пусть в этом году погода редко радует солнцем и теплом, сидеть дома никому не хочется. Особенно везет тем, кто живет в частном доме или имеют свою дачу. Как же прекрасно работать на свежем воздухе, загорая на солнце, а потом отдохнуть, удобно устроившись на террасе, любуясь окружающим пейзажем или около мангала, ожидая, когда будет готов вкусный шашлык.
К сожалению, в наши дни многие люди отказываются от выездов на природу, особенно с детьми. Пугают их мелкие кровососы, которые могут не только укусить и вызвать мучительный зуд, но и стать причиной развития опасных инфекций и аллергии. Испорченные летние месяцы… Родители боятся отправиться на дачу и лес, ведь ребенок там, пробежавшись по высокой траве, может подцепить клеща или стать «добычей» стаи комаров, которые предпочитают кусать детей и молодых женщин, так как их кожа тоньше и легче прокусывается.
Для большинства детей комариные укусы не опасны. Покраснение, припухлость и зуд, появившееся на месте укуса, быстро проходят. Но в последние годы увеличилось число детей, у которых укусы комаров вызывают серьезную аллергическую реакцию, которую принято называть кулицидоз. Для многих родителей кулицидоз сегодня является очень серьезной проблемой, особенно для тех, которые имеют наследственную предрасположенность к возникновению аллергической реакции к комариному укусу.
При тяжелых формах кулицидоза может возникать аллергическая реакция организма в виде приступов удушья, одышки, насморка, болей в животе, головокружений и температуры. Редко аллергия на комариный укус проявляется такими признаками, как тошнота, рвота, резкое снижение давления, тахикардия и анафилактический шок.
Ребенку самостоятельно справиться с аллергической реакцией на комариный укус без помощи взрослых очень трудно. Интенсивность зуда такова, что ребенок не может ни играть спокойно, ни спать. Раздражение мешает и заставляет его постоянно чесать места укуса. В результате подобного рода действий происходит быстрое увеличение размеров покраснений и припухлостей, которые иногда достигают 10 см в диаметре. Кроме того, постоянные чесания приводят к травмированию кожи и развитию воспаления на месте ранки.
Если у ребенка до укуса комара не было никакой аллергии, то для начала снять зуд и дискомфорт попробуйте испытанными народными средствами:
1. Нашатырный спирт. Намочите ватный тампон нашатырным спиртом, разбавленным водой и протирайте им места укуса комаров.
2. Компресс из соды. В стакане кипяченой воды растворите одну чайную ложку соды, охладите, намочите ватный тампон в содовом растворе и прикладывайте его на покрасневшие и опухшие после укуса участки кожи.
3. Пакетик с черным или зеленым чаем. Избавиться от зуда и снять воспаления хорошо помогает и чай. Заварите пакетик зеленого или черного чая, затем приложите отжатый пакетик на больные части тела.
4. Сок алоэ, ромашки, календулы, подорожника или мяты. Зелень этих растений следует промыть и разминать так, чтобы из нее выделился сок, затем эту кашицу приложить на несколько минут к отечному и зудящему месту на теле.
5. Эфирные масла. Масло эвкалипта, перечной мяты и чайного дерева устраняют разражения, снимают зуд и отечность кожи.
Ну и конечно, как любого недуга, кулицидоза лучше избежать, чем лечить. Чтобы ребенок не страдал от укуса комаров, перед выходом на улицу надо наносить на их одежду репелленты, отпугивающие комаров. А чтобы мелкие кровососы не проникли в квартиру, на окна необходимо установить москитные сетки.
— Вернуться в оглавление раздела «Физиология человека.»
Аллергия на комариные укусы: как помочь ребенку?
В данной статье мы поговорим о наиболее распространенных укусах насекомых. Рассмотрим анатомическое строение комаров, их основные аллергены, симптомы кулицидоза, а также средства для лечения данного недуга.
Характеристика комаров
Комар обыкновенный представляет собой кровососущее насекомое, которое распространено повсеместно, преимущественно вблизи водоемов. Размеры их варьируют в пределах от 4 до 8 мм. Жизненный цикл комара представляет собой ряд определенных последовательных стадий, в процессе которых из яиц образуются зрелые комары – имаго.
С целью размножения самка комара откладывает яйца в теплую стоячую воду. В роли таких водоемов выступают преимущественно пруды, ставки, заболоченные местности, речки и многие другие. Развитие комара в воде происходит до семи-восьми суток. Все зависит от температуры воды, в которой находятся яйца.

Рассматривая тему комаров, очень важно понимать питание комаров. Питание комаров позволит понять, как и с какой целью данный вид насекомых нередко так сильно тревожит людей. Людей кусает только самка комаров. В месте укуса самка вводит свою слюну, которая в некоторой степени позволяет обезболить это место. Как раз контакт со слюной комара приводит к развитию аллергических реакций. Стоит отметить, что помимо аллергии, поражение комарами может привести к развитию различных инфекций. Кровь человека необходима для развития яиц, в остальном их потребности обеспечиваются сахарами, которые они получают из соков различных растений.
Кулицидоз и его проявления
Кулицидоз – это аллергическая реакция на укус комара.
Проявления кулицидоза могут быть различные. Как правило, кулицидоз характеризуется появлением местной аллергической реакции.
Местная аллергическая реакция характеризуется появлением:
В редких случаях бывают и выраженные общие реакции, для которых характерно:
Репелленты
Репеллент представляет собой вещество, которое отпугивает насекомых и, тем самым, позволяет предотвратить их нападение. То есть репелленты представляют собой средства от укусов комаров для детей. Они отличаются по способу действия и вещества, входящего в их состав.

Выпускаются в виде кремов, мазей, аэрозолей и прочих приспособлений. На прилавках витрин магазинов и аптек вы можете встретить наиболее популярные из них:
Существуют и более сильные репелленты, которые могут иметь ограничения по возрасту. Как правило, в своем составе они содержат не натуральные, а химические вещества в различных концентрациях. Наиболее популярным химическим веществом является диэтилтолуамид (ДЭТА). Среди сильных средств стоит отметить:
Как помочь ребенку при укусе комаров
Рейтинг лучших средств против аллергии на комаров
Среди наиболее популярных средств против аллергии на комариные укусы выделяют:
6. Фторокорт. Относится к группе глюкокортикостероидов для наружного применения, то есть является гормональным препаратом. Обладает выраженным противоаллергическим и противовоспалительным действиями.
Аллергия является настоящей проблемой современного мира. Не является исключением инсектная аллергия. Одним из наиболее распространенных кровососущих насекомых являются комары.
Актуальность данной проблемы связаны с повсеместным распространением данного вида насекомого. Особенно тяжело переносят комаров дети раннего возраста. Очень важно своевременно оказать помощь малышу с целью исключения более серьезных последствий. Основной профилактикой нападения комаров является использование закрытой одежды и репеллентов. В случае возникновения аллергии, необходимо воспользоваться лекарственными средствами. Существует как натуральные, так и химические лекарственные препараты. Мы отдаем предпочтение именно синтетическим, химическим веществам, прежде всего, глюкокортикостероидам для наружного применения. Они позволяют в кратчайшие сроки добиться стойкого противоаллергического и противовоспалительного эффекта. Данные эффекты позволяют полностью устранить явления аллергии. Нередко в более тяжелых случаях возможна комбинация ГКС для наружного применения и антигистаминных препаратов перорально (лоратадин, зиртек, дезлоратадин, супрастин и другие). Не занимайтесь самолечением, при возникновении симптомов заболевания обращайтесь к педиатру.
У ребенка аллергическая реакция на укус насекомого что делать
Поделиться с друзьями
В мире насчитывается около одного миллиарда видов насекомых — это самые распространенные живые существа на планете. Контакты с ними зачастую непредсказуемы, незаметны и могут приводить к развитию инсектной аллергии¹. В результате возникает либо легко протекающая местная, либо системная реакция, которая способна даже стать причиной смерти¹.
Какие насекомые чаще вызывают аллергическую реакцию
Аллергены насекомых могут вызвать реакцию при попадании в организм вместе с ядом при ужалении пчел, ос и других перепончатокрылых, со слюной при укусе насекомых отряда двукрылых (комары, москиты и др.), контактным и ингаляционным способом².
Укусы жалящих насекомых
составляет уровень аллергии
на жалящих насекомых среди населения в ряде регионов России³
Яд жалящих насекомых состоит из множества биологически активных веществ, которые и обуславливают аллергические и токсические (отравляющие) эффекты. Присутствующие в нем биогенные амины ведут к расширению и повышению проницаемости сосудов, вызывают болевые ощущения. Пептиды и фосфолипиды приводят к развитию токсических эффектов. А причиной аллергических реакций являются высокомолекулярные белки и ферменты¹,⁴.
У лиц сенсибилизированных к яду насекомых местная аллергическая реакция проявляется в виде покраснения и отека до 10 сантиметров и более в месте ужаления. Данные проявления аллергии сопровождаются сильным зудом и сохраняются не менее суток⁴.
Системная аллергическая реакция сопровождается поражением кожи, органов дыхания, сердечно-сосудистой и пищеварительной систем, а также нервной системы. Слабая форма реакции проявляется в виде сыпи, зуда, общего недомогания, чувства беспокойства; в выраженной степени к симптомам могут добавиться ангионевротический отек, головокружение, боли в области сердца и живота. Для тяжелой реакции характерны отек гортани, охриплость голоса, бронхоспазм¹,⁴. В течение нескольких мгновений после ужаления может развиться анафилактический шок¹,⁴.
Существует важная закономерность: чем быстрее началась реакция, тем тяжелее она протекает¹.
Укусы кровососущих насекомых
Аллергическая реакция при укусе блох, комаров, мух, клопов, слепней, москитов и иных кровососущих насекомых — это иммунная реакция на белки в слюне насекомого⁴.
обнаружено в слюне комара, способных спровоцировать развитие аллергии⁵.
Аллергические реакции на кровососущих насекомых обычно возникают через шесть-восемь часов после контакта, нарастая в течение двух суток¹. Чаще всего они протекают по следующей схеме: попадая в организм человека, чужеродные белки образуют иммунные комплексы с антителами, которые активируют синтез медиаторов, ответственных за развитие симптомов аллергии. Иногда реакция может протекать по IV типу.
Системные аллергические реакции при укусах кровососущих насекомых наблюдаются крайне редко. Они проявляются в виде крапивницы, отека Квинке или бронхоспазма, иногда анафилактического шока¹.
Кроме яда и слюны, аллергическую реакцию могут вызвать продукты жизнедеятельности или структурные белки бабочек, тараканов и прочих насекомых. Их аллергены, попадая на слизистые оболочки, обуславливают развитие аллергического ринита и конъюнктивита. Реакция может развиться и при соприкосновении с частицами насекомого¹,⁴. Также у людей, постоянно работающих с продуктами пчеловодства, может развиваться специфический аллергический дерматит. У аллергиков, реагирующих на укусы пчел и шмелей, случается развитие перекрестной аллергической реакции на продукты пчеловодства — прополис, воск, маточное молочко, мед, косметические и лекарственные средства, в составе которых имеются эти вещества¹,⁶.
Типы реакций
Инсектная аллергия может протекать по I, III или IV типу
аллергических реакций¹.
Они характерны для последствий нападений жалящих насекомых, реже наблюдаются при укусах комаров или при контакте с фрагментами тел насекомых1. После распознавания аллергена вырабатываются иммуноглобулины Е (Ig E). Они крепятся к тучным клеткам — тем самым создают состояние сенсибилизации. При повторном попадании аллерген соединяется с иммуноглобулинами Е (Ig E) на тучных клетках, что вызывает выброс гистамина, гепарина и других медиаторов воспаления, которые ответственны за проявление аллергических реакций⁷. Этот механизм лежит в основе возникновения анафилактического шока, аллергического ринита, крапивницы, отека Квинке. Характерные симптомы могут развиваться в течение часа¹.
Аллергены слюны насекомых и антитела образуют иммунокомплексы¹,⁷, под влиянием которых активируются медиаторы. Медиаторы обеспечивают утилизацию иммунных комплексов, однако при чрезмерном синтезе оказывают повреждающее действие на окружающие ткани7. Реакции III типа проявляются в виде васкулитов, артритов, нефрита¹.
Они проявляются через 24–48 часов после контакта с продуктами жизнедеятельности насекомых или укуса кровососущего насекомого⁷.
В ответ на попадание аллергена образуются сенсибилизированные Т-лимфоциты. На их поверхности есть рецепторы, способные взаимодействовать с соответствующими антигенами. При повторном попадании аллергена он соединяется с сенсибилизированными лимфоцитами, это ведет к выделению медиаторов, которые обуславливают развитие симптомов аллергии⁷. По IV типу протекают контактный дерматит, инфильтраты (отечность) от укусов¹.
Как оказать первую помощь
Схема первой помощи при местных аллергических реакциях на укусы кровососущих и жалящих насекомых принципиально не отличается
друг от друга.

с аллергеном.

не сдавливать ядовитый мешок, в противном случае это ускорит поступление яда в рану.


Дальнейшая тактика лечения зависит от состояния пациента. Если он не ощущает общее недомогание, отек в месте укуса небольшой, температура тела нормальная, то с проблемой можно справиться собственными усилиями, применяя антигистаминные препараты и мази с глюкокортикоидами¹.
При системных реакциях (высокой температуре, проблемах с дыханием, обширном отеке и т. д.) требуется срочная госпитализация.
Инсектная аллергия и особенности ее терапии
Аллергены насекомых могут вызвать развитие сенсибилизации при попадании в организм несколькими путями: с ядом — при ужалении перепончатокрылых (пчелы, осы и др.); со слюной — при укусе насекомых отряда двукрылых (комары, москиты
Аллергены насекомых могут вызвать развитие сенсибилизации при попадании в организм несколькими путями: с ядом — при ужалении перепончатокрылых (пчелы, осы и др.); со слюной — при укусе насекомых отряда двукрылых (комары, москиты и др.); ингаляционным и контактным способом — с чешуйками, личинками бабочек, сверчков, жуков и т. п. [1].
Аллергия на укусы насекомых протекает в виде немедленной или замедленной реакции в местах укуса. Обычно укус кровососущих насекомых (комаров, москитов, блох) вызывает локальные проявления в виде отека, покраснения и полиморфной сыпи (папулезной, уртикарной, геморрагической, буллезной, некротической формы) и крайне редко — серьезные аллергические реакции. Иногда на укусы мошек может наблюдаться рожистоподобная реакция в виде острой эритемы, протекающей без повышения температуры и увеличения регионарных лимфоузлов. Аллергены слюны москитов могут быть также причиной развития зудящей узелковой сыпи (флеботодермия). Описаны редкие случаи генерализованной уртикарной сыпи на укус даже одного кровососущего насекомого [1, 2].
Инсектная аллергия чаще встречается в летнее и осеннее время. Насекомые жалят при проведении садовых работ, в местах пикников, привлекают их также дворовые мусорные баки, компостные ямы; не стоит забывать о гнездах ос, которые располагаются, как правило, под карнизами, на чердаках. Однократное воздействие больших доз яда насекомых через ужаление сопоставимо с ежегодной дозой вдыхаемых аллергенов пыльцы. Развитие такой высокодозовой сенсибилизации объясняет, почему распространенность атопии среди пациентов с IgЕ-сенсибилизацией к ядам та же, что и в нормальной популяции [3].
Нормальная реакция на ужаление насекомых обычно проявляется в виде умеренного локального покраснения и отечности, тогда как выраженная локальная реакция — эритемой и сильным отеком, который может нарастать в течение 24–48 ч и сохраняться даже более 10 дней. Одновременно больного могут беспокоить слабость, недомогание, тошнота. В редких случаях имеют место инфекция и воспаление подкожно-жировой клетчатки [2].
Местные реакции лечат наложением на место укуса холодного компресса, используют также наружную терапию топическими противозудными препаратами (Фенистил гель, Псилобальзам), больному дают антигистаминный препарат нового поколения (лоратадин, цетиризин и др.). При сильно выраженной локальной реакции назначают топические кортикостероиды нефторированного ряда (метилпреднизолона аципонат, мометазона фуроат и др.). В наиболее тяжелых случаях местной реакции обосновано назначение 2–3-дневного курса преднизолона в дозе 30–40 мг/сут.
Примерно у 5% больных с выраженной местной реакцией в анамнезе при повторном ужалении насекомого может развиться генерализованная системная реакция с жизнеугрожающим состоянием — анафилактический шок. Чаще всего такие реакции вызываются ужалениями ос, пчел, реже шмелей и шершней; в 30% случаев больные не могут назвать вид ужалившего насекомого.
В США ежегодно погибает около 50 человек от аллергии на ужаление насекомых. Анафилактический шок на ужаление считается также одной из причин необъяснимой внезапной смерти. Большинство летальных случаев в 1998 г. в этой стране было отмечено у лиц в возрасте 40–60 лет, чаще у мужчин (28%), крайне редко — у детей (1 случай среди детей в возрасте 0–9 лет) [4]. В Казани, по данным проф. Р. С. Фассахова и соавторов, с 1993 по 1998 г. в аллергологическое отделение поступило 55 пациентов с аллергией на ужаление насекомого в возрасте от 16 до 70 лет [5]. В 44% случаев реакции были вызваны ужалением ос, в 31% случаев — пчел, шершня — в 1 случае. В популяционном исследовании мы не выявили ни одного случая системной аллергии на укус насекомых при опросе 2147 школьников г. Москвы (2003 г.) [6].
Реакции на ужаление перепончатокрылых насекомых делятся на аллергические, токсические и псевдоаллергические. Гиперчувствительность к яду или слюне насекомых запускается иммунологическими механизмами по немедленному типу с включением аллергенспецифических IgE-антител. Токсические реакции возникают при одновременном ужалении большим количеством насекомых и индуцируются действием ряда медиаторов, содержащихся в их яде. По клинической картине отличить токсические от аллергической реакции иногда бывает довольно трудно. У некоторых больных через 2–7 дней после ужаления могут возникать реакции, напоминающие сывороточную болезнь (артралгии, уртикарная сыпь, недомогание, повышение температуры). Такие больные при повторном ужалении имеют высокий риск развития анафилактического шока [2].
Выше уже говорилось о локальных реакциях при укусе насекомых. Системные реакции встречаются намного чаще местных (до 70% всех случаев ужаления насекомых) и, по мнению ряда авторов, могут различаться по степени тяжести [2, 4]. Однако клинические симптомы анафилактического шока, вызванного ужалением насекомого, хотя и могут варьировать по проявлениям и выраженности, но они ничем не отличаются от анафилактического шока любой этиологии [4].
У больных с анафилактическим шоком в 100% случаев встречаются гемодинамические нарушения: снижение артериального давления, слабость, головокружение. Другие типичные клинические симптомы анафилактического шока — диффузная эритема, сыпь, крапивница и/или ангиоотек; бронхоспазм; ларингоотек и/или нарушение сердечного ритма. У больного могут наблюдаться также такие признаки, как тошнота, рвота, головная боль, потеря сознания; в 5–8% случаев — головная боль, судороги, боль в груди.
Генерализованная крапивница или ангиоотек являются наиболее частой клинической манифестацией анафилаксии (92%) и наблюдаются как изолированно в виде одного симптома, так и на фоне тяжелой анафилаксии [7]. Однако кожные симптомы могут появиться позже или отсутствовать при быстром прогрессирующем течении анафилаксии. Следующие по частоте симптомы — респираторные (ангиоотек гортани, острый бронхоспазм), реже встречаются абдоминальные и гастроинтестинальные симптомы (боль в животе, тошнота, диарея).
Чаще всего симптомы анафилактического шока появляются в течение первых 15 мин после ужаления, причем раннее начало практически всегда ассоциируется с более тяжелым течением и соответственно выраженной симптоматикой заболевания. Дети имеют меньший риск развития повторной анафилаксии, особенно если у них аллергия на ужаление проявлялась в виде кожных симптомов (крапивница, сыпь, отек Квинке). Однако у больных любого возраста с первичным тяжелым анафилактическим шоком в анамнезе при повторном ужалении насекомого возможен рецидив анафилаксии в 70% случаев [2].
Поскольку жизнеугрожающие симптомы анафилаксии могут рецидивировать, больных следует наблюдать в течение первых 24 ч после первых проявлений заболевания (в 20% случаев анафилактический шок может рецидивировать через 8–12 ч после первого эпизода) [7]. Исследователи отмечают бифазное течение анафилаксии, которое клинически не отличается друг от друга, но требует использования достоверно больших доз адреналина.
К факторам, которые усиливают тяжесть анафилактического шока или влияют на его лечение, относят наличие у больного бронхиальной астмы, сопутствующих заболеваний сердечно-сосудистой системы, лекарственную терапию β-адреноблокаторами (Анаприлин, Атенолол, Метопролол и др.), ингибиторами ангиотензинпревращающего фермента и моноаминооксидазы. В таких случаях, с одной стороны, усиливается реакция дыхательных путей на высвобождаемые при анафилаксии медиаторы воспаления, а с другой — уменьшается влияние адреналина: наряду с тяжелой степенью анафилаксии появляется парадоксальная брадикардия, гипотензия, тяжелый бронхоспазм [7]. Экспериментально было доказано, что в таких случаях для купирования бронхоспазма и восстановления β-адренергической чувствительности у больного, принимающего β-адреноблокаторы, дозу неселективного β-агониста тербуталина необходимо увеличить в 80 раз [8]. Применение ингибиторов ангиотензинпревращающего фермента (Капотен, Энап) у ряда больных вызывает кашель, отек гортани или языка с последующим развитием асфиксии. Ингибиторы моноаминооксидазы (моклобемид, ниаламид и др.) замедляют скорость расщепления адреналина, усиливая его побочные эффекты [2, 8].
Наибольшее количество летальных случаев от инсектной аллергии, регистрируемые в группе лиц старшего возраста, связывают с наличием сопутствующих сердечно-сосудистых заболеваний, с приемом лекарств и наличием других возрастных патологических изменений в организме [8].
Лечение и профилактика
Анафилактический шок требует проведения неотложной терапии: незамедлительно у больного оценивают сердечную и дыхательную деятельность, проверяют адекватность поведения. Препаратом выбора при анафилактическом шоке является адреналина гидрохлорид.
Адреналин обладает следующими свойствами:
В зависимости от диапазона применяемых доз может оказывать эффекты:
Адреналина гидрохлорид выпускают в виде 0,1%-ного раствора в ампулах по 1 мл (в разведении 1 : 1000 или 1 мг/мл); для внутривенного введения 1 мл 0,1%-ного раствора адреналина разводят в 9 мл физиологического раствора. Адреналин нельзя разводить в растворе глюкозы или гидрокарбоната натрия. Важно помнить, что на активность адреналина также влияют условия хранения препарата.
Дозы при внутривенном введении рекомендуются следующие. При развитии анафилактических реакций: 0,1–0,3 мл адреналина (в разведении 1 : 1000) разводится в 9 мл раствора натрия хлорида (от 1 : 100 000 до 1 : 33 000) с последующей инфузией в течение нескольких минут; возможно повторное введение в случае отсутствия чувствительности, а также при стойкой артериальной гипотензии.
При тяжелом терминальном состоянии больного 0,1%-ный раствор адреналина в дозе 0,1 мл разводят в 0,9 мл венозной крови больного (аспирируют непосредственно из вены или катетера) или раствором натрия хлорида (для получения разведения 1 : 10 000), вводят внутривенно в течение нескольких минут; повторно — по показаниям до поддержания систолического артериального давления выше 100 мм рт. ст. у взрослых и 50 мм рт. ст. у детей.
В качестве побочного действия адреналин может вызвать острый инфаркт миокарда, выраженные аритмии и метаболический ацидоз; малые (менее 1 мкг/мин) дозы адреналина могут послужить причиной развития острой почечной недостаточности.
Вероятность развития подобных серьезных осложнений является главной причиной рекомендации воздержаться от широкого применения адреналина самими пациентами. Однако своевременное введение именно адреналина имеет решающее значение для благоприятного исхода анафилактического шока. За рубежом эта проблема решена: больных с любым анафилактическим шоком в анамнезе снабжают специальным шприцом-ручкой — эпинефрином в виде аутоинъектора (Epi-Pen, Аnа-Kit). В научной литературе ежегодно публикуются исследования, посвященные анализу использования аутоинъекторов эпинефрина у пациентов с инсектной аллергией, а также пищевой, латексной и идиопатической анафилаксией в анамнезе. Есть также работы, в которых освещается роль обучающих программ для школьных медсестер и инспекторов школ с целью незамедлительного введения эпинефрина детям с тяжелой формой аллергии и анафилаксией, что в значительной степени облегчается именно с помощью использования аутоинъектора.
Каждый больной, перенесший анафилактический шок, подлежит госпитализации в реанимационное отделение, где проводится инфузионная терапия преднизолоном 1–2 мг/кг каждые 6 ч, физиологическим раствором, глюкозой из расчета 5–10 мл/кг веса пациента; вводятся антигистаминные препараты внутривенно. При резистентной гипотонии назначают допамин (400 мг в 500 мл физиологического раствора, скорость введения — 2–20 мкг/кг/мин) под контролем артериального давления (> 90 мм рт. ст.) или глюкагон (струйно 1–5 мг каждые 5 мин, затем капельно 5–15 мкг/мин) до нормализации артериального давления. Через 1–2 дня из реанимационного отделения больного переводят в аллергологическое или терапевтическое отделение, где ему продолжают гормональную терапию преднизолоном перорально в дозе 10–15 мг в течение 10 дней; назначают антигистаминные препараты II поколения (лоратадин, цетиризин и др.), антибиотики (по показаниям), проводят контроль за функцией почек, печени, сердца, ЭКГ, консультацию невропатолога.
Диагноз IgE-гиперчувствительности к насекомым обязательно следует подтверждать кожными или серологическими пробами. Для постановки правильного диагноза и назначения аллергенспецифической терапии важно определить вид насекомого, вызвавшего реакцию. Локальная реакция без системных проявлений (анафилактический шок) не требует проведения аллергологического обследования. Напротив, кожные пробы на аллергены насекомых обязательно ставят, если в анамнезе у пациента любого возраста отмечались системные реакции жизнеугрожающего характера, а также неугрожающие жизни системные проявления у взрослых и детей (младше 16 лет). Возможна постановка проб также при локальных и токсических реакциях в анамнезе у больного [4]. Разработаны тесты in vitro — определение специфических IgЕ-антител, например: к яду пчелы медоносной, осы, шершня, слепня, комару обыкновенному, огневке мельничной, амбарному долгоносику, голубиному клещу, платяной моли (Allergopharma).
Больным с аллергией на ужаление насекомых аллергенспецифическую терапию назначают только в двух случаях: при системной жизнеугрожающей реакции и системной, не угрожающей жизни реакции у взрослых, имеющих положительные кожные пробы. Дети младше 16 лет с кожными проявлениями, не угрожающими жизни (например, в виде генерализованной крапивницы), не нуждаются в проведении аллергенспецифической иммунотерапии даже при наличии положительных специфических IgЕ-антител в крови. Продолжительность специфической иммунотерапии составляет не менее 5 лет [2, 5].
Лечение пациентов с аллергией на ужаление насекомых — многоэтапный процесс, гораздо более сложный, чем предполагают иногда врачи и сами пациенты. Проблема также в том, что в России до сих пор не производятся тесты для диагностики инсектной аллергии, а самое главное — отсутствуют и отечественные, и зарубежные аллерговакцины, необходимые для проведения аллергенспецифической иммунотерапии тем пациентам, которым этот метод лечения необходим по жизненным показаниям. Препарат «спасения» адреналин в соответствующей форме выпуска и нужной дозировке также не доступен в России для больных с тяжелой формой аллергии и анафилактическим шоком в анамнезе.
Соответствующим медицинским органам необходимо рассмотреть возможность преодоления всех этих неблагоприятных ситуаций. Добиться прорыва в данном направлении частично удастся, если мы обучим пациентов простым превентивным мерам, что нередко является решающим в спасении их жизни. Пациенты должны соблюдать определенные правила, в частности не привлекать насекомых и избегать их укусов, для чего:
— не пользоваться духами и не надевать яркую одежду;
— не есть на улице зрелые фрукты, не подходить близко к мусорным бакам и компостным ямам, которые привлекают насекомых;
— не открывать окна в автомобиле во время езды.
Следует довести до сведения родителей, учителей и школьников информацию о необходимости обеспечивать безопасность окружающей среды ребенку с высоким риском анафилактических реакций на укусы насекомых. Каждый пациент с аллергией на ужаление насекомого должен иметь бирку или браслет с данными о своем диагнозе и письменными рекомендациями по проведению неотложных мер в случае ужаления [1–5].
По вопросам литературы обращайтесь в редакцию.
Д. Ш. Мачарадзе, доктор медицинских наук, профессор
РУДН, Москва