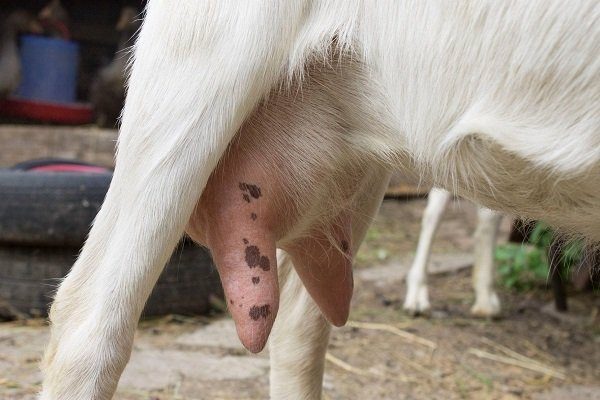
у козы вымя одно больше другое меньше что делать
У 4-х месячной козочки одна половина вымя обычная,а вторая-налилась и увеличилась до размеров гусиного яйца.
Смотри видео по козоводству на нашем канале. Реальный опыт хозяйств
У 4-х месячной козочки одна половина вымя обычная,а вторая-налилась и увеличилась до размеров гусиного яйца.При сдаивании никаких уплотнений не обнаружили. Сдаиваем дважды на день дабы избежать образования мастита. Подскажите, пожалуйста,что это может быть и как помочь козочке.
Моей козочке 6-ть месяцев. Загуляла в 5-ть и покрылась, рано конечно, но не углядела. Сейчас начинает расти вымячко, одна доля больше. Но я не буду вмешиваться в рост и развитие вымя. К окоту оно должно сформироваться естественным путём. После окота начну доить. Обычно всё бывает хорошо, раздаивается или козлята рассасывают.
Я бы не чего не трогала, сейчас Вы раздоите одну долю, а другая останется маленькой. Просто наблюдать надо, если заметите, что доля напряжена, тогда можно сдоить, а если нет, то после родов все само выровняется. А если Вы уже начали доить, то доите обе доли одинаково!
У меня была подобная ситуация с 2 мя козочками я их доила раз в сутки покрыла в полтора года одна принесла мне двойню, и нечего доится сейчас хорошо молочко очень вкусное дает около 2-х литров.
козочке 1 год. не покрыта. но половинка вымени полное. сначала выдоил что-то похожее на разбавленное молоко, через 2 дня уже похожее на молоко! другое вымечко маленькое. кто что может сказать?
Теперь сдаивайте только если уже очень сильно набирается.
У моей одной так было, только не сдаивали, потому что не сильно напряженная доля была. Постепенно она уменьшилась. После окота обе доли одинаковые. Молока ттт.
теперь уже сдаиваю каждое утро. набирается полное вымечко, не понятно.
А чего не покрываете-то? Козе год, что же над ней издеваться. Или до осени охоты не будет?
Козёл-то есть?
Проще зажечь свечу, чем проклинать на чем свет стоит темноту. (Конфуций)
Кондиломы
Кондиломы доставляют неудобства и сильно пугают и мужчин, и женщин, т.к. многим кажется, что это онкологическое образование. Разобраться с истинной природой этих образований и назначить верное лечение вам помогут квалифицированные специалисты ЦМ «Глобал клиник».
Записаться на прием
Общая информация
Кондиломы – опухолевое доброкачественное образование, которое «располагается» на эпидермисе или слизистых тканях и выглядит как бородавки и сосочки.
Одиночные экземпляры (около 7 мм) или целые «колониальные образования» (до нескольких десятков мм) из кондилом поселяются на теле женщин и мужчин и часто внешне напоминают цветную капусту.
Цвет этих субстанций – от телесного до коричневого. Кондиломы носят вирусный характер, поэтому такие проблемы могут возникать и даже у детей (при родах от зараженной матери). Пока образование не добралось до эпидермиса, человек не представляет угрозы для окружающих, риск заражения увеличивается, если выросты располагаются в эпидермальном слое.
Кондиломы принято разделять на два типа:
В первом случае кондиломы у женщин и мужчин выглядят как подобие гриба со шляпкой и широкой ножкой и чаще всего являются следствием сифилиса вторичной стадии.
Кондиломы остроконечного типа передаются при сексуальных связях, к их появлению причастен вирус папилломы человека (ВПЧ), который активизируется при определенных условиях. Основное место локализации остроконечных кондилом – половые органы и ротовая полость.
Кондиломы у женщин поселяются на наружной и внутренней части половых губ, в области влагалища, клитора и ануса. Бородавочные и сосочные наросты у мужчин выбирают головку полового члена и уздечку крайней плоти.
Причины появления
«Из-за чего появляются кондиломы?» — вопрос, волнующий пациентов с подобной проблемой.
Пути заражения кондиломами – половые незащищенные контакты. Причем, это бывают традиционные интимные связи, а также оральные, анальные и гомосексуальные отношения.
Дети получают заболевание от больных женщин во время движения по родовым каналам.
Не стоит халатно относиться и к бытовым способам заражения. Не нужно рисковать и пользоваться личными вещами других людей, особенно банными принадлежностями (мочалкой, полотенцем, сланцами и т.п.)
Кондиломы активизируются под воздействием некоторых факторов:
Появление остроконечных кондилом часто связывают с ВПЧ. Папилломовирусная инфекция представляет большую опасность для развития онкологических заболеваний. Кондиломы такой этиологии являются объектом изучения и лечения врачами разной специализации: у женщин – гинекологами, у мужчин – урологами. Если расположение кондилом приходится на область ануса, то ведет пациентов проктолог.
Об остроконечных кондиломах следует консультироваться обязательно, ведь развитие болезни может протекать самым разным образом – от самоизлечения до перерождения кондилом в злокачественные образования.
У специалистов ЦМ «Глобал клиник» накоплен положительный опыт в решении таких проблем, поэтому обращение в клинику – обязательное условие для успешного лечения пациента.
Локализация
Кондиломы локализуются чаще всего в районе половых органов и промежностей. Привлекают эти образования места, где повышена влажность и присутствует трение.
Кроме этого кондиломы у женщин и мужчин поселяются в области подмышечных впадин, в ротовой полости, на лице, на слизистой гортани.
Прямая кишка, перианальная зона также могут стать местом обитания кондилом.
Симптоматика
Главное проявление наростов – их неприятный и отталкивающий вид. Но женщинам о кондиломах напомнят и другие неприятные моменты.
Время, прошедшее от первого контакта-заражения до того момента, когда кондиломы станут явно видны, может быть абсолютно разным. Иногда для появления кондилом достаточно недели или месяца, в других ситуациях могут пройти годы. Инкубационный период зависит от общего состояния здоровья женщины или мужчины, их иммунитета, образа жизни и др.
Кондиломы у женщин и у представителей мужского пола вызывают зуд, жжение в генитальной и около анусной области. Это происходит в период прорастания кондилом, в дальнейшем такие симптомы могут исчезнуть.
Увеличение количества беловатых выделений, иногда с примесью крови и неприятным амбре провоцируют кондиломы у женщин, которые локализуются на влагалищной слизистой или шейке матки.
При обосновании кондилом в анусе прохождение каловых масс может их травмировать и вызывать сукровицу.
Патогенез остроконечных кондилом
ВПЧ находится в клеточных структурах кожи и слизистых оболочек, поэтому может передаваться от мужчин к женщинам, от взрослых к детям.
Длительный скрытый период инфекции затрудняет раннюю диагностику заболевания. Кондиломы не сразу видны невооруженным взглядом. Для активации ВПЧ необходимо большое количество этих возбудителей, только тогда папилломовирус «выходит» наружу, представленный остроконечными кондиломами. Увеличение ВПЧ может возникать из-за снижения иммунитета женщин или мужчин.
К остроконечным кондиломам приводит процесс атипичного размножения папилломы вируса человека, под его воздействием эпителиальные клетки растут и развиваются с патологией. Кожные покровы и слизистые ткани видоизменяются и так появляются кондиломы.
Наросты в виде бородавочек и сосочков бывают единичными или массовыми, переходя в целые «конгломераты» кондилом.
Диагностика
Инфекцию папилломы вируса человека (остроконечных кондилом) диагностируют по-разному, начиная с визуального осмотра женщин и мужчин до проведения самых современных обследований.
ЦМ «Глобал клиник» имеет в своем арсенале новейшие методики для определения природы кондилом.
Диагностические способы, применяемые врачами:
Всех женщин, и мужчин, пораженных остроконечными кондиломами, обязательно проверяют на инфекционные заболевания половой сферы (сифилис, ВИЧ и др.)
Лечение
Кондиломы и ВПЧ требуют систематизированного подхода к лечению.
Медикаментозное
Для борьбы с кондиломами женщин и мужчин врачи действуют в трех направлениях:
Циклоферон, инозиплекс действуют против активации ВПЧ и его размножения. Инферон, аллокин-альфа купируют вирусы и помогают восстановить иммунную систему. Для улучшения общего состояния здоровья женщин и мужчин назначают иммунал, амиксин, полудан и др. Комплекс витаминов и минералов – также обязательный компонент лечения при кондиломах.
Местное
Кондиломы успешно лечат, используя мази и спреи противовирусного действия (эпиген-интим, кондилен и пр.) О кондиломах женщинам и мужчинам не придется вспоминать, если лечиться инквимодом, подофиллотоксином. Для беременных можно взять на вооружение трихлоруксусную и азотную кислоты.
Бороться женщинам с кондиломами нужно поэтапно: сначала удалить, а потом или параллельно — действовать на понижение количества вирусов.
Часто (у каждой третьей женщины) кондиломы вступают в стадию рецидива (особенно при несоблюдении профилактических мер и игнорировании рекомендаций лечащего врача).
Удаление
Методы удаления кондилом в современной медицине разнообразны:
Осложнения и прогнозы
Прогрессирующие кондиломы могут вызвать различные осложнения:
Современные методики лечения приводят к хорошим результатам, но не исключают и рецидивы заболевания. Кондиломы возникают повторно, если пациент ослаблен, и защитные функции его организма истощены.
Профилактика инфекции ВПЧ
Кондиломы необходимо предотвратить профилактическими мерами:
Регулярное посещение врача — хорошее профилактическое действие. Применение противовирусных мазей, а также вакцинация против ВПЧ – профилактика, которая сделает жизнь людей полноценной.
Беременность и кондиломы
Кондиломы – тревожный сигнал для беременных. ВПЧ в организме будущей матери не оказывает вредного действия на плод, но такая дама должна все время находиться под контролем лечащего врача.
К удалению наростов можно прибегнуть только на 28-й неделе беременности, не раньше.
Если образования обосновались на половых органах, то велика вероятность приобретения ВПЧ младенцем при прохождении через родовые пути. Если инфекцию не лечить, то у беременных увеличиваются неприятные моменты, связанные с молочницей.
Лучший вариант – тщательное обследование до наступления беременности на ВПЧ и при его обнаружении обязательное и полное лечение.
Гидраденит
Гидраденит – это воспаление апокриновых потовых желез, расположенных в подмышечной области, по окружности сосков, в паху, на мошонке и больших половых губах у женщин, в околопупочной области, вокруг заднего прохода. Крайне редко встречается гидраденит волосистой части головы. Апокриновые железы имеют особое строение – верхушечные их клетки постоянно разрушаются и смешиваются с потом. В выделяемом секрете этих желез много холестерина и жира, густота его повышена, в запах своеобразный, индивидуальный. Чаще всего гидраденит развивается в подмышечной области, где потовые железы большого размера, ходы их извилистые. Заболевание относится к пиодермии или гнойным поражениям кожи.
У кого гидраденит бывает чаще всего?
У женщин среднего возраста чаще развивается подмышечный гидраденит, как следствие травмы во время эпиляции или бритья. У мужчин страдает паховая зона. В целом заболевание развивается у людей возрастом от 15 до 55 лет, поскольку апокриновые железы активно функционируют именно в детородном периоде. Нередко развитию воспаления способствуют нарушения правил личной гигиены. Заболевание может принимать рецидивирующую форму.
В группе риска люди с темной кожей, поскольку протоки желез у них широкие и короткие, бактериям легко по ним проникнуть внутрь.
Причины гидраденита
Возбудителем гидраденита чаще всего являются стрептококк и стафилококк, но может быть кишечная палочка и другие микробы.
Наиболее частые причины гидраденита и провоцирующие факторы:
Как проявляется гидраденит?
Симптомы гидраденита типичны, их трудно спутать с другими заболеваниями. Первоначальное проявление – упорный зуд, далее возникают мелкие подкожные узелки, которые с каждым днем увеличиваются. Процесс сопровождается болью, дискомфортом и даже ограничением движений. Узелки постепенно увеличиваются, начинают выступать над уровнем кожи. Окружающие ткани отекают, приобретают багрово-синюшный оттенок. Далее следует размягчение нескольких узелков, открываются отверстия, выделяющие гной, иногда с примесью крови.
Народное название («сучье вымя») болезнь получила из-за характерного внешнего вида пораженного участка: отечной покрасневшей окружности с выделениями белого цвета.
Общее состояние страдает мало, лихорадки обычно не бывает. Ощущается дискомфорт и незначительное недомогание. Присоединение симптомов общей интоксикации говорит либо о распространении инфекции, либо о развитии осложнений.
Вскрытие гнойника улучшает общее состояние, боль стихает, подвижность увеличивается. Если нет осложнений, то гнойники полностью опорожняются и заживают с образованием втянутого рубца. Весь цикл развития болезни при своевременной помощи составляет 2 недели.
Иногда течение болезни становится хроническим, когда воспаляются расположенные рядом потовые протоки. В этом случае на пораженной области чередуются старые рубцы от заживших язв и свежие участки нагноений. Образуется болезненный инфильтрат, кожа над которым бугристая и воспаленная. Такое состояние может длиться месяц и дольше. В этом случае может понадобиться стационарное лечение.
Осложнения гидраденита
У ослабленных людей или у оставленных без медицинской помощи может развиться абсцесс или флегмона, крайне редко – сепсис. Нередко провоцирующим фактором развития осложнений становится ВИЧ/СПИД.
Наиболее вероятная причина развития осложнений – отсутствие ухода за кожей, окружающей воспаленную железу. На грязной, мацерированной или мокнущей коже инфекция распространяется очень быстро, захватывая все новые участки. Для формирования абсцесса достаточно, чтобы воспалились несколько рядом расположенных желез. При этом гнойники сливаются, расплавляя соседние ткани, разрушая подкожную клетчатку, иногда достигая мышц.
Флегмона – следующая стадия развития гнойника. Это разлитое воспаление, которое наиболее бурно развивается в подкожной клетчатке. Флегмона может развиться как вблизи места первичного воспаления, так и на отдаленном участке.
Абсцесс и флегмона сопровождаются признаками общей интоксикации, резко утяжеляющими состояние пациента.
Сепсис возникает при попадании патогенных микробов в общий кровоток. При этом гнойники могут образовываться в любом органе, это крайне опасное состояние.
Особенности диагностики
Характерная клиника, как правило, не оставляет сомнений. При гидрадените нет некротического стержня, как у фурункула. При сомнениях относительно возбудителя (туберкулез, лимфогранулематоз) выполняют бактериальный посев отделяемого, устанавливая чувствительность к антибиотикам. В общем анализе крови может быть воспалительный сдвиг (лейкоцитоз, увеличение СОЭ). При хроническом и рецидивирующем течении определяют иммунный статус.
Консервативное лечение
Наиболее успешно лечение гидраденита на ранних стадиях, когда воспаление только начинается или затронуты 1-2 железы. Пациент может обратиться за помощью к дерматологу.
Терапевтическая тактика зависит от многих факторов: места расположения гидраденита, возраста, пола, сопутствующих болезней, общего уровня здоровья.
При воспалении единичной железы или далеком расположении друг от друга, самое главное – тщательно ухаживать за окружающей кожей, многократно протирать ее любым спиртом (борным, салициловым, камфарным). Постоянное удаление выделений вкупе с дубящим действием спирта поможет предотвратить расползание инфекции. Волосы вокруг места воспаления нужно аккуратно выстричь.
Принимать ванны в разгар болезни не следует, купание способствует распространению инфекции. Место воспаления нужно закрыть плотной повязкой, закрепить ее пластырем и воспользоваться душем.
Чтобы окончательно выздороветь, нужно хотя бы 3 месяца соблюдать диету с ограничением сладостей, алкоголя, пряностей и приправ. Рекомендуется лечебное питание, укрепляющее защитные силы. Нужно есть много овощей и фруктов, богатых природными соединениями: капуста, яблоки, цитрусовые, морковь, шиповник, грецкие орехи. Полезны такие природные стимуляторы, как настойки элеутерококка и женьшеня, сок подорожника, отвар шиповника. Желательно дополнить питание аптечными поливитаминами.
Консервативное лечение назначает врач. Чаще всего это антибиотики – полусинтетические тетрациклины или других групп, которые подбираются по результатам бактериального обследования. В случае обнаружения стафилококков может применяться соответствующий гамма-глобулин или вакцина.
До тех пор, пока гнойники окончательно не сформировались, требуется обработка кожи различными антисептиками: крепким (96%) спиртом, бриллиантовым зеленым, настойкой йода. Если площадь воспаления обширная, ее обкалывают растворами антибиотиков с новокаином. Иногда требуются полуспиртовые повязки, которые меняют по мере высыхания. Мази использовать нельзя, они увеличивают площадь нагноения.
Хирургическое лечение гидраденита
Хирургическое вмешательство требуется тогда, если центр воспаления уже размягчился или произошло самопроизвольное вскрытие гнойника. При этом вскрывать и дренировать один гнойник не имеет смысла, потому что в толще тканей находится множество мелких формирующихся нагноений. Выполняют широкий разрез, дающий доступ ко всему воспалительному инфильтрату. Разрез должен доходить до границы здоровой ткани. Удаляют весь гной, а следом – всю жировую клетчатку в зоне воспаления. Устанавливают дренажи, заживление всегда происходит вторичным натяжением.
При рецидивирующем или хроническом течении, когда воспаления повторяются многократно, требуется радикальная операция. Такое лечение проходит в два этапа.
Вначале область хронического воспаления раскрывают широким разрезом и убирают всю пораженную подкожную клетчатку. Операционную рану залечивают открытым способом, используют необходимые антибиотики.
Когда рана очистится, и в ней появятся здоровые грануляции, производят полное удаление больной кожи и подкожной клетчатки. Образовавшийся дефект закрывают собственным кожным лоскутом пациента, полученным с другого участка. Сохраняют кровоснабжение пересаживаемого лоскута, что значительно ускоряет заживление. Такой прием носит название аутодермопластики.
Разбивка операции на два этапа нужна для того, чтобы добиться полного оздоровления тканей. Если выполнять такую операцию за один этап, кожный лоскут не приживется из-за нагноения, образуется грубый рубец.
Дополнительные методы лечения
В некоторых случаях используется рентгенотерапия, при которой потовые железы разрушаются. Для лечения затяжных и рецидивирующих форм может использоваться ультразвуковая терапия, электрофорез и другие физиотерапевтические методы. Все определяет конкретная клиническая ситуация.
Врачи ЦЭЛТ используют все возможные методы для того, чтобы полностью избавить человека от страданий. От пациента требуется только своевременное обращение к врачу-дерматологу или хирургу.
У козы вымя одно больше другое меньше что делать
Употребление в пищу сырого молока не безопасно! Многие годы санитарная служба предупреждает население, что сырое молоко перед употреблением необходимо кипятить. Какие инфекции могут передаваться с сырым молоком?
Энцефалит клещевой – острая вирусная, природно- очаговая трансмиссивная инфекция, характеризующаяся лихорадкой, общей интоксикацией, выраженным поражением центральной нервной системы. Основным резервуаром и переносчиком возбудителей являются иксодовые клещи Ixodes persulcatus. Выделяют алиментарный способ заражения при употреблении в пищу сырого козьего или коровьего молока. При алиментарном заражении возникают обычно семейно-групповые заболевания.
Инкубационный период продолжается 7-14 дней. Болезнь начинается остро, с озноба, повышения температуры тела до 38-40 градусов, общего недомогания, резкой головной боли, особенно в лобно- височных областях, тошноты, рвоты. Лицо, шея и грудь, слизистая оболочка зева гиперемированы. Отмечается инъекция склер и конъюнктивит.
Заражение человека происходит пищевым путем или контактным путем. Бруцеллезом болеют люди всех возрастных групп, но чаще лица рабочего возраста – от 18 до 60 лет.
Инкубационный период в среднем продолжается около 3 недель. Характерно быстрое развитие болезни. Бруцеллез начинается с озноба, повышения температуры до 39-40 градусов, слабости, головной боли, лихорадки. Поражается опорно-двигательный аппарат, нервная, сердечно- сосудистая, эндокринная и другие системы организма. При остром бруцеллезе могут возникать иногда менингиты, менингоэнцефалиты, энцефалиты, поражения симпатических нервных узлов, почек.
Иерсиниоз – острое инфекционное заболевание, характеризующееся лихорадкой, разнообразием клинических проявлений гастроэнтеритом или энтероколитом, поражением мезентериальных лимфатических узлов, токсико- аллергическими симптомами. Основным резервуаром возбудителя в природе являются мелкие грызуны, которые выделяют иерсинии во внешнюю среду и инфицируют предметы, пищевые продукты, воду, а также заражают других животных, в том числе и домашних. Как правило, заражение кишечным иерсиниозом происходит при употреблении в пищу инфицированных продуктов питания. Инфицирование готовых продуктов на предприятиях общественного питания может произойти и через кухонный инвентарь, посуду. Основной путь заражения человека – алиментарный. Факторами передачи инфекции являются недостаточно термически обработанные свиное мясо и изделия, изготовленные из него, а также молоко, овощи, корнеплоды, вода. Заболевания возникают во всех возрастных группах, но чаще у детей 1-3 лет. Сезонный подъем иерсиниоза отмечается в холодное время года – осенью и зимой.
Инкубационный период продолжается 1-2 дня. Клинически проявляется остро с озноба, быстрого повышения температуры тела до 38-39 градусов и выше, приступообразных болей в животе, головной боли, болей в мышцах и суставах, общей слабости.
Передача возбудителя происходит контактным, водным и пищевым путями. Пищевые вспышки брюшного тифа возникают главным образом при употреблении инфицированных молока и молочных продуктов, так как на них возбудители не только сохраняются, но могут и размножаться, особенно в жаркое время года при хранении без охлаждения.
Инкубационный период наиболее часто продолжается 10-14 дней. Брюшной тиф является заболеванием с преимущественно постепенным началом болезни и довольно медленным развертыванием клинической симптоматики, которая достигает своей максимальной выраженности на 8-9 день. Заболевание начинается с общего недомогания, упорной головной боли, томительной бессонницы, нарастания температуры, потери аппетита. Наблюдается лихорадка, изменения со стороны нервной системы, изменения со стороны кожи, изменения со стороны сердечно- сосудистой системы, изменения со стороны крови.
Паратиф А и В – типичные кишечные инфекции.
Для паратифов А и В характерен фекально- оральный механизм передачи инфекции факторами передачи инфекции являются вода, пищевые продукты, предметы обихода, зараженные больными или бактерионосителями. Пищевой путь распространения паратифов, особенно паратифа В, связан в первую очередь с употреблением инфицированных молока и молочных продуктов, а также продуктов, не подвергающихся термической обработке после приготовления. Наблюдается повышенная заболеваемость паратифами в летне- осенний период.
Для паратифов характерно острое начало болезни с повышением температуры до высоких цифр, появление головной боли, слабости, озноба, адинамии, экзантемы, иногда герпеса, увеличения печени и селезенки. У части больных появляются насморк, кашель, конъюнктивит.
Роспотребнадзор предупреждает, перед употреблением сырого молока его необходимо прокипятить!
Если Вы не нашли необходимую информацию, попробуйте
зайти на наш старый сайт
Разработка и продвижение сайта – FMF
Почтовый адрес:
Адрес: 350000, г. Краснодар, ул. Рашпилевская, д. 100
Канцелярия +7 (861) 255-11-54
прием посетителей пн., вт., ср., чт. с 10.00 до 16.00
ПТ. и предпраздничные дни с 10.00 до 13.00
перерыв с 13.00 до 13.48
Как выявить у козы мастит самостоятельно? Методы лечения
Мастит у козы – это серьёзное и несущее опасность заболевание, требующее точной диагностики и незамедлительного лечения. Эти животные неприхотливы, но данная патология при отсутствии терапии провоцирует различные осложнения для здоровья. В самых тяжёлых случаях наступает летальный исход.
Мастит у коз: что это?
Мастит является серьёзным воспалительным процессом в молочной железе козы (вымени), сопровождающийся болезненными симптомами и несущий угрозу жизни животного.
Возникает мастит через 24 часа или 30-45 суток после окота у первородящих коз. Болезнь поражает одну долю вымени (односторонняя форма) или две доли (двусторонняя). В результате влияния бактериального вида инфекции в тканях вымени развивается отёк, происходит нарушение кровообращения.
При мастите у козы меняется не только консистенция, но и вкус молока. Продукт становится очень кислым, горьким и прозрачным.
Протекает болезнь в острой или хронической форме. В последнем случае симптомы мастита проявляются не всегда. При острой форме вымя выглядит тяжёлым и сильно раздутым, начинают темнеть сосцы или поражённая доля.
Главные причины возникновения болезни
У козы воспаление молочных желез может возникать из-за задержки молока. Происходит это по разным причинам, которые нужно обязательно установить и только после этого приступать к процессу лечения.
Несбалансированное питание
Самым опасным и серьёзным нарушением является перекорм козы концентратами. Это жвачное животное, поэтому в рубце микробиологические процессы должны протекать строго с оптимальной скоростью.
При этом концентраты падают на подстилку, которая состоит из грубого корма. В случае нарушения рубцевого пищеварения отсутствует сокращение стенок преджелудка. Важное значение имеет степень влажности пищи, которая поступает в рубец.
Если на пастбище очень сочная трава, предварительно козу нужно подкормить соломой или сеном. Это обеспечивает нормализацию процесса пищеварения и одновременно предотвращается отравление опасными токсическими растениями, которые может в большом количестве употреблять голодное животное.
Неправильные условия содержания
Для козы необходимо обеспечить оптимальные условия. Если животное будет постоянно лежать на холодной и сырой земле, грязной подстилке, сквозняке или бетонном полу, происходит сильное переохлаждение. В результате ослабляется иммунная защита организма и начинается воспалительный процесс.
Инфицирование
Болезнь заразная и может передаваться через негигиеничное кормление потомства либо подстилки, которые были заражены бактериями.
Есть несколько способов заражения:
Нарушение зоогигиенических требований по доению
Спровоцировать начало воспаления вымени козы способны не правильные процессы доения и гигиены, к числу которых относятся следующие:
При частой смене дояра и грубом обращении происходит возникновение инфламмации. Если вместе содержать больных и здоровых животных, увеличивается риск заражения маститом дойных коз.
Слишком активная эксплуатация является основной причиной перегрузки тексты вымени. Перед следующей лактацией оно восстанавливается. Именно поэтому необходимо примерно за 70-80 дней до предполагаемых родов выполнять запуск.
Воспалительные процессы во внутренних органах
Различные постнатальные осложнения протекают в сопровождении воспалительного процесса (например, эндометриты, вагиниты, задержка после окота). В результате начинается распространение по лимфатическим протокам, условно болезнетворных, микробов к вымени. Происходит его инфицирование.
Повреждение вымени
Вызвать развитие мастита могут разнообразные механические повреждения вымени. Порезы или ушибы желез протекают в сопровождении инфламмационных процессов. Во время драки между сородичами может травмироваться вымя, что спровоцирует возникновение мастита.
Другие факторы
К числу прочим факторам появления мастита относятся такие:
Признаки для самодиагностики воспаления вымени
Мастит относится к числу опасных заболеваний, требующих незамедлительного лечения. Важно знать основные симптомы, которые проявляются на начальных и более поздних стадиях. Каждая конкретная форма мастита может сопровождаться характерными признаками.
Общие симптомы, характерные для всех форм
Есть общие признаки, которые проявляются при разных формах мастита:
При начале развития мастита резко ухудшается общее состояние и самочувствие животного. Коза выглядит уставшей, появляется повышенная температура. Во время прикосновения к вымени животное испытывает сильную боль.
Субклиническая
Самая распространённая и опасная форма, которая ещё может называться скрытой. Примерно 70-80% случаев заболеваний приходится именно на этот вид. Часто владельцы фермы даже не догадываются о заражении животного, так как ярко выраженной клинической картины при скрытом мастите нет, но и без последствий заболевание не проходит.
Для подтверждения диагноза поводится специальное бактериологическое исследование молока. При помощи бактериального посева определяется наличие в молоке микроорганизмов и конкретный штамм. Устанавливается чувствительность бактерий к конкретным антибиотикам и подбирается правильное и индивидуальное лечение.
Острая
Самая опасная разновидность, которая приносит много хлопот как животному, так и его хозяину. Главными признаками манифестного мастита становится повышенная общая температура. В молоке появляется сукровица, комочки и хлопья. Характерная особенность – коза старается постоянно и как можно шире расставлять ноги.
Возбудителями острого мастита являются анаэробная палочка, пастереллы, стрептококки либо патогенный стафилококк, который развивается примерно через месяц после окота в сосках козы.
При данной форме заболевания у животного проявляются следующие признаки:
Хроническая
Данная форма становится результатом не долеченного острого мастита или обострения субклинического. Проявляются такие же признаки, как при скрытом течении.
Подвиды
Есть и другие вариации мастита:
Что такое ложный мастит и как с ним справиться?
Отёк вымени, который ещё называется грудницей, часто принимается за маститное воспаление. Проявляется мнимый или ложный мастит сильным огрубением молочной железы. Значительно затрудняется молокоотдача. Однако в молоке не наблюдаются кровяные или водянистые выделения.
При проявлении данных признаков, нужно обращать внимание на осадок прокисшего молока. Если нет никаких посторонних выделений или примесей (хлопья и пр.) – это мнимый мастит.
Способы лечения
Для лечения используются современные лекарственные препараты и проверенные временем рецепты народной медицины. Выбор конкретного средства напрямую зависит от тяжести и разновидности заболевания.
Официальная ветеринария
В основе терапии мастита у коз является применение антибактериальных препаратов для подавления бактерий. Вводятся средства внутривымянным (в воспаленную долю молочной железы) и внутривенным методом.
Схема лечения подразумевает комбинацию гомеопатии и действенных антибиотиков нового поколения. В результате наступает полное выздоровление животного.
Антибиотики вводятся внутримышечно. При терапии ветеринар прописывает следующие средства:
Внутривыменные средства вводятся только после проведённой тщательной дойки. Перед использованием флакон обязательно согревается в ладони (средство должно быть температуры тела).
Назначается и вспомогательная терапия:
Физиотерапевтические процедуры
Данные методы применяются на небольших фермах, так как имеют высокую стоимость. Сегодня физиотерапия при мастите у коз относится к числу экспериментальных методов лечения. Это связано с тем, что на территории РФ козоводство не настолько популярно, как в других странах.
После подтверждения диагноза ветеринар назначает следующие процедуры:
Во время проведения массажа необходимо в кожу втирать разные заживляющие мази. К числу таких средств относится антибактериальная, ихтиоловая или мазь Вишневского.
Народные средства
При данном заболевании внутри вымени начинается образование шарикообразных уплотнений, устранить которые фермер может и самостоятельно при помощи массажа. Когда образования не уменьшаются в размерах и начинают нарывать, стоит использовать ихтиоловую мазь, так как она из ран быстро вытягивает гной.
Для обработки воспалённого вымени полезно применять простые в приготовлении отвары и настои. Наибольшую эффективность показали следующие составы: