тромбоцитопения что это такое у детей
Тромбоцитопения
Тромбоцитопения — это отдельное заболевание либо симптом другой болезни, который характеризуется низким уровнем тромбоцитов (меньше 150 000 единиц в микролитре). Состояние сопровождается высокой кровоточивостью, а также медленной остановкой кровотечений из небольших сосудов.
Группы риска
Чаще всего болезнь проявляется либо в дошкольном возрасте, либо после сорока лет. У детей тромбоцитопения встречается намного реже — это около 50 случаев на миллион. Женщины страдают этим состоянием чаще — в три раза больше, чем мужчины.
Симптомы
К симптомам тромбоцитопении относятся:
Все перечисленные симптомы могут указывать и на другие заболевания — как сопутствующие тромбоцитопении, так и самостоятельные. Осложняет ситуацию и то, что причин и механизмов развития этого состояния очень много. В медицине различают несколько видов такого заболевания.
Классификация тромбоцитопении
В основе этих состояний находятся болезни генетического происхождения. Это могут быть аномалия Мея-Хегглина, синдром Бернара-Сулье, синдром Вискотта-Олдрича, TAR-синдром, а также врожденная амегакариоцитарная тромбоцитопения.
У каждой из этих болезней есть множество особенностей. Например, синдром Вискотта-Олдрича наблюдается исключительно у мальчиков и встречается в четырех-десяти случаях на один миллион. Синдром Бернара-Сулье может развиться только у малыша, который получил измененный ген от обоих родителей, а аномалия Мея-Хегглина может развиться в 50% случаев при условии, что только у одного родителя есть для этого предпосылки.
Как правило, все перечисленные заболевания имеют среди симптомов не только низкий уровень тромбоцитов, но и еще ряд других патологических состояний, а потому требуют особенного лечения.
Продуктивные тромбоцитопении
Их тоже вызывает огромный список причин и факторов самого разного происхождения. Все они связаны с тем, что в красном костном мозге нарушены процессы образования тромбоцитов.
Например, сюда можно отнести некоторые виды анемий, метастазы рака, острый лейкоз, прием цитостатических медикаментов. Есть даже такие факторы, как радиация или злоупотребление алкоголем.
Например, при остром лейкозе болезнь кровеносной системы обеспечивает мутацию стволовой клетки костного мозга. Из-за этого она делится и начинает вытеснять кроветворные клетки. В результате уменьшается количество не только тромбоцитов, но и лейкоцитов, эритроцитов, лимфоцитов. Такое состояние имеет свое название — панцитопения. То есть иммунная тромбоцитопения в данном случае является его частью.
Если речь о влиянии медикаментов, то чаще всего снижение уровня тромбоцитов вызывают препараты из таких групп:
Более того, есть еще и такой фактор, как повышенная чувствительность к некоторым медикаментам. Обычно он изначально определяется своеобразной генетической предрасположенностью, но встречается это довольно редко.
Когда мы говорим о радиации, то речь идет не только о пребывании человека в опасных зонах, но и о лечении лучевой терапией. При разрушении опухолей могут быть затронуты кроветворные клетки красного мозга, поэтому состояние, когда уровень тромбоцитов падает, может становиться побочным эффектом лечения онкологических заболеваний.
Развитие симптомов тромбоцитопении при злоупотреблении алкоголем чаще всего случается на фоне запоев и связано с высоким уровнем этилового спирта в крови. Он негативно и длительно воздействует на костный мозг и обычно вызывает временное понижение тромбоцитов. Если запои становятся частыми и слишком длительными, есть риск, что изменения будут необратимыми.
Тромбоцитопении разрушения
Тут речь идет об активном разрушении тромбоцитов, которое обычно наблюдается в селезенке. Такие процессы тоже вызываются большим количеством факторов. Среди них прием отдельных лекарств, некоторые вирусы, синдром Фишера-Эванса и т. д.
Отдельного рассмотрения стоит идиопатическая тромбоцитопения. Это тот случай, когда установить причину даже при огромном числе возможных вариантов не представляется возможным. При этом врачи отмечают, что даже в такой ситуации наблюдается действие провоцирующих факторов. Например, проблема проявляется после бактериальных и вирусных инфекций, профилактических прививок, употребления ряда медикаментов, переохлаждения или длительного нахождения на солнце.
Встречается такое состояние и у новорожденных. Оно начинает формироваться еще в утробе матери, когда антитела в ее организме вызывают разрушение тромбоцитов у ребенка.
Синдром Фишера-Эванса также не является самостоятельной причиной, поскольку он сам — это следствие разных системных заболеваний. Такой синдром встречается при системной красной волчанке, ревматоидном артрите, но в ряде случаев может быть и самостоятельным отклонением.
Что касается вирусов, то к понижению уровня тромбоцитов могут привести краснуха, ветряная оспа, корь, грипп. Иногда это реакция на вакцинацию, хоть такой механизм описывается довольно редко и почти не встречается.
Тромбоцитопении потребления
Тут механизм, следующий: тромбоциты по какой-то причине, начинают активироваться в сосудистом русле. В ответ на это красный костный мозг начинает их активно вырабатывать — и в результате его возможности потихоньку истощаются. После этого уровень красных клеток начинает падать.
Одна из причин тромбоцитопении потребления — ДВС-синдром. Он расшифровывается, как синдром диссеминированного внутрисосудистого свертывания. А развиваться может на фоне сильного разрушения тканей в процессе операций, ожогов, травм, из-за тяжелых инфекций, при химиотерапии, пересадке органов и т. д. То есть и здесь в основе множество причин, которые способны вызвать понижение уровня тромбоцитов в крови.
Тромбоцитопении перераспределения
Если очень просто объяснить этот механизм, то он выглядит так: на фоне каких-то причин у больного увеличивается селезенка. И если в обычных условиях она хранит до 30% тромбоцитов, то в увеличенном состоянии задерживает до 90% этих клеток. При этом система не видит, что тромбоцитов недостаточно, и не запускает компенсаторный механизм.
В основе механизма также лежат разные причины: цирроз печени, некоторые инфекции вроде туберкулеза, аутоиммунные болезни (системная красная волчанка), опухоли кровеносной системы, алкоголизм.
Тромбоцитопения разведения
Это состояние обычно наблюдается у людей, которым делают большое количество переливаний разных жидкостей: например, плазмы, плазмозаменителей и др. В результате уровень тромбоцитов снижается из-за банального разведения крови.
Учитывая огромное количество причин, которыми может быть вызвана иммунная тромбоцитопения (а мы назвали далеко не все варианты), пациент с ее симптомами должен немедленно обратиться к врачу, который найдет суть проблемы и назначит эффективное лечение.
Диагностика
Поскольку причин очень много, назвать детально диагностические мероприятия не представляется возможным — все будет зависеть от конкретной ситуации. Но можно выделить основные составляющие диагностики:
Диагностика заболевания начинается с посещения врача-терапевта, который по опросу, первичным обследованиям и анализам уже назначает посещение других специалистов.
Лечение и степени тяжести
Лечение тромбоцитопении чаще всего сводится к выявлению первичного заболевания и его лечению, а также к устранению различных неприятных симптомов.
В процессе также важно учесть, что степени тяжести тромбоцитопении бывают разными:

Средняя степень. В данном случае концентрация составляет 20-50 тыс. единиц тромбоцитов в микролитре. При таком условии наблюдаются кровоточивость десен, носовые кровотечения. Если случаются травмы и ушибы, образовываются серьезные кровоизлияния в кожу. На этом этапе может назначаться медикаментозная терапия.
Тяжелая степень. Концентрация тромбоцитов ниже 20 тысяч, кровоизлияния спонтанные и сильные. При этом сам пациент может чувствовать себя вполне комфортно, не жалуется на плохое самочувствие, но анализы показывают, что ему требуется помощь.
Поскольку лечение тромбоцитопении требует максимально тщательной и детальной диагностики, важно выбрать современную клинику, в которой вам помогут. АО «Медицина» в Москве — как раз то место, где вы сможете получить квалифицированную помощь лучших специалистов. В клинике есть все необходимое и для обследования, и для лечения каждого пациента.
Вопросы и ответы
Каковы прогнозы при тромбоцитопении?
Однозначно ответить на этот вопрос нельзя. Прогнозы можно рассчитывать исключительно на основании того заболевания или фактора, который лежит в основе симптома. Но обычно при должном лечении пациент живет долгую и вполне комфортную жизнь.
Как лечить тромбоцитопению?
Лечение определяется только после всесторонней диагностики — когда врачи понимают, что лежит в основе проблемы. Работа обычно ведется не с самим симптомом, а с первичным заболеванием или синдромом.
Есть ли народные средства, которые помогут избавиться от тромбоцитопении?
Нет, таких народных средств не существует. Пациенту, который заметил у себя симптомы аутоиммунной тромбоцитопении, необходимо немедленно обратиться к врачу и начать обследование. В ряде случаев это заболевание может быть опасным не только для здоровья, но и для жизни. Не затягивайте — обращайтесь в АО «Медицина»!
Тромбоцитопения у детей
Тромбоциты (кровяные пластинки) – компоненты крови небольших размеров (2–4 мкм) и не имеющие ядра, но играющие существенную роль в процессе свертывания крови и остановке кровотечений.
В случае изменения уровня тромбоцитов в сторону уменьшения диагностируется тромбоцитопения у детей.
Заболевание может носить различную форму в зависимости от количества кровяных пластинок:
Патологии подвержены 25% младенцев, находящихся в перинатальных центрах. В старшем возрасте тромбоцитопения наблюдается у 5 детей на 100 тыс., преимущественно болеют школьники младших классов.
Виды и причины заболевания
Заболевание может иметь:
Также тромбоцитопения может носить:
Каждый тип патологии имеет свои причины и механизм развития.
Иммунная тромбоцитопения
Существует четыре вида иммунных тромбоцитопений у детей.
Аллоиммунный (изоиммунный) вид заболевания
Возникновение неонатальной изо-иммунной тромбоцитопенической пурпуры может быть связано с несовместимостью по антигенам тромбоцитов беременной женщины и плода, если у матери отсутствуют тромбоцитарные антигены Р1а1 (половина случаев заболевания) или Pb2, Pb3, Onro, Ко и т.д.
В итоге антитромбоцитарные антитела, которые вырабатываются организмом женщины к кровяным пластинкам будущего малыша, проникают через плаценту, уничтожают его тромбоциты.
Болезнь наблюдается редко и диагностируется примерно на 20-й неделе беременности.
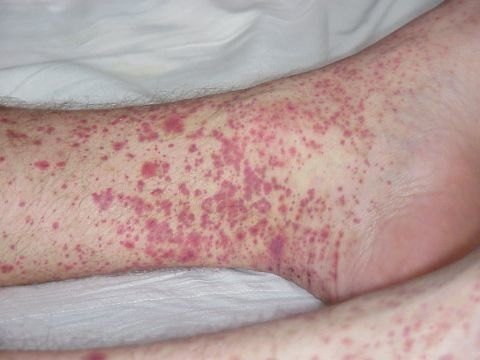
Симптоматика тромбоцитопении характеризуется точечными кровоизлияниями на кожных покровах и слизистых оболочках новорожденного, частыми носовыми кровотечениями.
Не исключена возможность летального исхода при кровоизлияниях в жизненно важных органах (10%). При благоприятном прогнозе длительность болезни составляет от 3 до 4 месяцев с постепенным угасанием симптомов и дальнейшим полным выздоровлением.
Как развивается посттрансфузионная тромбоцитопения, до настоящего времени не выяснено. В некоторых случаях переливание крови или тромбоцитарной массы может спровоцировать катастрофическое падение уровня безъядерных телец (менее 20 000/мкл) по истечении недели после процедуры. У ребенка появляется на кожных покровах сыпь геморрагического типа и возникают кровотечения.
Гетероиммунная тромбоцитопения
Гетероиммунной форме патологии присуще изменение антигенной структуры тромбоцитов, вызванной вирусами, микробами или лечением некоторыми лекарственными средствами, что вызывает их уничтожение антителами.
Патология наблюдается при детских инфекциях и поражениях вирусами: гепатите, герпесе, гриппе, острых респираторных заболеваниях, при употреблении определенных медикаментозных препаратов:
Редко гетероиммунная тромбоцитопения возникает при обычной вакцинации.
Симптомы патологии проявляются по истечении нескольких дней после возникновения вирусного или инфекционного заболевания или начала терапии лекарственными средствами в виде кожных высыпаний и незначительных кровотечений. Как правило, тромбоцитопения данного вида не приводит к тяжелым последствия и внутренним кровоизлияниям, не требует лечения и самостоятельно проходит через 1–2 недели после избавления от основного заболевания или прекращения приема медикаментозных препаратов.
Аутоиммунный вид патологии
При аутоиммунной пурпуре преждевременная гибель неизмененных тромбоцитов происходит под воздействие антител в таких случаях:
Возникновению аутоиммунной тромбоцитопении может способствовать применение некоторых лекарственных средств (Аспирин, Гепарин, Бисептол и пр.).
Иногда причины заболевания установить не удается, оно диагностируется как идиопатическая тромбоцитопения.
Неиммунные тромбоцитопении
Патологии не иммунного характера могут быть наследственными или возникать вследствие определенных сбоев в организме.
Основной причиной наследственных тромбоцитопений являются мутации генов. Патология возникает в следующих случаях:
Возникновение продуктивной тромбоцитопении связано со сбоями в работе кроветворной системы с сопутствующим нарушением процесса образования безъядерных телец в таких ситуациях:
Тромбоцитопения потребления наблюдается в случае повышенного потребления кровяных пластинок при свертывании крови вследствие:
Задержка кровяных пластинок (от 80 до 90%) в селезенке с их дальнейшим разрушением и без компенсаторного увеличения численности способствует возникновению тромбоцитопении перераспределения. Патологический процесс происходит при увеличенном размере органа, спровоцированного:
Тромбоцитопения разведения может возникнуть вследствие инфузии или трансфузии крови без возмещения потери кровяных пластинок.
Симптомы
Острому течению иммунной тромбоцитопении наиболее часто подвержены дети (в одинаковой мере мальчики и девочки) возрастной категории от 2 до 6 лет по истечении нескольких недель после перенесенного вирусного заболевания, прививки или курса лечения лекарственными препаратами. Но, в пубертатный период заболевание встречается чаще у девушек.
Проявления патологии носят острый и внезапный характер. Кожная сыпь обнаруживается в утренние часы после пробуждения в виде:
Высыпания на коже сопровождаются носовыми кровотечениями, а также длительными выделениями крови после удаления зубов, из десен при чистке зубов и в период менструации у девушек.
Обнаружение мелены (черного полужидкого кала с характерным неприятным запахом), а также кровяных выделений в урине свидетельствует о внутренних кровотечениях, которые возникают в редких случаях (от 2 до 4%).
Появление внутричерепных кровоизлияний наблюдается у 0,1–0,5 % пациентов при тяжелых формах заболевания на протяжении длительного времени.
Увеличенная селезенка наблюдается у 10 % пациентов, температура тела остается нормальной.
Острая форма заболевания обычно имеет благоприятный прогноз и может длиться до полугода.
Если повысить уровень тромбоцитов в течение этого срока не удалось, заболевание диагностируется как хроническое. Развитие патологии происходит постепенно, при этом ее причина, как правило, остается невыявленной. Определенное количество специалистов видят связь между тромбоцитопенией и очагами хронических инфекций (например, хроническим тонзиллитом) или длительным воздействием на организм некоторых веществ (красок, пестицидов и пр.).
Проявления хронической формы болезни весьма разнообразны: как появление петехий и экхимоз, так и тяжелых кровотечений.
Диагностика
Заболевание у пациентов детского возраста выявляется при помощи:
В некоторых случаях целесообразно назначение:
Важную роль при обследовании маленького пациента играет диагностика основного заболевания, способствующего понижению уровня тромбоцитов.
Тактика лечения
Лечение тромбоцитопении у маленьких пациентов обычно происходит в домашних условиях на протяжении 2-х месяцев. Большинство детей не нуждается в медикаментозной терапии даже при тяжелой стадии заболевания.
Однако при возникновении риска массивных кровотечений (внутричерепных или желудочно-кишечных) или их длительной продолжительности целесообразно применение Преднизолона и внутривенного введения иммуноглобулина. Следует учитывать, что препараты обладают побочными эффектами, часто не приводят к полной ремиссии и должны употребляться только под контролем врача.
В крайне тяжелых случаях ребенку:
При хронической форме заболевания лечебных мероприятий не проводится до возникновения массивного кровотечения.
Больные дети должны вести нормальный образ жизни, но проходить плановые обследования каждые полгода и избегать телесных повреждений. Также им не рекомендуются занятия контактными видами спорта.
Ребенку требуется полноценное и сбалансированное питание с необходимым количеством микро- и макроэлементов. Грубая и твердая пища, а также холодные и горячие блюда и напитки должны быть исключены из рациона.
На протяжении 3-х лет большинство детей полностью выздоравливает. Главное, внимательно следить за ребенком, выполнять рекомендации врача и дарить ему свою любовь и ласку.
Теоретические и клинические аспекты тромбоцитопении новорожденных
Рассмотрены причины и механизмы развития тромбоцитопений у новорожденных, описан алгоритм диагностического поиска в случае выявления тромбоцитопении, приведен пример клинического наблюдения новорожденного с диагнозом «изоиммунная тромбоцитопеническая пурп
Causes and mechanims of newborns’ thrombocytopenia development have been analysed, algprithm of diagnostic process in case of thrombocytopenia revealing has been described, case of clinical observation of newborn with diagnosis thrombocytopenic isoimmune purpura has been reviewed.
.jpg)
Причины тромбоцитопений у новорожденных весьма вариабельны [3]. Это могут быть первичные тромбоцитопении, в основе которых, как правило, лежат иммунопатологические процессы. Вторичные (симптоматические) тромбоцитопении возникают на фоне различных состояний, среди которых чаще вирусные или бактериальные инфекции, тяжелые гипоксические проявления, иммунодефицитные состояния, синдром внутрисосудистого свертывания крови и др. Все формы тромбоцитопенической пурпуры по механизму возникновения являются приобретенными, даже в случаях рождения ребенка с клинической картиной тромбоцитопенической пурпуры.
Механизмы развития тромбоцитопений в неонатальном периоде различны. Среди них выделяют:
1. Повышенное разрушение тромбоцитов — в результате иммунных процессов:
а) изоиммунная (аллоиммунная) тромбоцитопеническая пурпура. Развитие данного заболевания схоже с гемолитической болезнью, однако иммунологический конфликт обусловлен несовместимостью плода и матери по тромбоцитарным антигенам (чаще всего по PLA1-антигену, который отсутствует у матери). В сенсибилизированном материнском организме появляются антитромбоцитарные антитела, которые, проникая через плаценту, вызывают разрушение тромбоцитов у плода. Изосенсибилизация может быть как при повторной, так и при первой беременности. Встречается с частотой 1 случай на 1000 новорожденных [4];
б) трансиммунная тромбоцитопеническая пурпура развивается у детей, родившихся от матерей, страдающих аутоиммунной тромбоцитопенией. Это бывает при идиопатической тромбоцитопенической пурпуре, системной красной волчанке, аутоиммунном тиреоидите, синдроме Эванса и др. Аутоантитела матери проникают через плаценту и вызывают разрушение тромбоцитов у плода. Поскольку после рождения ребенка проникновение антител от матери к ребенку прекращается, то данная форма заболевания имеет благоприятный прогноз.
Механическое разрушение тромбоцитов в результате повышенного их потребления в кавернозных сосудистых образованиях встречается при синдроме Казабаха–Мерритта.
2. Повышенное потребление тромбоцитов при синдроме внутрисосудистого свертывания крови, искусственной вентиляции легких, гемолитико-уремическом синдроме.
3. Недостаточная продукция тромбоцитов — а-, гипомегакариоцитозы. Выделяют исключительно амегакариоцитарные тромбоцитопении, которые не сочетаются с какими-либо другими видами патологии. Гипомегакариоцитозы — сочетаются или с синдромом отсутствия лучевой кости (ТАР-синдром), или с другими костными и органными дефектами и дисплазиями. Панцитопении — когда а-, гипомегакариоцитоз сочетается с аплазией других ростков кроветворения, с различными нарушениями пигментации, врожденными аномалиями скелета, глаз, ушей, сердца.
Помимо вышеперечисленных механизмов и форм заболевания выделяют гетероиммунные тромбоцитопении, при которых антитела вырабатываются против чужого антигена, расположенного на поверхности тромбоцитов. Примером чужеродного антигена являются лекарства, вирусы. Также возможно развитие тромбоцитопении в результате изменения антигенной структуры тромбоцитов, под влиянием вирусного воздействия. После выведения лекарства из организма или выздоровления от вирусной инфекции признаки болезни исчезают и больной выздоравливает.
Развитию тромбоцитопении новорожденных способствует и ряд токсических и лекарственных форм, употребляемых беременными женщинами. В их числе — алкоголь, тиазидные препараты, гидралазин, сульфаниламиды, фуразолидон, фенилбутазон, эстрогены, гепаринотерапия и др.
Механизм развития тромбоцитопений при внутриутробных инфекциях довольно сложен и связан с недостаточной продукцией тромбоцитов костным мозгом, угнетением мегакариоцитарного ростка токсинами возбудителя, гиперспленизмом, ДВС-синдромом.
Алгоритм диагностического поиска в случае выявления тромбоцитопении у новорожденного предусматривает:
1) сбор анамнестических данных: у матери — наличие аутоиммунной тромбоцитопении (идиопатическая тромбоцитопеническая пурпура, системная красная волчанка, аутоиммунный тиреоидит, синдром Эванса и др.); аномалий плаценты (хориоангиоматоз, отслойка, тромбоз), применения лекарственных препаратов. У новорожденного — преморбидный фон (гипоксические состояния, недоношенность, задержка внутриутробного развития (ЗВУР), переношенность и т. д.); наличие основного заболевания (внутриутробная инфекция, иммунодефицитные состояния, гигантская гемангиома и т. д.);
2) определение характера тромбоцитопении — первичности или вторичности;
3) изучение клинических данных: геморрагический синдром в первые дни жизни ребенка в виде кожных проявлений (петехии, экхимозы), кровотечений из микроциркуляторного русла (носовые, десневые и пр.), кровотечения из пуповинного остатка, мелена. Для геморрагического синдрома при тромбоцитопениях характерны спонтанность, несимметричность, полиморфность и полихромность. Локализацию кровоизлияний в склерах и конъюнктиве следует расценивать как прогностически неблагоприятный признак в плане возникновения кровоизлияний в головной мозг. При трансиммунной форме геморрагический синдром постепенно идет на спад, поскольку поступление антитромбоцитарных антител к ребенку от матери прекращается и разрушения тромбоцитов не происходит [5]. В случае вторичных тромбоцитопений геморрагии развиваются на фоне основного заболевания, характерным симптомом является гепатосленомегалия. Выраженность геморрагического синдрома у новорожденных при ТОRCH-инфекциях зависит не только от возбудителя, но и от гестационного возраста, в котором плод подвергся действию инфекционного агента. Для синдрома Казабаха–Меррита характерно развитие мелены новорожденных;
4) оценку лабораторных показателей. О наличии тромбоцитопении свидетельствует:
Обнаружение антитромбоцитарных антител подтверждает иммунный характер заболевания. Выявление диагностически значимого повышения титра антител к какому-либо возбудителю (цитомегаловирусу (ЦМВ), вирусу Эпштейна–Барр, вирусу краснухи, простого герпеса и др.) подтверждает вторичность тромбоцитопении (гетероиммунные формы заболевания).
Только последовательное и тщательное проведение всех этапов диагностического поиска позволяет врачу получить четкое представление о происходящих в организме ребенка процессах и выработать правильную тактику лечения.
Наличие геморрагического синдрома независимо от характера тромбоцитопений (первичный или вторичный) ставит в основу лечебных мероприятий купирование геморрагических проявлений.
При иммунных тромбоцитопениях в случае легкого течения заболевания, сопровождающегося только кожным синдромом. В качестве препаратов выбора служат ангиопротекторы — этамзилат 12,5% раствор по 0,1 мл/кг в/в или в/м 2–4 раза в сутки или по 500 мг 4–6 раз в сутки внутрь. Фармакологическое действие препарата связано с повышением устойчивости капилляров, уменьшением их проницаемости, улучшением микроциркуляции, а также стимуляцией образования фактора свертывания крови III, нормализации адгезии тромбоцитов [6]. Ингибиторы фибринолиза — эпсилон-аминокапроновая кислота в дозе 50 мг/кг в/в капельно один раз в сутки. Ее действие базируется на торможении активирующего влияния стрептокиназы, урокиназы и тканевых киназ на фибринолиз, нейтрализации эффектов калликреина, трипсина и гиалуронидазы, уменьшении проницаемости капилляров [6]. Подавление иммунопатологического процесса достигается путем применения глюкокортикоидов — преднизолон в дозе не менее 2 мг/кг в сутки в два приема. Возможно проведение альтернативной терапии — иммуноглобулины человека нормальные (Иммуновенин, Пентаглобин, Октагам) в дозе 0,4 г/кг в сутки в/в в течение 5 дней. Положительный эффект иммуноглобулинов обусловлен блокадой Fc-рецепторов макрофагов, что уменьшает опсонизацию тромбоцитов и предотвращает их разрушение в кровеносном русле. Применение иммуноглобулинов позволяет получить более быстрый (через 24–48 часов), но менее стойкий эффект, чем при применении глюкокортикоидов. Поэтому довольно часто прибегают к комбинированному использованию этих препаратов. Однако по данным зарубежных авторов использование преднизолона и иммуноглобулинов при аллоиммунной форме заболевания остается дискутабельным [7, 8].
В случае развития жизнеугрожающих кровотечений показано применение тромбоцитарного концентрата. К его применению необходим тщательный и взвешенный подход, поскольку при иммунных формах переливание тромбоконцентрата противопоказано, т. к. его использование может еще больше усугубить процесс в связи с избыточным образованием антител. Показанием к трансфузии тромбоцитов является число тромбоцитов менее 20/нл без признаков кровотечения и менее 30/нл при признаках кровотечения [7]. Расчетной дозой для переливания тромбоконцентрата является 10 мл/кг, однако оптимальная доза может быть получена при проведении индивидуального математического расчета в пересчете на один из параметров (массу тела, объем циркулирующей крови, площадь тела). После трансфузии необходим контроль уровня тромбоцитов. Клиническим критерием эффективности трансфузий тромбоконцентрата служит купирование геморрагического синдрома, увеличение количества тромбоцитов у больного через 1 час после трансфузии не менее чем на 50–60 × 109/л и удержание результата через 24 часа.
При вторичных тромбоцитопениях необходимо проводить терапию основного заболевания, поскольку прогноз определяется именно его течением.
Таким образом, диагностика тромбоцитопений новорожденных является весьма сложным процессом, грамотное проведение которого во многом предопределяет успех терапевтических мероприятий, а следовательно — прогноз и качество жизни пациента.
Приводим собственное клиническое наблюдение новорожденного с диагнозом «изоиммунная тромбоцитопеническая пурпура», которая была диагностирована у ребенка с сопутствующим заболеванием — врожденным пороком сердца.
Георгий В., поступил в отделение для новорожденных детей МУЗ «Городская детская больница г. Белгород» на 8-е сутки жизни из родильного дома.
Анамнез жизни. От первой беременности, протекала на фоне кандидозного кольпита. Обследование на пренатальные инфекции, обнаруживались антитела класса IgG к вирусу простого герпеса 1-го типа. Роды в срок, масса при рождении 3060 г, длина 53 см. К груди приложен сразу, сосал активно. При рождении на коже отмечались множественные элементы от петехий до экхимозов, местами сливные. В раннем неонатальном периоде желтуха физиологическая появилась на третьи сутки жизни, уровень общего билирубина 170 мкмоль/л, глюкоза — 4,3 ммоль/л, C-реактивный белок (СРБ) менее 5 нг/мл. Максимальная убыль первоначальной массы тела составила 8,5%, пупочный остаток отпал на четвертые сутки жизни. Отмечалась легкая неврологическая симптоматика в виде снижения рефлекторной активности, мышечной гипотонии. Гемограмма в первые сутки жизни: гемоглобин 150 г/л, эритроциты — 4,6 × 10 12 /л, цветовой показатель — 0,9, лейкоциты — 9,4 × 10 9 /л, палочкоядерные нейтрофилы — 3%, сегментоядерные — 65%, лимфоциты — 27%, моноциты — 4%, эозинофилы — 1%. СОЭ 3 мм/час. В течение раннего неонатального периода кожно-геморрагический синдром сохранялся и имел тенденцию к усилению в виде появления новых элементов. Проведено лечение: этамзилат, менадиона натрия бисульфит (Викасол), фототерапия. В связи с отсутствием положительной динамики ребенок переведен на второй этап лечения.
При поступлении. Состояние тяжелое. Кожа бледно-розовая, акроцианоз, периорбитальный цианоз в покое, геморрагии по всему туловищу от мелкоточечных до экхимозов 3–4 см в диаметре, полихромные. Слизистые оболочки неба, глотки, конъюнктивы, склеры чистые. Со стороны внутренних органов: дыхание через нос свободное, при аускультации над всей поверхностью легких проводится пуэрильное дыхание, хрипов нет, перкуторно — коробочный оттенок перкуторного звука, частота дыхания 45 в минуту. Область сердца визуально не изменена, при аускультации сердечные тоны приглушены, ритм сохранен, частота сердечных сокращений 123 в минуту. Живот при пальпации мягкий, печень у края реберной дуги, селезенка не пальпируется. Пупочная область без особенностей. Стул, диурез не нарушены. В течение последующих трех дней сохранялось прежнее состояние, на туловище множественные геморрагии, в т. ч. и «свежие», аппетит снижен. Со стороны сердца при аускультации во втором межреберье слева грудины выслушивался систолический шум средней интенсивности. Печень +3,5 см из-под края реберной дуги, селезенка +1,0 см. Масса тела 2850 г.
Обследование. Динамика результатов гемограммы представлена в таблице.
СОЭ на протяжении всей госпитализации не превышала 6 мм/час. Анализ мочи без отклонений от нормы (пятикратно). В биохимическом анализе крови уровень СРБ менее 10 нг/мл, печеночные пробы в норме, умеренная гипопротеинемия. Иммуноферментный анализ (ИФА) на специфические антитела к антигенам ЦМВ — отрицательные, ИФА на специфические антитела к антигенам вируса Эбштейна–Барр — отрицательные, ИФА с герпесвирусами 1-го, 2-го типа — IgМ — отрицательные, IgG — положительный, индекс авидности 72%. ИФА на специфические антитела к хламидийному антигену — отрицательные, ИФА с микоплазменным антигеном — отрицательные, ИФА к токсоплазменному антигену — отрицательные. В коагулограмме: протромбиновый тест — международное нормализованное отношение (МНО) — 1,0, протромбиновый индекс (ПТИ) — 100%, протромбиновое время — 15,3 сек; фибриноген — 1,62 г/л, тромбиновое время — 16 сек. Миелограмма на 14-е сутки жизни (5-й день госпитализации): бластные клетки 0,5%, индекс созревания нейтрофилов — 1,0, индекс созревания эритрокариоцитов — 0,8, лейкоэритробластические соотношения — 1,3:1,0 (норма 2,1:4,5). Заключение: тип кроветворения нормобластический. Отшнуровка тромбоцитов слабо выражена, имеется много мегакариоцитов разной степени зрелости.
Исследование крови у матери отклонений в гемограмме не выявило.
На электрокардиограмме признаки гипертрофии правого желудочка и межжелудочковой перегородки. ЭХО-КГ-исследование: выявлены дополнительная трабекула левого желудочка, дефект межпредсердной перегородки 6 мм, сброс крови слева направо. Сократительная способность миокарда желудочков удовлетворительная, фракция выброса 68%. УЗИ органов брюшной полости: печень 53 мм, структура однородная. Селезенка размер 44 × 26 мм, структура однородная. Почки: слева — лоханка 7 мм, размер 46 × 21 мм, справа — размер 45 × 22 мм. Нейросонография: гипоксические изменения и признаки незрелости структур головного мозга.
Проведено лечение: этамзилат 12,5% раствор 12,5 мг/кг в/в 4 раза в день 14 дней, иммуноглобулин человека нормальный 400 мг/кг/сут в/в 6 дней, преднизолон 2 мг/кг/сут внутрь 7 дней, плазма свежезамороженная 10 мл/кг в/в дважды, пентоксифиллин 0,1 мл/кг в/в, инозин 10 мг/кг в/в, фуросемид 1 мг/кг/сут в/в, левокарнитин 75 мг 3 раза в день внутрь, интерферон человеческий рекомбинантный альфа-2 по 150 000 2 раза в сутки. Ребенок получал кормление заменителями женского молока, с шестых суток госпитализации — грудное. На фоне лечения к пятым суткам госпитализации количество тромбоцитов увеличилось в семь раз, кожно-геморрагический синдром не рецидивировал. Ребенок был выписан в удовлетворительном состоянии на 26-е сутки жизни (18-й день госпитализации).
Таким образом, данный клинический пример демонстрирует сложность интерпретации клинико-лабораторных показателей у детей периода новорожденности. Лабораторная диагностика иммунных тромбоцитопений во многих лечебных учреждениях нашей страны еще недостаточно развита. Только четкий алгоритм диагностического поиска позволит врачу достаточно быстро и четко оценить все многообразие причин, приводящих к развитию тромбоцитопений новорожденных и оперативно и правильно назначить адекватную терапию. Поэтому распространение информации о патогенезе и существующих методах исследования различных форм иммунных тромбоцитопений и внедрение этих методов в клиническую практику является необходимым условием улучшения диагностики и повышения эффективности лечения этих заболеваний.
Литература
Н. М. Судакова*, доктор медицинских наук, профессор
Н. И. Гревцева**
О. М. Зубов**
О. В. Лазарева**
* Белгородский государственный университет, **МУЗ «Городская детская больница», Белгород



_550.gif)