Предлежание тазовое что это
Тазовое предлежание плода
Тазовое предлежание плода – продольное расположение плода в матке с обращенными ко входу в малый таз ножками или ягодицами. Беременность при тазовом предлежании плода нередко протекает в условиях угрозы прерывания, гестоза, фетоплацентарной недостаточности, гипоксии плода, родовых травм. Диагностика тазового предлежания плода производится с помощью наружного и влагалищного исследования, эхографии, допплерографии, КТГ. Лечение тазового предлежания включает комплексы корригирующей гимнастики, проведение профилактического наружного поворота плода, заблаговременный выбор способа родоразрешения.
Общие сведения
Тазовые предлежания плода в акушерстве и гинекологии встречаются в 3-5 % случаев от всех беременностей. Ведение беременности и родов при тазовом предлежании плода требует квалифицированной и высокопрофессиональной помощи женщине и ребенку. При тазовом предлежании плода во время родов первыми по родовым путям проходят ягодицы или ножки ребенка. При этом шейка матки находится еще в недостаточно сглаженном и раскрытом состоянии, поэтому продвижение головки, как наиболее крупной и плотной части плода, оказывается затруднительным. При тазовом предлежании роды могут протекать неосложненно, однако существует повышенная опасность асфиксии, мертворождения плода, родовых травм ребенка и матери.
Классификация тазовых предлежаний плода
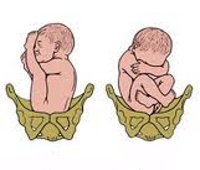
К вариантам тазового предлежания плода относятся ножные и ягодичные предлежания. На долю ножных предлежаний приходится 11-13% случаев всех тазовых предлежаний плода. Ножное предлежание может быть полным (обеими ножками), неполным (одной ножкой) или коленным (коленями плода). Ягодичные предлежания встречаются наиболее часто. В 63-75% случаев диагностируется неполное (чисто ягодичное) предлежание, при котором ко входу в малый таз прилежат только ягодицы, а ножки плода оказываются вытянутыми вдоль туловища. При смешанном ягодичном предлежании (20-24%) ко входу в малый таз обращены не только ягодицы, но и ножки плода, согнутые в коленных или тазобедренных суставах.
При различных вариантах тазового предлежания плода развитие биомеханизма родов имеет свои особенности. При чисто ягодичном предлежании, некрупном плоде и нормальных размерах таза матери возможны неосложненные самостоятельные роды. При ножном и смешанном предлежании роды через естественные родовые пути сопряжены со значительными рисками для новорожденного – асфиксией, выпадением пуповины и отдельных частей плода.
Причины тазовых предлежаний плода
Факторы, обусловливающее тазовое предлежание плода, многочисленны и изучены не до конца. Препятствовать установлению головки ко входу в малый таз может наличие у женщины фибромы матки, опухолей яичников, анатомического сужения или неправильной формы таза, аномалий строения матки (внутриматочной перегородки, гипоплазии, двурогой или седловидной матки).
Тазовое предлежание может наблюдаться при повышенной подвижности плода, вызванной многоводием, гипотрофией или недоношенностью, гипоксией, микроцефалией, анэнцефалией, гидроцефалией и другими факторами, связанными с патологией ребенка. С другой стороны, ограниченная подвижность плода в полости матки при маловодии, короткой пуповине или ее обвитии также способствует формированию неправильного предлежания.
К тазовому предлежанию плода может приводить акушерско-гинекологический анамнез матери, отягощенный неоднократными выскабливаниями матки, эндометритами, цервицитами, многократными беременностями, абортами, осложненными родами. Данные состояния часто приводят к развитию патологического гипертонуса нижних сегментов матки, при котором головка стремится занять положение в верхних, менее спазмированных отделах полости матки. Изменение тонуса миометрия также может быть вызвано рубцом на матке, нейроциркуляторной дистонией, неврозом, переутомлением беременной, перенесенным стрессом и т. д. Тазовое предлежание плода нередко сочетается с низким расположением или предлежанием плаценты.
В многочисленных наблюдениях, которые проводит акушерство и гинекология, отмечается, что тазовое предлежание плода развивается у тех женщин, которые сами были рождены в аналогичной ситуации, поэтому рассматривается вопрос о наследственной обусловленности ножных и ягодичных предлежаний.
Особенности течения беременности
При тазовом предлежании плода течение беременности, гораздо чаще, чем при головном, сопряжено с угрозой или самопроизвольным прерыванием, развитием гестоза и фетоплацентарной недостаточности. Эти состояния, в свою очередь, негативно влияют на созревании нервной, эндокринной и других систем плода. При тазовом предлежании у плода с 33-36 недели гестации происходит замедление процессов созревания структур продолговатого мозга, что сопровождается перицеллюлярным и периваскулярным отеком. При этом нейросекреторные клетки фетального гипофиза начинают работать с повышенной активностью, приводя к преждевременному истощению функции коркового слоя надпочечников, снижению защитно-адаптационных реакций плода.
Изменения в фетальных половых железах представлены гемодинамическими расстройствами (венозным стазом, мелкоточечными кровоизлияниями, отеком ткани), что в дальнейшем может проявиться патологией гонад – гипогонадизмом, синдромом истощения яичников, олиго- или азооспермией и т. д. При тазовых предлежаниях повышается частота развития врожденных пороков сердца, ЦНС, ЖКТ, опорно-двигательного аппарата у плода. Нарушения маточно-плацентарного кровотока проявляются гипоксией, высокой частотой сердцебиений, снижением двигательной активности плода. Во время родов при тазовом предлежании плода нередко развивается дискоординированная или слабая родовая деятельность. Наиболее грубые изменения наблюдаются в случаях смешанного ягодичного или ножного предлежания.
Диагностика тазового предлежания плода
Об устойчивом тазовом предлежании плода следует говорить после 34-35-ой недели гестации. До этого срока расположение предлежащей части может быть изменчивым. Тазовое предлежание плода определяется благодаря проведению наружного акушерского и влагалищного исследований.
При внутреннем гинекологическом исследовании в случае чисто ягодичного предлежания прощупывается объемная мягковатая часть, в которой можно различить крестец, копчик, паховый сгиб. При ножном или смешанном ягодичном предлежании удается различить стопы плода с пяточными буграми и короткими пальчиками.
Позиция и ее вид при тазовом предлежании устанавливаются по расположению спинки, крестца и межвертельной линии плода. Ягодичное предлежание плода необходимо отличать от таких вариантов головного предлежания, как лицевое и лобное. Уточнение данных в отношении тазового предлежания плода производится с помощью УЗИ, в частности, трехмерной эхографии. Функциональное состояние плода оценивается с помощью допплерографии маточно-плацентарного кровотока и кардиотокографии.
Ведение беременности и родов
У пациенток, относящихся к группам повышенного риска по формированию тазового предлежания, в ходе беременности проводятся мероприятия по предотвращению фетоплацентарной недостаточности, нарушений сократительной активности матки, осложнений со стороны плода. Беременной рекомендуется соблюдение щадящего режима с полноценным ночным сном и дневным отдыхом, сбалансированная диета для профилактики гипертрофии плода.
С беременными проводится психопрофилактическая работа, направленная на обучение приемам мышечной релаксации и снятия нервной возбудимости. С 35-ой недели гестации назначается корригирующая гимнастика по Дикань, Грищенко и Шулешовой, Кайо, способствующая изменению тонуса миометрия и мышц брюшной стенки, переводу плода из тазового предлежания в головное. В ряде случаев назначаются спазмолитические препараты прерывистыми курсами.
Проведение наружного профилактического поворота плода на головку по Архангельскому в ряде случаев оказывается неэффективным и даже опасным. Рисками такого акушерского приема может служить наступление преждевременной отслойки плаценты, разрыва плодных оболочек, преждевременных родов, разрыва матки, травм и острой гипоксии плода. Данные обстоятельства в последние годы ограничивают применения наружного акушерского пособия в практике лечения тазовых предлежаний плода.
Беременная с тазовым предлежанием плода на 38-39-ой неделе гестации госпитализируется в акушерский стационар для планирования тактики родов. При неосложненной акушерской ситуации (удовлетворительном состоянии плода и роженицы, соразмерности таза и плода, биологической готовности материнского организма, чисто ягодичном предлежании и др.) возможны роды через естественные родовые пути. При этом осуществляется профилактика преждевременного вскрытия плодного пузыря, постоянный мониторный КТГ-контроль за плодом и сокращениями матки, медикаментозное предупреждение аномалий родовой деятельности и гипоксии плода, обезболивание (эпидуральная анестезия в родах), акушерская помощь для скорейшего рождения головки.
Кесарево сечение при тазовом предлежании плода планируется при отягощенном акушерском анамнезе матери (длительном бесплодии, мертворождении, гестозах, переношенной беременности, резус-конфликте, привычном невынашивании), возрасте первородящей старше 30 лет, наступлении данной беременности вследствие ЭКО, крупном плоде, предлежании плаценты, рубце на матке и др. показаниях. Экстренное кесарево сечение также показано в случае нестандартных ситуаций при самостоятельных родах.
Осложнения родов при тазовом предлежании
У детей, рожденных в тазовом предлежании, нередко определяются внутричерепные травмы, энцефалопатия, травмы позвоночника, дисплазия тазобедренных суставов. При выявлении асфиксии плода или аспирации околоплодных вод требуются соответствующие реанимационные мероприятия. Новорожденные в ранний неонатальный период подлежат тщательному обследованию невролога. К типичным для тазового предлежания плода родовым травмам у женщин относятся разрывы промежности, шейки матки, влагалища и вульвы, повреждения костей таза.
Профилактическое направление предусматривает тщательное обследование и коррекцию нарушений у женщин, планирующих беременность; выявление беременных групп риска по развитию тазового предлежания плода и проведение своевременной и адекватной подготовки к родам; заблаговременный выбор тактики родов и их ведение под непрерывным контролем акушера-гинеколога.
Тазовое предлежание – как повернуть малыша
Не стоит беспокоиться и переживать, если ребенок до 36 недель находится «попкой вперед»: это совершенно нормальное явление и у крохи еще есть время для того, чтобы перевернуться. Кстати, случается, что малыш поворачивается вниз головой и непосредственно перед родами, и даже в самих родах
Попробуйте уговорить кроху повернуться в нужное положение. Расскажите все подробно: почему ему стоит повернуться, что это даст и маме, и ребенку в родах. Разговаривать можно вслух, а можно и про себя, главное – говорите с малышом об этом постоянно
В воде тело мамы расслабляется, а значит, и расслабляются мышцы матки, ее объем несколько увеличивается и в результате у ребенка появляется чуть больше пространства «для маневров».
Между ребенком и мамой всегда есть связь. И мама – это первый человек которому малыш верит и которого слушается. Поэтому попробуйте уговорить кроху повернуться в нужное положение. Расскажите все подробно: почему ему стоит повернуться, что это даст и маме, и ребенку в родах. Разговаривать можно вслух, а можно и про себя, главное – говорите с малышом об этом постоянно. Будьте ласковы и в то же время настойчивы. Обязательно подключите к разговору будущего папу, мужчин дети слушаются еще больше. Когда будете уговаривать малыша, дополнительно поглаживайте живот, как бы указывая ребенку, как ему повернуться. Отличный вариант: папа разговаривает и гладит живот вместе с вами.
Визуализация – способ, при котором человек представляет себе нужную ему картинку. Вот и будущей маме надо всего лишь вообразить малыша в правильном положении. Не знаете, как это выглядит или просто не можете себе представить ребенка в животе, – находите красивое фото из журнала, книги, Интернета. Какая-то анатомическая точность здесь не важна, хватит просто приятной и понятной картинки: малыш лежит внутри маминого живота вниз головой. Смотрите на иллюстрацию почаще и представляете, что внутри вас малыш тоже находится в правильном положении. Но надо не только смотреть на чужое фото, а представлять именно себя и своего ребенка.
Еще один способ – приманите малыша. Дети, особенно маленькие, очень любопытны, поэтому заставьте повернуться кроху, показав ему что-то интересное. Но ведь малыш пока еще находится в животе, разве он может что-то увидеть? Точно мы не знаем, как ребенок реагирует на мир вне живота мамы, но считается, что он, например, может слышать звуки. Расположите наушники с приятной музыкой внизу живота, это тоже может побудить ребенка повернуться по направлению к звуку. Музыка должна быть спокойной, мелодичной и не громкой, чтобы малыш не испугался.
А еще можно включить фонарик и прислонить его к животу мамы в том месте, где находится голова ребенка, и затем, разговаривая, медленно проводить фонариком в сторону и вниз, увлекая кроху за собой.
Плавайте и расслабляйтесь
Плавание тоже помогает малышу занять головное предлежание. В воде тело мамы расслабляется, а значит, расслабляются и мышцы матки, ее объем несколько увеличивается и в результате у ребенка появляется чуть больше пространства «для маневров». Но плавание должно быть приятным для мамы, если женщина боится воды или она недостаточно теплая, то никакого расслабления не будет. Поэтому плавать надо хотеть, плюс вода должна быть комфортной температуры.
Есть очень простые упражнения, которые помогут малышу разместиться правильно. Но сначала посоветуйтесь с врачом, можно ли вам делать такую гимнастику. Гимнастику для поворота малыша в головное предлежание не проводят, если есть гестоз, угроза прерывания беременности, рубец на матке после предыдущего кесарева сечения, предлежание плаценты.
Повороты. Лежа на кушетке, поворачивайтесь с боку на бок 3–4 раза через 10 минут. Выполняйте 3 раза в день. Поворот обычно происходит в течение первой недели.
Сила притяжения. Лягте на спину, подложив под поясницу большую подушку, а под голову – маленькую. Согните колени, поставив ступни на пол. Полежите так в течение 10 минут.
Коленно-локтевое положение. Встаньте на колени и локти, в это время таз располагается выше головы. Оставайтесь в таком положении 15 минут несколько раз в день.
Обратитесь к специалисту
Если упражнения и психологические методики не дают результата, то существует еще один способ – профилактический наружный поворот, который делает опытный акушер-гинеколог в родильном доме. Сначала маме вводят средства, расслабляющие матку, затем врач определенными движениями рук старается повернуть ребенка, воздействуя на его голову и таз через живот будущей мамы. Все это проходит под контролем УЗИ, и обычно женщина не испытывает при этой манипуляции никаких неприятных ощущений.
Правда, наружный поворот сейчас выполняют редко: во-первых, его умеют делать не все акушеры-гинекологи, да и не все врачи считают, что он нужен; во-вторых, не каждая женщина психологически на него настроена, ну и, кроме того, не всегда к нему есть показания.
Возможно, психологические методы и кажутся чем-то сомнительным, но тем не менее они часто помогают. А если еще добавить гимнастику и плавание, то вероятность того, что малыш повернется в правильное положение, только увеличивается. Так что если не хочется делать кесарево сечение при тазовом предлежании или рожать «попкой вперед», то стоит попробовать все подходящие и разрешенные вам способы.
Публикации в СМИ
Роды при тазовом (ягодичном) предлежании плода
Тазовое предлежание классифицируют, исходя из положения ног и ягодиц плода • Чисто ягодичное предлежание. Предлежат ягодицы, ножки плода согнуты в тазобедренных суставах, разогнуты в коленных суставах и вытянуты вдоль туловища. Наблюдают в 60–65% случаев тазового предлежания • Смешанное ягодичное предлежание. Ножки полностью согнуты в коленных суставах и прижаты к животу плода. Наблюдают в 25–35% случаев тазового предлежания • Ножное предлежание. Предлежат одна или обе стопы либо (крайне редко) колени плода •• Различают полное и неполное ножные предлежания. При полном ножном предлежании предлежат обе ножки, при неполном — одна ножка или колени плода •• Наблюдают в 5% случаев тазового предлежания.
Статистические данные. Частота возникновения — 2,7–5,4% всех беременностей. В 15–30% случаев заканчивается рождением ребёнка с низкой массой тела (менее 2500 г).
Этиология • Сужение таза, аномальная форма таза • Пороки развития матки • Миоматозные узлы в нижнем сегменте матки • Пороки развития плода, например анэнцефалия, гидроцефалия • Предлежание плаценты • Атония матки, большое количество родов в анамнезе, опухоли матки, рубец на матке, узкий таз • Малая масса плода или недоношенность, многоплодие • Чрезмерная подвижность плода при многоводии.
Клиническая картина • Высокое стояние дна матки, обусловленное расположением тазового конца плода над входом в таз • С помощью приёмов Леопольда (см. Беременность нормальная) определяют, что головка плода (округлое плотное баллотирующее образование) расположена в дне матки, а ягодицы (крупная неправильной формы не баллотирующая предлежащая часть) — над входом в малый таз • Сердцебиение плода выслушивают выше пупка или на его уровне.
Специальные исследования • Влагалищное исследование во время родов •• При ягодичном предлежании предлежащая часть мягче, чем при головном. Можно пропальпировать борозду между ягодицами, крестец, половые органы плода •• При чисто ягодичном предлежании можно найти паховый сгиб •• При смешанном ягодичном предлежании рядом с ягодицами прощупывают стопу. С помощью пальпации крестца уточняют позицию и вид •• При ножных предлежаниях, чтобы ошибочно не принять ножку за выпавшую ручку (например, при поперечных положениях), необходимо помнить отличительные признаки конечностей плода ••• У ножки есть пяточная кость, пальцы ровные, короткие, большой палец не отставлен ••• Большой палец ножки нельзя прижать к подошве, в отличие от большого пальца ручки, легко прижимающегося к ладони; с ручкой можно «поздороваться» ••• Колено отличается от локтя подвижным надколенником, стопа переходит в голень под прямым углом •• По расположению подколенной ямки можно определить позицию плода. При первой позиции подколенная ямка обращена влево, при второй — вправо • При УЗИ легко диагностируют тазовое предлежание.
Механизм родов
• Первый момент — внутренний поворот ягодиц, он начинается при переходе ягодиц из широкой части полости таза в узкую. Поворот совершается таким образом, что в выходе таза поперечный размер ягодиц оказывается в прямом размере таза. Передняя ягодица подходит под лобковую дугу, образуя точку фиксации, задняя же устанавливается под копчиком.
• Второй момент — боковое сгибание поясничной части позвоночника плода. Дальнейшее поступательное движение плода приводит к большему боковому сгибанию позвоночника плода. При этом задняя ягодица выкатывается над промежностью и вслед за ней из-под лобкового сочленения окончательно рождается передняя ягодица. В это время плечики вступают своим поперечным размером в тот же косой размер входа в таз, через который прошли ягодицы.
• Третий момент — внутренний поворот плечиков и наружный поворот туловища. Этот поворот завершается установлением плечиков в прямом размере выхода. При этом спинка поворачивается в сторону, переднее плечико плода подходит под лобковую дугу, а заднее устанавливается впереди копчика над промежностью.
• Четвёртый момент — боковое сгибание шейно-грудной части позвоночника. С этим моментом связано рождение плечевого пояса и ручек.
• Пятый момент — внутренний поворот головки (затылком кпереди). Головка вступает малым косым размером в косой размер входа в таз, противоположный тому, в котором проходили плечики. При переходе из широкой в узкую часть таза головка совершает внутренний поворот, в результате которого сагиттальный (стреловидный) шов оказывается в прямом размере выхода, а подзатылочная ямка — под лобковым сочленением, где образуется точка фиксации.
• Шестой момент — сгибание головки. Следствием этого является прорезывание головки: последовательно выкатываются над промежностью подбородок, рот, нос, темя, затылок.
• При ножном предлежании сначала рождаются ножки. Впереди идёт ножка, обращённая к симфизу. Ягодицы вступают в малый таз после рождения ножек до колена. Дальнейшее течение родов такое же, как при ягодичном предлежании.
Тактика ведения беременности • С 35 нед беременности рекомендуют занятия лечебной корригирующей гимнастикой • Некоторые врачи рекомендуют проведение наружного акушерского поворота для превращения тазового предлежания в головное, однако акушерский поворот небезопасен — могут возникнуть отслойка плаценты, сдавление и обвитие пуповины, преждевременные роды • При тазовом предлежании следует решить вопрос, можно ли вести роды естественным путём или необходимо прибегнуть к кесареву сечению. В настоящее время в связи с опасностью травматизации плода при родоразрешающих операциях через естественные родовые пути большинство акушеров считают целесообразным расширение показаний к кесареву сечению при тазовых предлежаниях плода (в 80–90%).
Тактика ведения родов
• Первый период родов (период раскрытия). Проводят профилактику преждевременного разрыва плодного пузыря. Показан строгий постельный режим. После отхождения околоплодных вод — влагалищное исследование (уточнение диагноза, исключение выпадения пуповины).
• Второй период родов. После рождения плода до уровня пупка головка прижимает пуповину. Если роды не заканчиваются в течение 10 мин, плод погибает от асфиксии. Поэтому после рождения нижней части туловища необходима быстрая акушерская помощь •• Ручное пособие при чисто ягодичном предлежании по методу Цовьянова применяют для предупреждения осложнений. Метод основан на сохранении нормального членорасположения плода. Техника. После прорезывания ягодицы захватывают следующим образом: большие пальцы располагают на прижатых к животу ножках, а остальные пальцы обеих рук — вдоль крестца, чтобы предотвратить преждевременное выпадение ножек. По мере рождения туловища руки продвигают по направлению к половой щели роженицы, продолжая прижимать вытянутые ножки к животу до момента рождения плечевого пояса. Если после рождения плечиков ручки не выпадают сами, плечевой пояс устанавливают в прямом размере таза и отклоняют туловище плода вниз (кзади). При этом рождается передняя ручка. Затем туловище отклоняют вверх (кпереди), после чего рождаются задняя ручка и ножки (пятки) плода. При рождении головки туловище плода также направляют вверх •• Ручное пособие при ножных предлежаниях по методу Цовьянова. Метод основан на удерживании ножек во влагалище до полного раскрытия зева. Техника. Наружные половые органы женщины покрывают стерильной салфеткой. На вульву кладут ладонь, задерживая рождение ножек, что приводит к полному раскрытию зева. Таким образом плод из ножного предлежания переходит в смешанное ягодичное. После полного раскрытия зева роды ведут как при ягодичном предлежании •• Иногда во время применения ручного пособия по Цовьянову всё-таки происходит преждевременное выпадение ножек. В таких случаях применяют классическое ручное пособие (совокупность приёмов, направленных на освобождение ручек и головки плода) •• Если рождение головки задерживается, её освобождают приёмом Морисо–Левре-Лашапелль — метод извлечения головки плода в тазовом предлежании, при котором головка сгибается введённым в рот плода указательным пальцем одной руки с последующей тракцией туловища другой рукой. Техника. Туловище плода кладут верхом на предплечье руки, II или III палец этой же руки вводят во влагалище роженицы, следуя по его задней стенке, а затем в рот плода. Второй рукой плод охватывают за плечики и освобождают головку.
• Третий период родов при тазовом предлежании ведут как обычно.
Извлечение плода за тазовый конец считают не пособием, а акушерской операцией, потому что в процессе манипуляций искусственно воспроизводят все 4 этапа родов, прикладывая влекущую силу. Плод извлекают от пяток до макушки.
• Показания к операции •• Необходимость срочного влагалищного родоразрешения в связи с тяжёлым состоянием роженицы (например, эклампсия) •• Острая гипоксия плода и отсутствие условий для кесарева сечения •• Предшествующий классический поворот плода на ножку.
• Условия проведения •• Полное раскрытие шейки матки •• Отхождение околоплодных вод •• Соответствие размеров плода и таза роженицы.
• Техника операции •• Первый момент. Различают 2 способа ••• Извлечение плода за паховый сгиб. Указательным пальцем руки захватывают переднюю ножку плода за паховый сгиб, влечение производят во время потуги. Для захватывания тазового конца большие пальцы рук располагают на ягодицах, указательные — на паховом сгибе, а остальные — на бёдрах плода. Извлекают плод до пупочного кольца ••• Извлечение плода за ножку. Ножку захватывают всей рукой в области коленного сустава и тянут вниз. Вторая ножка рождается самостоятельно •• Второй момент. Плод извлекают до уровня нижнего угла лопаток. Этот момент выделяют по двум причинам ••• К высвобождению ручек можно приступить лишь после рождения плода до уровня нижнего угла лопаток ••• После рождения плода до уровня пупка головка, входя в малый таз, может ущемить пуповину, что грозит гипоксией •• Третий и четвёртый моменты. Ручки и головку плода высвобождают как при классическом ручном пособии.
Кесарево сечение
• Показания к операции кесарева сечения при тазовых предлежаниях (дополнение к абсолютным показаниям при любом предлежании) •• Сочетание тазового предлежания с отягощённым акушерско-гинекологическим анамнезом (бесплодие, мертворождения, рождение ребёнка с травмой), миомой матки, пороками развития матки, сужением таза, гестозами, переношенной беременностью, возрастом первородящей 30 лет и более •• Рубец на матке •• Крупный плод •• Выпадение петель пуповины •• Частичное предлежание плаценты.
• Противопоказания •• Внутриутробная гибель плода •• Уродство или глубокая недоношенность плода •• Острое инфекционное заболевание у женщины. Кесарево сечение нежелательно при длительном безводном периоде (свыше 12 ч).
• Условия проведения кесарева сечения •• Плод жив и жизнеспособен (не всегда выполнимо при абсолютных показаниях) •• Женщина согласна на операцию (если нет жизненных показаний) •• У беременной нет признаков инфицирования.
• Подготовка пациентки •• Если Ht меньше 30%, проводят инфузионную терапию для возмещения дефицита жидкости •• Необходимо подготовиться к возможному переливанию плазмы, крови во время операции •• Мочевой пузырь женщины должен быть опорожнён.
• Анестезия может быть ингаляционной (общей) или регионарной (спинномозговой или эпидуральной). Общая анестезия часто приводит к угнетению жизнедеятельности новорождённого, поэтому при проведении общего обезболивания интервал времени от начала наркоза до момента извлечения плода не должен превышать 10 мин.
• Ход операции •• Рассечение брюшной стенки •• Вскрытие и отсепаровка пузырно-маточной складки брюшины, обнажение миометрия •• Рассечение миометрия (разрез по Керру–Гусакову, по Селлхайму или по Сангеру) ••• Разрез по Керру–Гусакову (низкий поперечный) в настоящее время применяют наиболее широко. Разрез производят в нижнем сегменте матки, что снижает вероятность разрыва или расхождения краёв рубца при следующих беременностях. Недостаток — опасность повреждения близлежащих сосудов ••• Разрез по Сангеру (классический, или корпоральный, в настоящее время используют редко, по показаниям) — продольный разрез на передней поверхности дна матки ••• Разрез по Селлхайму (низкий вертикальный) начинают в несократимой части матки и продолжают на тело матки •• Ребёнка бережно извлекают руками •• Извлекают отделившийся послед со всеми оболочками •• Матку часто выводят из брюшной полости с целью массажа дна, обследования придатков и визуализации разреза при наложении швов. Для уменьшения кровопотери в мышцу матки вводят сокращающие матку средства (окситоцин, метилэргометрин, энзапрост и др.). После отделения плаценты необходимо ручное обследование полости матки для диагностики подслизистой миомы или для удаления остатков оболочек •• Однорядное ушивание матки. Пузырно-маточную складку брюшины подшивают тонким рассасывающимся шовным материалом, а разрез брюшной стенки зашивают обычным способом.
Наблюдение • Во время родов следует осуществлять постоянный контроль за ЧСС плода • Наблюдение за родильницей проводят как и после других родов.
Профилактика. Лечебная корригирующая гимнастика при тазовом предлежании плода показана до 35 нед беременности.
Осложнения • Запрокидывание ручек • Несвоевременное излитие околоплодных вод • Аномалии родовой деятельности • Выпадение пуповины и мелких частей плода • Спазм маточного зева с ущемлением туловища или шеи плода • Разгибание головки • Травмы головы и мягких тканей, плечевого сплетения и спинного мозга плода • Асфиксия плода.
Течение и прогноз • Перинатальная заболеваемость и смертность выше в случае родов при тазовом предлежании плода • При массе плода менее 1 500 г риск кровоизлияния в мозг, а также перинатальная смертность значительно выше в случае родов через естественные родовые пути, чем после кесарева сечения.
МКБ-10 • O32.1 Ягодичное предлежание плода, требующее предоставления медицинской помощи матери • O64.1 Затрудненные роды вследствие ягодичного предлежания • O80.1 Самопроизвольные роды в ягодичном предлежании • O82 Роды одноплодные, родоразрешение посредством кесарева сечения
Примечания • Абсолютные показания к проведению кесарева сечения •• Полное предлежание плаценты •• Абсолютно узкий таз •• Несоответствие размеров таза женщины и головки плода •• Неполное предлежание плаценты при неподготовленных родовых путях и сильном кровотечении •• Преждевременная отслойка нормально расположенной плаценты при неподготовленных родовых путях и кровотечении •• Опухоли органов малого таза, препятствующие рождению ребёнка •• Грубые рубцовые изменения шейки матки и влагалища •• Угрожающий или начинающийся разрыв матки •• Тяжёлый гестоз при неэффективности консервативного лечения и неподготовленных родовых путях •• Несостоятельность рубца на матке •• Экстрагенитальный рак и рак шейки матки •• Серьёзная экстрагенитальная патология (например, отслойка сетчатки, осложнённая миопия, тяжёлые заболевания ССС).
Код вставки на сайт
Роды при тазовом (ягодичном) предлежании плода
Тазовое предлежание классифицируют, исходя из положения ног и ягодиц плода • Чисто ягодичное предлежание. Предлежат ягодицы, ножки плода согнуты в тазобедренных суставах, разогнуты в коленных суставах и вытянуты вдоль туловища. Наблюдают в 60–65% случаев тазового предлежания • Смешанное ягодичное предлежание. Ножки полностью согнуты в коленных суставах и прижаты к животу плода. Наблюдают в 25–35% случаев тазового предлежания • Ножное предлежание. Предлежат одна или обе стопы либо (крайне редко) колени плода •• Различают полное и неполное ножные предлежания. При полном ножном предлежании предлежат обе ножки, при неполном — одна ножка или колени плода •• Наблюдают в 5% случаев тазового предлежания.
Статистические данные. Частота возникновения — 2,7–5,4% всех беременностей. В 15–30% случаев заканчивается рождением ребёнка с низкой массой тела (менее 2500 г).
Этиология • Сужение таза, аномальная форма таза • Пороки развития матки • Миоматозные узлы в нижнем сегменте матки • Пороки развития плода, например анэнцефалия, гидроцефалия • Предлежание плаценты • Атония матки, большое количество родов в анамнезе, опухоли матки, рубец на матке, узкий таз • Малая масса плода или недоношенность, многоплодие • Чрезмерная подвижность плода при многоводии.
Клиническая картина • Высокое стояние дна матки, обусловленное расположением тазового конца плода над входом в таз • С помощью приёмов Леопольда (см. Беременность нормальная) определяют, что головка плода (округлое плотное баллотирующее образование) расположена в дне матки, а ягодицы (крупная неправильной формы не баллотирующая предлежащая часть) — над входом в малый таз • Сердцебиение плода выслушивают выше пупка или на его уровне.
Специальные исследования • Влагалищное исследование во время родов •• При ягодичном предлежании предлежащая часть мягче, чем при головном. Можно пропальпировать борозду между ягодицами, крестец, половые органы плода •• При чисто ягодичном предлежании можно найти паховый сгиб •• При смешанном ягодичном предлежании рядом с ягодицами прощупывают стопу. С помощью пальпации крестца уточняют позицию и вид •• При ножных предлежаниях, чтобы ошибочно не принять ножку за выпавшую ручку (например, при поперечных положениях), необходимо помнить отличительные признаки конечностей плода ••• У ножки есть пяточная кость, пальцы ровные, короткие, большой палец не отставлен ••• Большой палец ножки нельзя прижать к подошве, в отличие от большого пальца ручки, легко прижимающегося к ладони; с ручкой можно «поздороваться» ••• Колено отличается от локтя подвижным надколенником, стопа переходит в голень под прямым углом •• По расположению подколенной ямки можно определить позицию плода. При первой позиции подколенная ямка обращена влево, при второй — вправо • При УЗИ легко диагностируют тазовое предлежание.
Механизм родов
• Первый момент — внутренний поворот ягодиц, он начинается при переходе ягодиц из широкой части полости таза в узкую. Поворот совершается таким образом, что в выходе таза поперечный размер ягодиц оказывается в прямом размере таза. Передняя ягодица подходит под лобковую дугу, образуя точку фиксации, задняя же устанавливается под копчиком.
• Второй момент — боковое сгибание поясничной части позвоночника плода. Дальнейшее поступательное движение плода приводит к большему боковому сгибанию позвоночника плода. При этом задняя ягодица выкатывается над промежностью и вслед за ней из-под лобкового сочленения окончательно рождается передняя ягодица. В это время плечики вступают своим поперечным размером в тот же косой размер входа в таз, через который прошли ягодицы.
• Третий момент — внутренний поворот плечиков и наружный поворот туловища. Этот поворот завершается установлением плечиков в прямом размере выхода. При этом спинка поворачивается в сторону, переднее плечико плода подходит под лобковую дугу, а заднее устанавливается впереди копчика над промежностью.
• Четвёртый момент — боковое сгибание шейно-грудной части позвоночника. С этим моментом связано рождение плечевого пояса и ручек.
• Пятый момент — внутренний поворот головки (затылком кпереди). Головка вступает малым косым размером в косой размер входа в таз, противоположный тому, в котором проходили плечики. При переходе из широкой в узкую часть таза головка совершает внутренний поворот, в результате которого сагиттальный (стреловидный) шов оказывается в прямом размере выхода, а подзатылочная ямка — под лобковым сочленением, где образуется точка фиксации.
• Шестой момент — сгибание головки. Следствием этого является прорезывание головки: последовательно выкатываются над промежностью подбородок, рот, нос, темя, затылок.
• При ножном предлежании сначала рождаются ножки. Впереди идёт ножка, обращённая к симфизу. Ягодицы вступают в малый таз после рождения ножек до колена. Дальнейшее течение родов такое же, как при ягодичном предлежании.
Тактика ведения беременности • С 35 нед беременности рекомендуют занятия лечебной корригирующей гимнастикой • Некоторые врачи рекомендуют проведение наружного акушерского поворота для превращения тазового предлежания в головное, однако акушерский поворот небезопасен — могут возникнуть отслойка плаценты, сдавление и обвитие пуповины, преждевременные роды • При тазовом предлежании следует решить вопрос, можно ли вести роды естественным путём или необходимо прибегнуть к кесареву сечению. В настоящее время в связи с опасностью травматизации плода при родоразрешающих операциях через естественные родовые пути большинство акушеров считают целесообразным расширение показаний к кесареву сечению при тазовых предлежаниях плода (в 80–90%).
Тактика ведения родов
• Первый период родов (период раскрытия). Проводят профилактику преждевременного разрыва плодного пузыря. Показан строгий постельный режим. После отхождения околоплодных вод — влагалищное исследование (уточнение диагноза, исключение выпадения пуповины).
• Второй период родов. После рождения плода до уровня пупка головка прижимает пуповину. Если роды не заканчиваются в течение 10 мин, плод погибает от асфиксии. Поэтому после рождения нижней части туловища необходима быстрая акушерская помощь •• Ручное пособие при чисто ягодичном предлежании по методу Цовьянова применяют для предупреждения осложнений. Метод основан на сохранении нормального членорасположения плода. Техника. После прорезывания ягодицы захватывают следующим образом: большие пальцы располагают на прижатых к животу ножках, а остальные пальцы обеих рук — вдоль крестца, чтобы предотвратить преждевременное выпадение ножек. По мере рождения туловища руки продвигают по направлению к половой щели роженицы, продолжая прижимать вытянутые ножки к животу до момента рождения плечевого пояса. Если после рождения плечиков ручки не выпадают сами, плечевой пояс устанавливают в прямом размере таза и отклоняют туловище плода вниз (кзади). При этом рождается передняя ручка. Затем туловище отклоняют вверх (кпереди), после чего рождаются задняя ручка и ножки (пятки) плода. При рождении головки туловище плода также направляют вверх •• Ручное пособие при ножных предлежаниях по методу Цовьянова. Метод основан на удерживании ножек во влагалище до полного раскрытия зева. Техника. Наружные половые органы женщины покрывают стерильной салфеткой. На вульву кладут ладонь, задерживая рождение ножек, что приводит к полному раскрытию зева. Таким образом плод из ножного предлежания переходит в смешанное ягодичное. После полного раскрытия зева роды ведут как при ягодичном предлежании •• Иногда во время применения ручного пособия по Цовьянову всё-таки происходит преждевременное выпадение ножек. В таких случаях применяют классическое ручное пособие (совокупность приёмов, направленных на освобождение ручек и головки плода) •• Если рождение головки задерживается, её освобождают приёмом Морисо–Левре-Лашапелль — метод извлечения головки плода в тазовом предлежании, при котором головка сгибается введённым в рот плода указательным пальцем одной руки с последующей тракцией туловища другой рукой. Техника. Туловище плода кладут верхом на предплечье руки, II или III палец этой же руки вводят во влагалище роженицы, следуя по его задней стенке, а затем в рот плода. Второй рукой плод охватывают за плечики и освобождают головку.
• Третий период родов при тазовом предлежании ведут как обычно.
Извлечение плода за тазовый конец считают не пособием, а акушерской операцией, потому что в процессе манипуляций искусственно воспроизводят все 4 этапа родов, прикладывая влекущую силу. Плод извлекают от пяток до макушки.
• Показания к операции •• Необходимость срочного влагалищного родоразрешения в связи с тяжёлым состоянием роженицы (например, эклампсия) •• Острая гипоксия плода и отсутствие условий для кесарева сечения •• Предшествующий классический поворот плода на ножку.
• Условия проведения •• Полное раскрытие шейки матки •• Отхождение околоплодных вод •• Соответствие размеров плода и таза роженицы.
• Техника операции •• Первый момент. Различают 2 способа ••• Извлечение плода за паховый сгиб. Указательным пальцем руки захватывают переднюю ножку плода за паховый сгиб, влечение производят во время потуги. Для захватывания тазового конца большие пальцы рук располагают на ягодицах, указательные — на паховом сгибе, а остальные — на бёдрах плода. Извлекают плод до пупочного кольца ••• Извлечение плода за ножку. Ножку захватывают всей рукой в области коленного сустава и тянут вниз. Вторая ножка рождается самостоятельно •• Второй момент. Плод извлекают до уровня нижнего угла лопаток. Этот момент выделяют по двум причинам ••• К высвобождению ручек можно приступить лишь после рождения плода до уровня нижнего угла лопаток ••• После рождения плода до уровня пупка головка, входя в малый таз, может ущемить пуповину, что грозит гипоксией •• Третий и четвёртый моменты. Ручки и головку плода высвобождают как при классическом ручном пособии.
Кесарево сечение
• Показания к операции кесарева сечения при тазовых предлежаниях (дополнение к абсолютным показаниям при любом предлежании) •• Сочетание тазового предлежания с отягощённым акушерско-гинекологическим анамнезом (бесплодие, мертворождения, рождение ребёнка с травмой), миомой матки, пороками развития матки, сужением таза, гестозами, переношенной беременностью, возрастом первородящей 30 лет и более •• Рубец на матке •• Крупный плод •• Выпадение петель пуповины •• Частичное предлежание плаценты.
• Противопоказания •• Внутриутробная гибель плода •• Уродство или глубокая недоношенность плода •• Острое инфекционное заболевание у женщины. Кесарево сечение нежелательно при длительном безводном периоде (свыше 12 ч).
• Условия проведения кесарева сечения •• Плод жив и жизнеспособен (не всегда выполнимо при абсолютных показаниях) •• Женщина согласна на операцию (если нет жизненных показаний) •• У беременной нет признаков инфицирования.
• Подготовка пациентки •• Если Ht меньше 30%, проводят инфузионную терапию для возмещения дефицита жидкости •• Необходимо подготовиться к возможному переливанию плазмы, крови во время операции •• Мочевой пузырь женщины должен быть опорожнён.
• Анестезия может быть ингаляционной (общей) или регионарной (спинномозговой или эпидуральной). Общая анестезия часто приводит к угнетению жизнедеятельности новорождённого, поэтому при проведении общего обезболивания интервал времени от начала наркоза до момента извлечения плода не должен превышать 10 мин.
• Ход операции •• Рассечение брюшной стенки •• Вскрытие и отсепаровка пузырно-маточной складки брюшины, обнажение миометрия •• Рассечение миометрия (разрез по Керру–Гусакову, по Селлхайму или по Сангеру) ••• Разрез по Керру–Гусакову (низкий поперечный) в настоящее время применяют наиболее широко. Разрез производят в нижнем сегменте матки, что снижает вероятность разрыва или расхождения краёв рубца при следующих беременностях. Недостаток — опасность повреждения близлежащих сосудов ••• Разрез по Сангеру (классический, или корпоральный, в настоящее время используют редко, по показаниям) — продольный разрез на передней поверхности дна матки ••• Разрез по Селлхайму (низкий вертикальный) начинают в несократимой части матки и продолжают на тело матки •• Ребёнка бережно извлекают руками •• Извлекают отделившийся послед со всеми оболочками •• Матку часто выводят из брюшной полости с целью массажа дна, обследования придатков и визуализации разреза при наложении швов. Для уменьшения кровопотери в мышцу матки вводят сокращающие матку средства (окситоцин, метилэргометрин, энзапрост и др.). После отделения плаценты необходимо ручное обследование полости матки для диагностики подслизистой миомы или для удаления остатков оболочек •• Однорядное ушивание матки. Пузырно-маточную складку брюшины подшивают тонким рассасывающимся шовным материалом, а разрез брюшной стенки зашивают обычным способом.
Наблюдение • Во время родов следует осуществлять постоянный контроль за ЧСС плода • Наблюдение за родильницей проводят как и после других родов.
Профилактика. Лечебная корригирующая гимнастика при тазовом предлежании плода показана до 35 нед беременности.
Осложнения • Запрокидывание ручек • Несвоевременное излитие околоплодных вод • Аномалии родовой деятельности • Выпадение пуповины и мелких частей плода • Спазм маточного зева с ущемлением туловища или шеи плода • Разгибание головки • Травмы головы и мягких тканей, плечевого сплетения и спинного мозга плода • Асфиксия плода.
Течение и прогноз • Перинатальная заболеваемость и смертность выше в случае родов при тазовом предлежании плода • При массе плода менее 1 500 г риск кровоизлияния в мозг, а также перинатальная смертность значительно выше в случае родов через естественные родовые пути, чем после кесарева сечения.
МКБ-10 • O32.1 Ягодичное предлежание плода, требующее предоставления медицинской помощи матери • O64.1 Затрудненные роды вследствие ягодичного предлежания • O80.1 Самопроизвольные роды в ягодичном предлежании • O82 Роды одноплодные, родоразрешение посредством кесарева сечения
Примечания • Абсолютные показания к проведению кесарева сечения •• Полное предлежание плаценты •• Абсолютно узкий таз •• Несоответствие размеров таза женщины и головки плода •• Неполное предлежание плаценты при неподготовленных родовых путях и сильном кровотечении •• Преждевременная отслойка нормально расположенной плаценты при неподготовленных родовых путях и кровотечении •• Опухоли органов малого таза, препятствующие рождению ребёнка •• Грубые рубцовые изменения шейки матки и влагалища •• Угрожающий или начинающийся разрыв матки •• Тяжёлый гестоз при неэффективности консервативного лечения и неподготовленных родовых путях •• Несостоятельность рубца на матке •• Экстрагенитальный рак и рак шейки матки •• Серьёзная экстрагенитальная патология (например, отслойка сетчатки, осложнённая миопия, тяжёлые заболевания ССС).