уретероэктазия почек что это такое
Если при ультразвуковом исследовании найдено расширение почечных лоханок (пиелоэктазия)
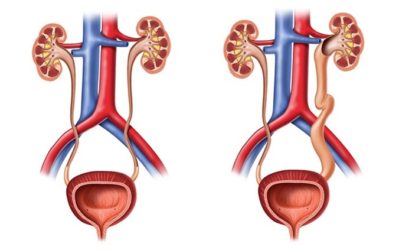
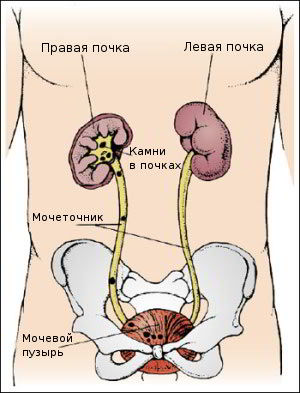
Почечные лоханки это полости, где собирается моча из почек. Из лоханок моча перемещается в мочеточники, по которым она поступает в мочевой пузырь.
Что такое пиелоэктазия
Пиелоэктазия представляет собой расширение почечных лоханок. Пиелоэктазия в 3-5 раз чаще встречается у мальчиков, чем у девочек. Встречается как односторонняя, так и двухсторонняя пиелоэктазия. Легкие формы пиелоэктазии проходят чаще самостоятельно, а тяжелые иногда требуют хирургического лечения.
Причина пиелоэктазии почек у плода
Если на пути естественного оттока мочи встречается препятствие, то моча будет накапливаться выше данного препятствия, что будет приводить к расширению лоханок почек. Пиелоэктазия у плода устанавливается при обычном ультразвуковом исследовании в 18-22 недели беременности.
Опасна ли пиелоэктазия?
Умеренное расширение почечных лоханок, как правило, не влияет на здоровье будущего ребенка. В большинстве случаев при беременности наблюдается самопроизвольное исчезновение умеренной пиелоэктазии. Выраженная пиелоэктазия (более 10мм) свидетельствует о значительном затруднении оттока мочи из почки. Затруднение оттока мочи из почки может нарастать, вызывая сдавление, атрофию почечной ткани и снижение функции почки. Кроме того, нарушение оттока мочи нередко сопровождается присоединением пиелонефрита – воспаления почки, ухудшающего ее состояние.
Несколько чаще расширение лоханок почек выявляется у плодов с синдромом Дауна. Однако этот маркер относится к «малым» маркерам синдрома Дауна, поэтому выявление только расширения почечных лоханок не повышает риск наличия синдрома Дауна и не является показанием к проведению других диагностических процедур.
Для оценки здоровья плода при пиелоэктазии важно выполнить УЗИ при беременности при сроке в 32 недели и еще раз точно оценить размеры почечных лоханок.
Нужно ли обследовать ребенка после родов?
У многих детей умеренная пиелоэктазия исчезает самопроизвольно в результате дозревания органов мочевыделительной системы после рождения ребенка. При умеренной пиелоэктазии бывает достаточно проводить регулярные ультразвуковые исследования каждые три месяца после рождения ребенка. При присоединении мочевой инфекции может понадобиться применение антибиотиков. При увеличении степени пиелоэктазии необходимо более детальное урологическое обследование.
В случаях выраженной пиелоэктазии, если расширение лоханок прогрессирует, и происходит снижение функции почки, бывает показано хирургическое лечение. Хирургические операции позволяют устранить препятствие оттоку мочи. Часть оперативных вмешательств может с успехом выполняться эндоскопическими методами – без открытой операции, при помощи миниатюрных инструментов, вводимых через мочеиспускательный канал.
Все ультразвуковые обследования в центре проводятся по международным стандартам FMF (Fetal Medicine Foundation) и ISUOG (Международного общества ультразвука в акушерстве и гинекологии).
Врачи ультразвуковой диагностики имеют международные сертификаты Fetal Medicine Foundation (Фонд медицины плода, Великобритания), которые подтверждаются ежегодно.
Мы беремя за самые сложные случаи и, при необходимости, возможно проведение консультации со специалистами Госпиталя Королевского Колледжа, King’s College Hospital (Лондон, Великобритания).
Возможности этих приборов позволяют говорить о новом уровне информативности.
Записаться на прием
Записаться на прием и получить экспертное мнение наших специалистов ультразвуковой диагностики вы можете по телефону единого контакт центра +7 (812) 458-00-00
Что такое пиелоэктазия?

Симптомы заболевания почек:
• Боль в пояснице;
• попадание крови в мочу,
• мутность мочи;
• повышенная температура;
• Повышенное давление;
• Отек лица;
• слабость,
• потеря аппетита,
• жажда,
• сухость во рту.
Если Вы испытываете какое-то из вышеперечисленных недомоганий, то не медлите и обратитесь к врачу-урологу. Медицина имеет в своем расположении значительный арсенал средств и методов для диагностики и эффективного лечения заболеваний почек.
Пиелоэктазией называют расширение внутренней полости почки, которое, как правило, может быть рассмотрено как начальная стадия гидронефроза почек.
Расширение может захватить всю чашечно-лоханочную систему и тогда можно говорить о каликопиелоэктазии.
Причины появления пиелоэктазии
Развитие пиелоэктазии у подростков связано обычно с некими врожденными аномалиями развития органов мочевыделения. Непосредственная причина, как правило, стеноз, т. е. сужение мочеточника, его перегиб при дистопии почки.
Пиелоэктазия у взрослых очень часто может являться следствием мочекаменной болезни. В таких случаях, камень обычно локализуется в полости лоханки.
Методы лечения пиелоэктазии
Для того чтобы устранить расширенную чашечно-лоханочную системы почек необходимо попытаться устранить причину, которая нарушила отток мочи.
Многие врожденные причины пиелоэктазии успешно способны корректироваться хирургическим вмешательством. Если сужается мочеточник, то можно использовать метод стентирования. Это, когда в участок, который сужен, вводят специальный «каркас».
Если лоханка почки расширилась из-за мочекаменной болезни, то здесь необходимо решить вопрос об удобном методе устранения камней. Также в таком случае применяются консервативные и оперативные методики.
До того как устранить причины пиелоэктазии лечение заключают в том, чтобы предупредить развития воспалительных процессов. В последнее время рекомендуются растительные препараты, способствующие уничтожению попадающих в мочу микроорганизмов. Также лучше всего попытаться избежать избыточного употребления жидкости или мочегонных препаратов и продуктов.
Если Вам необходимо лечение заболеваний почек, звоните по телефонам, указанным на сайте.
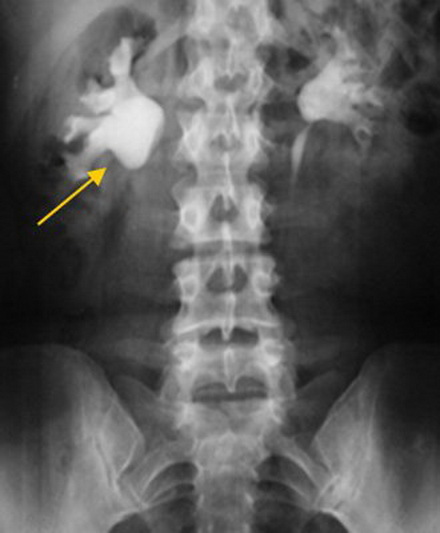
Что такое уретеропиелокаликоэктазия почек
Многих интересует, почему возникает уретеропиелокаликоэктазия и что это такое. Более краткое название данного заболевания – пиелокаликоэктазия. Она является одной из самых часто встречающихся болезней мочевыводящей системы. Заболевание должно быть выявлено как можно раньше, чтобы начать лечение, поскольку отсутствие терапии чревато серьезным ухудшением состояния почек.
При пиелокаликоэктазии почек происходит неестественное увеличение (врожденное или приобретенное) чашечно-лоханочной системы. В связи с локализацией различают односторонний (затрагивается одна почка) и двусторонний (затрагиваются обе почки) тип заболевания. Болезнь может протекать в слабой, средней и тяжелой степени.
Следует помнить, что данный недуг вызывает усиление воспалительного процесса в почках и по мере прогрессирования может привести к серьезным осложнениям.
Причины возникновения патологии
Причины могут быть врожденными и приобретенными. Фактор врожденности может быть выявлен во время внутриутробного развития примерно на седьмой неделе с помощью ультразвукового исследования. Врожденность обусловлена:
Если причины приобретенные, они связаны со следующими патологическими процессами:
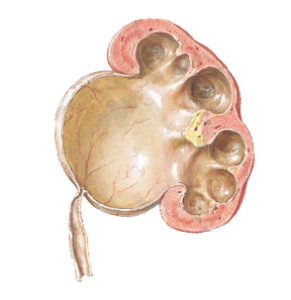
Другой распространенной причиной возникновения данной патологии является неправильный отток мочи, а именно от мочевого пузыря по направлению к почкам, то есть в обратном порядке. Чаще всего такая аномалия наблюдается при почечных заболеваниях врожденного характера. В результате такого явления увеличивается внутреннее давление в стенках чашечек и лоханок, что приводит к их постепенному растягиванию.
Признаки и способы диагностирования
Чаще всего нарушение вывода урины, связанное с поражением левой либо правой почки, ярко выраженных признаков не наблюдается. В умеренных случаях при сохранении нормального вывода урины возможно присутствие незначительных признаков.
Появление признаков свидетельствует об увеличении показателя почечного давления, застое мочи, повторном возникновении инфекции, затруднении мочеиспускания.
Когда процесс затрагивает не только две почки, но и их чашечки и лоханки, прогрессирование болезни происходит намного быстрее.
Обычно такая патология сопровождается следующими признаками:

Для того чтобы определить необходимые терапевтические методы, обязательно нужно выявить, отчего возникла болезнь и какова стадия ее развития. Только при таком условии возможно провести эффективную терапию и полностью избавиться от болезни.
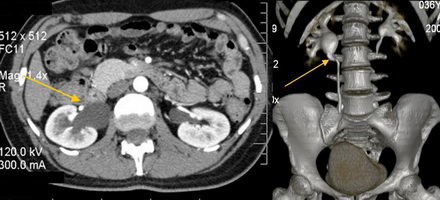
Диагностирование заболевания не требует осуществления сложных манипуляций. Диагноз можно установить при обследовании органов мочевыводящей системы ультразвуком или с помощью рентгеноконтрастных методов (экскреторной уропиелографии, МСКТ).
При помощи ультразвукового исследования хорошо определяются все очаги расширения, даже самые незначительные, устанавливается, почему они возникли и каков остаточный уровень урины.
Во многих случаях пиелокаликоэктазия выявляется обыкновенным плановым осмотром в период вынашивания ребенка.
Способы лечения
Для того чтобы функционирование чашечно-лоханочной системы вернулось в нормальное состояние, применяются консервативные и хирургические способы лечения. Метод терапии подбирается врачом индивидуально для каждого случая с учетом стадии развития болезни и причин ее возникновения. Помимо этого, выбор способа лечения зависит от общего состояния организма, развития тех или иных осложнений и других заболеваний хронического характера.
Если лечение будет начато вовремя, то дальнейшее прогрессирование патологии можно остановить довольно быстро и при этом не допустить развития осложнений. Самое распространенное заболевание, в которое со временем перетекает уретеропиелокаликоэктазия, – пиелонефрит (воспаление почечной ткани).
Консервативное лечение предполагает регулярные осмотры у врача и постоянное контролирование развития патологических процессов.
Если патология привела к развитию инфекционных болезней, следует в первую очередь провести бакпосев, в зависимости от результатов которого будут назначены необходимые антибиотики. Помимо антибактериальной терапии применяются лекарственные средства, обладающие противовоспалительными свойствами. Если присутствуют сильные болевые ощущения, врач прописывает обезболивающие препараты.

Хирургический способ лечения осуществляется с целью устранения факторов, затрудняющих процесс выведения мочи. Оперативное вмешательство может потребоваться при наличии новообразований различного характера или конкрементов. Так, для увеличения прохода мочеточника осуществляется стентирование.
Чаще всего при пиелокаликоэктазии используются процедуры эндоскопического типа.
В качестве вспомогательной терапии можно использовать средства нетрадиционной медицины. Как правило, они применяются для выведения конкрементов из мочевыделительной системы, а также для устранения некоторых симптомов.
Самое распространенное средство, используемое при таком заболевании, – смесь из листьев брусники, кукурузных рылец, ягод шиповника, листьев зверобоя, мяты и петрушки. Из данного сбора готовится водный настой, который применяется 3 раза в сутки в течение 1 месяца. Иногда к такой смеси добавляют корень солодки, листья земляники и семена льна.
Такое заболевание, как уретеропиелокаликоэктазия, требует длительного и грамотного лечения, поэтому очень важно диагностировать болезнь как можно раньше, пока она не перетекла в более серьезную форму.
Добавить комментарий Отменить ответ
Для отправки комментария вам необходимо авторизоваться.
Гидронефроз и стриктуры мочеточника
Определение и классификация гидронефроза
Гидронефроз – это функциональное нарушение чашечно-лоханочной системы почки. В результате стеноза усложняется отток мочи и повышается гидростатическое давление. Такие изменения приводят к трансформации паренхимы, ухудшают работу почки. Различают три стадии: начальную, раннюю, терминальную. Нарушение чаще встречается у женщин.
Этиология и патогенез гидронефроза
Различают врожденный и приобретенный гидронефроз. Патология всегда сопровождается сужением ЛМС (лохано-мочеточникового сегмента), аномалию могут вызывать следующие факторы.
Сдавление и пульсовое воздействие со стороны добавочного нижнесегментарного артериального сосуда.
Отклонение в развитии семенных и почечных вен.
Сегментарная дисплазия ЛМС.
Педункулит из-за вытекания мочи в почечный синус.
К провоцирующим факторам относятся: подвижность почки, аномальная работа парапельвикальной клетчатки, дисфункция почечных кровеносных сосудов.
Клиническая картина гидронефроза
Различает два этапа. Первый характеризуется образованием обструкции ЛМС, симптоматика невыражена. Для второго характерны основные признаки почечной недостаточности:
тупая боль в области поясницы;
наличие крови в моче;
При обострении возможна картина почечной колики. Специфичным симптомом для гидронефроза является выбор больного спать на животе, поскольку перераспределение внутрибрюшного давления облегчает отток мочи.
Диагностика гидронефроза
Для постановки диагноза пациентам проводят клинико-лабораторные исследования. Кроме анализов мочи и крови используют инструментальные методы. Если необходима операция, обязательно проводят гистологический анализ пораженной ткани.
Физикальный осмотр
На ранних стадиях малоинформативен, заметить нарушение при пальпации и перкуссии возможно на последних этапах болезни.
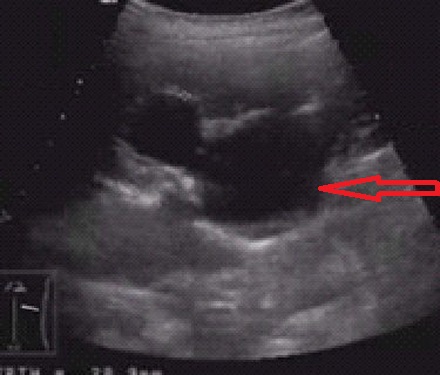
Ультразвуковое исследование
Ультразвуковое исследование. Диалатация чашечно-лоханочной системы.
При подозрении на данную патологию исследования проводят полипозиционно, оценивают состояние почки, лоханок, мочеточника, сосудов. Для корректного диагноза используют сравнение со здоровой почкой.
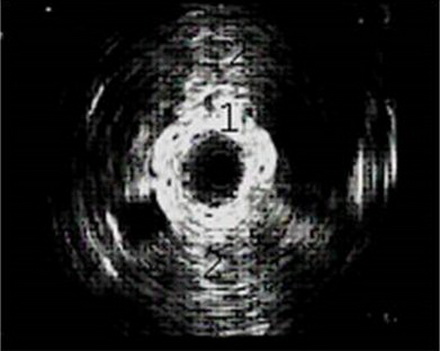
Эндолюминальная эхосонограмма зоны лоханочно-мочеточникового сегмента.
1. Стенка мочеточника.
2. Склероз парауретеральной клетчатки
Состояние парауретеральной клетчатки показывает эндолюминальный датчик, который заводят через мочеточник. Для оценки функциональных возможностей используют фармакоэкографию с мочегонными препаратами.
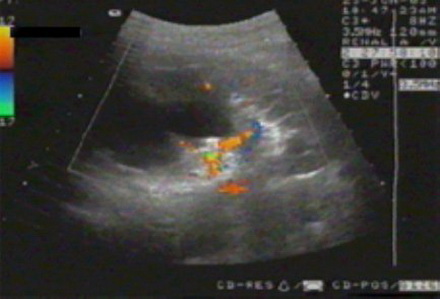
Эходоплерография сосудов почек.
Эходопплерограмма. Снижение интенсивности кровотока в области истонченной паренхимы верхнего и среднего сегментов почки.
Исследование актуально для оценки гемодинамических отклонений. Патология приводит к трансформации органа и растяжению артериальных и венозных сосудов. По их размерам можно судить о стадии и корректно выбирать лечение.
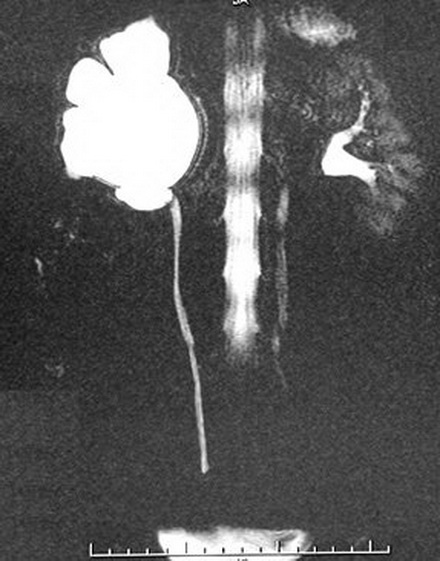
Рентгенологические методы обследования
Если нет противопоказаний, то рентгенологические исследования с контрастом являются приоритетными в диагностике гидронефроза.
Экскреторная урограмма. Стеноз лоаночно-мочеточникового сегмента, гидронефроз справа.
Благодаря рентгеноконтрастным препаратам метод дает оценку экскреторным функциям почек. Он эффективен на начальных стадиях заболевания, по мере нарастания патологии диагностическая эффективность снижается.
Применяется для обследования мочевых путей, показывает их структурное состояние, но не отражает функционального.
Применяется при непереносимости йодсодержащих контрастов. Актуальна для пациентов со значительным угнетением почечной функции. Результативность исследования повышает видеозапись.
Антероградная чрескожная пиелография.
Назначается, когда уретеропиелография невозможна и когда почка не выделяет контрастное вещество.
Диагностирует нарушения в развитии почек и сосудов. Для уровазального конфликта характерна патология наполнения ЛМС. Метод позволяет оценить трансформацию органа и прилегающих сосудов.
Мультиспиральная компьютерная томография. 3D реконструкция. Стеноз лоханочно-мочеточникового сегмента, гидронефроз справа.
Исследование неинвазивно и с высокой точностью показывает структурные изменения мочеполовой системы. На основании снимков проводится трехмерная реконструкция, что позволяет увидеть объем поражения и протяженность деформированного участка мочеточника. Не отражает функциональных изменений.
Магнитно-резонансная урография. Стеноз лоханочно-мочеточникового сегмента, гидронефроз справа.
Современный и наиболее информативный метод. Используется магнитно-резонансная урофагия с контрастом и без. В результате получают динамические изображения, которые демонстрируют все этапы эвакуации жидкости. Для более четкой визуализации мочевых путей используют фармакологические агенты. При большом количестве томографических срезов возможна 3D-реконструкция изображения.
Радионуклидные исследования
Для диагностики используют динамическую нефросцинтиграфию, в ходе которой оценивают транспорт радиоактивного вещества. Выделяют три сегмента исследования, каждый со своим временным течением. Первый отражает кровенаполнение почечных сосудов, второй – транспорт через клетки эпителия проксимальных канальцев, третий – уродинамику верхних мочевых путей. Метод показывает функциональные изменения, не дает информации о структурных деформациях.
Лечение гидронефроза
Сложность обнаружения патологии на начальных стадиях делает основным методом лечения реконструктивную операцию.
Подготовка к операции
Предусматривает комплекс мер по устранению патологических состояний и нормализации физиологических отклонений, что позволяет увеличить резерв функциональных возможностей почек. Для ликвидации воспалительного процесса используют НПВС, антигистамины, антибиотики. Для оздоровления соединительной ткани назначают солкосерил и вобэнзим.
Для снижения функциональной дегенерации назначают β2-адреномиметик гинипрал, на начальных стадиях это позволяет избежать операции. Также выполняется дренирование нефростомой или катетером-стентом.
Реконструктивные операции
Показаниями являются прогрессирование патологии, разрушение ткани, ведущее к функциональной и структурной гибели почки, сопутствующий гнойный пиелонефрит, состоявшееся почечное кровотечение.
Уретеропиелопластика (операция Андерсена-Хайнса) предусматривает резекцию больной зоны мочеточника и лоханки и создание пиелоуретерального анастомоза. Успешность операции обусловлена правильным определением зоны афункционального участка, резекция проводится на 5-6 мм дистальней пораженной ткани..
При стенозе ЛМС и наличии добавочного сосуда выполняется резекция, которая позволяет привести в соответствие просвет сосуда и паренхимы.
Важной частью вмешательства является эффективное дренирование, различают: нефростомию, установку мочеточникового катетера, катетера-стента. Важно предупредить воспалительные осложнения и внешнее инфицирование.
Включают два вида вмешательства: антеградную чрескожную эндопиелотомию и баллонную дилатацию. Операции показаны при небольших изменениях лоханки и отсутствии добавочного сосуда из-за высокого риска кровотечения. Эффективность составляет 72% против 89% открытого метода.
Сочетают в себе методы предыдущих двух. Позволяют проводить резекцию и наложение анастомоза, при этом характеризуются малой травматичностью и уменьшают сроки госпитализации
Послеоперационное ведение
Для нормального отведения мочи устанавливается катетер Фоли № 12-14. Чтобы уменьшить отек, назначают НПВС и уросептики. Для улучшения питания тканей используют венорутон, трентал. Для восстановления слизистой применяют вобэнзим и солкосерил. Длительность терапии в каждом случае определяется индивидуально, но ее срок составляет не менее 10 дней.
Антибиотики назначают после удаления дренажа с целью предупредить формирования мультирезистентной флоры, исключением является стойкое воспаление в первые сутки после операции.
После нефростомии обязательно проводят антеградную рентгенотелевизионную уроскопию и пиеломанометрию для проверки состоятельности верхних мочевых путей.
Заключение
Правильная диагностика и выбор метода коррекции определяют успешность терапии. Не менее важны предоперационная подготовка и послеоперационное обследование, оно позволяет определить успешность вмешательства, на ранних стадиях скорректировать осложнения.
Записаться на прием в клинику урологии Первого МГМУ им. Сеченова к врачу урологу, онкологу, доктору медицинских наук Акопяну Г. Н. вы можете по телефону +7 (499) 409-12-45 или через интерактивную форму Запись на прием на нашем сайте.
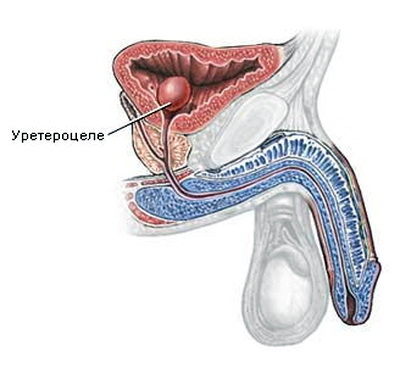
Уретероцеле мочевого пузыря: причины, симптомы и лечение
Уретероцеле мочевого пузыря – это выпячивание внутрипузырного отдела мочеточника. Дефект представляет собой кисту, которая выдается внутрь органа. Со временем киста увеличивается, вызывая все более тяжелые симптомы и осложнения. Образование обязательно подлежит удалению, поэтому лечение уретероцеле проводится только операционным путем.
Почему возникает уретероцеле
Доля случаев уретероцеле в урологии не превышает 3%. Причем представительницы женского пола сталкиваются с ним в 3-4 раза чаще. У них диагностируют преимущественно врожденное сужение устья мочеточника. Такой дефект и ведет к образованию в мочевом пузыре кисто- или шаровидного выпячивания.
Уретероцеле у мужчин чаще выступает приобретенным заболеванием. Оно связано с мочекаменной болезнью, при которой камень оказывается зажат в мочеточнике. Опасность уретероцеле заключается в микробном инфицировании, присоединении или частом обострении пиелонефрита и цистита, а в дальнейшем – нефросклерозе и полной недостаточности почки вплоть до необходимости ее удаления.
Как проявляется уретероцеле
Основным признаком уретероцеле выступает нарушение мочеиспускания. У больного могут быть жалобы на частые позывы к походу в туалет. По мере прогрессирования заболевания может оказаться заблокированным устье и второго мочеточника. В таком случае имеющиеся признаки усиливаются и развивается гидронефроз. На него указывает почечная колика – острая, сильная, приступообразная боль в области почек.
На ранней стадии наблюдаются типичные симптомы сужения мочеточника:
Виды и стадии заболевания
Уретероцеле имеет несколько видов и вариантов течения. Кроме односторонней формы существует двухсторонняя, когда киста формируется и на втором мочеточнике. Классификация уретероцеле по особенностям развития:
Киста может иметь разные размеры, от чего зависит тяжесть проявлений заболевания:
Методы диагностики
Уретероцеле у большинства пациентов выявляют случайно. Больной обращается за помощью с жалобами на проблемы с мочеиспусканием. Пациенту назначают дополнительные процедуры и обнаруживают истинную причину симптомов. Диагностика уретероцеле очень простая, поскольку дефект можно выявить без применения специфических методов. В качестве основных исследований выступают:
Эффективное лечение
То, как лечить сужение мочеточника, врач-уролог выбирает, исходя из степени тяжести уретероцеле. Решить проблему консервативным способом не представляется возможным, а операции при сужении мочеточника могут носить реконструктивный или органоудаляющий характер.
Если заболевание распространилось на почку, то ее удаляют вместе с кистой, проводя операцию под названием нефрэктомия. Если почки способны выполнять свою функцию, то врачи обходятся менее травматичной эндоскопической операцией, в ходе которой удаляют кисту.
В Государственном центре урологии вы можете получить квалифицированную медицинскую помощь по программе ОМС. Запишитесь на прим к урологу прямо сейчас, воспользовавшись онлайн-формой записи. Помните, что чем меньше размеры кисты, тем более простым и менее опасным будет ее удаление.
По будням Вы можете попасть на прием к урологу в день обращения
Акопян Гагик Нерсесович – профессор, доктор медицинских наук, онколог, уролог в Москве
Прием ведет врач высшей категории, уролог, онколог, доктор медицинских наук, профессор. Автор более 100 научных работ.
Онкоурологический стаж – более 15 лет. Помогает мужчинам и женщинам решать урологические и онкоурологические проблемы.
Проводит диагностику, лечение и сложные операции при таких диагнозах, как:
На консультации уролог подробно ответит на все интересующие вас вопросы
Если не дают покоя затрудненное или учащенное мочеиспускание, боль в поясничной области, кровь в моче, а также другие симптомы (о том, что еще должно вас насторожить, читайте тут), обратитесь за помощью к врачу урологу.
* Если вы планируете обследоваться сразу после встречи с врачом, отправляйтесь в клинику с наполненным мочевым пузырем.
Чтобы встреча с врачом прошла максимально эффективно, подготовьтесь к первичной консультации
Записаться на прием к урологу в Москве можно несколькими способами:
Запись на прием
В будний день мы сможем назначить вам консультацию уже через несколько часов после обращения.