укусил морской дракон что делать
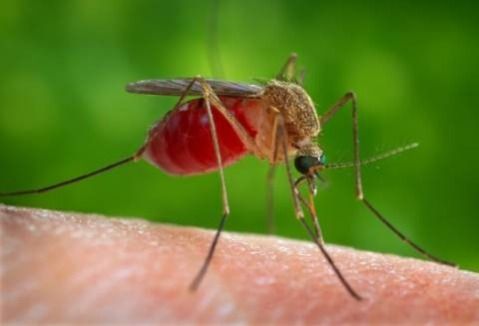
Сибирская специфика: чем опасны укусы комаров, оводов, гнуса
Очень редко уютные летние вечера на природе оканчиваются для человека красноватой сыпью – множественными укусами кровососущих насекомых с неприятными последствиями: припухлость, зуд, инфицирование ранки, в результате чего возможно инфекционное заболевание.
По внешнему виду мошки похожи на мелких мух (размеры тела — от 2 до 6 мм). Самки откладывают яйца на подводные камни и растения, так как личинки развиваются только в проточной воде.
Оводы являются многочисленным семейством двукрылых насекомых, или, проще говоря, мух, которые в основном паразитируют на домашних животных. Отличительной особенностью этого семейства, насчитывающего порядка 150 видов, является их паразитический образ жизни – при этом главную опасность представляют личинки, которые могут развиться в теле человека после укусов. В наших краях опасность для человека представляют самки желудочного и полостного видов оводов.
Симптомы и возможные осложнения
Очень редко, когда укусы кровососущих насекомых в нашей полосе могут вызывать опасные осложнения. Радует то, что эта группа насекомых не имеет ядовитой железы, и при укусе вводит только специальное вещество, препятствующее свертыванию крови. Именно на него обычно и возникают аллергические реакции, как правило, не опасные. Чаще всего у покусанного человека наблюдается следующая реакция на укусы насекомых:
· Зуд от укусов насекомых;
· Покраснения кожи в местах укусов;
· Болевые ощущения в местах укусов;
· Аллергические реакции на коже в виде мелкой красной сыпи.
Когда это может быть опасно?
Укусы кровососущих насекомых в нашей полосе, обычно не причиняющие серьезных неудобств, иногда могут быть весьма и весьма опасными.
Следует принять к сведению, что:
· Множественные укусы слепней, комаров, москитов, оводов, мошки или гнуса могут привести к тяжелым и опасным для жизни аллергическим реакциям;
· Москиты являются переносчиками такого опасного заболевания, как лейшманиоз;
· В африканских странах мухи «Це-Це» разносят не менее опасную сонную болезнь;
· Мухи могут являться распространителями кишечных инфекций;
· Через укусы оленьих мух может распространяться такое заболевание, как туляремия;
· Укусы комаров способны распространять такие заболевания, как малярия, лихорадка Денге, лошадиный энцефалит.
· Мошки и мокрецы являются переносчиками бартонеллеза, лейшманиоза, мансонеллеза и онхоцеркоза.
Что делать?
После того, как вы обнаружили себя зверски искусанными кровожадными насекомыми, появляется закономерный вопрос: как обработать укусы насекомых, чем лечить появившиеся аллергические реакции? Особенно тяжело протекают укусы насекомых у детей, неспособных смириться с появившимся дискомфортом.
Итак, при укусах кровососущих насекомых следует:
· Обработать укусы дезинфицирующим средством (спиртом, йодом, зеленкой, хлоргексидином и др;
· Предотвратить расчесывание ранки, так как это чревато большим зудом и долгим заживлением (залепить пластырем, забинтовать, заклеить специальным медицинским клеем).
· Чтобы устранить зуд от укуса гнуса, кожу надо протереть смесью нашатырного спирта и воды в равных частях или раствором питьевой соды (1/2 чайной ложки на 1 стакан воды). Зуд и краснота уменьшается, если смазать место укуса календулой (свежим соком или настойкой), соком лука, лимона, подорожника, свежих листьев петрушки. Можно воспользоваться и нашатырным спиртом, смешанным с водой (1:1). Хорошо снимают боль свежие листья мяты и черемухи. Их надо слегка размять, приложить к месту укуса и держать 1—2 минуты.
· Нанести средство от укусов насекомых, способное уменьшить зуд и раздражение;
· В случае аллергических реакций или проявлений крапивницы стоит принять антигистаминные препараты.
· Если же наблюдаются нетипичные симптомы в виде поднятия температуры, тошноты, рвоты, затрудненности дыхания стоит немедленно обратиться к врачу за квалифицированной медицинской помощью. Обратиться за медицинской помощью необходимо при следующих ситуациях:
· Если застрявшее насекомое в ухе или под веком вызывает отек и сильное раздражение, а в редких случаях и нагноение;
· При развитии нетипичных аллергических реакций (сыпь, затрудненность дыхания, тошнота, рвота, судороги);
Меры профилактики
Как и во многих других ситуациях, легче всего предотвратить появление укусов, чем лечить их. Защитную накидку из сетки или марли можно пропитать березовым или сосновым дегтем или жидким составом на основе дегтя (к 100 частям воды добавляют 10 частей дегтя и 5 частей едкого натра и тщательно перемешивают). Полученным составом слегка увлажняют накидку и просушивают в тенистом безветренном месте.
После обработки накидка отпугивает гнус в течение 10-12 дней.
Следует иметь в виду, что вспотевшая кожа привлекает кровососущих насекомых 2-3 раза сильнее, чем чистая и сухая.
Простейшие меры защиты, способные вас спасти:
· Москитные сетки на окнах помещения, в котором вы большую часть времени;
· Так же в помещении хорошо себя зарекомендовали фумигаторы и специальные спирали против кровососущих насекомых;
· При выходе на природу будет нелишним использование репеллентов, которые представлены на современном рынке в широком ассортименте;
· Поездку за город лучше всего осуществлять в одежде, прикрывающей все тело, а так же не пренебрегать головным убором.
· Ограничить пребывание вблизи заболоченных водоемов, болот, в лесу и поле в период массивного лета гнуса;
· Избегать купания в водоемах со стоячей водой, использовать водоемы, где проводилась обработка с целью уничтожения личинок комаров;
· Проводить лечение домашних животных от блох;
· Соблюдать гигиену тела и жилища, при необходимости проводить дезинсекцию жилища (борьба с клопами, блохами, вшами и др.);
Инсектная аллергия и особенности ее терапии
Аллергены насекомых могут вызвать развитие сенсибилизации при попадании в организм несколькими путями: с ядом — при ужалении перепончатокрылых (пчелы, осы и др.); со слюной — при укусе насекомых отряда двукрылых (комары, москиты
Аллергены насекомых могут вызвать развитие сенсибилизации при попадании в организм несколькими путями: с ядом — при ужалении перепончатокрылых (пчелы, осы и др.); со слюной — при укусе насекомых отряда двукрылых (комары, москиты и др.); ингаляционным и контактным способом — с чешуйками, личинками бабочек, сверчков, жуков и т. п. [1].
Аллергия на укусы насекомых протекает в виде немедленной или замедленной реакции в местах укуса. Обычно укус кровососущих насекомых (комаров, москитов, блох) вызывает локальные проявления в виде отека, покраснения и полиморфной сыпи (папулезной, уртикарной, геморрагической, буллезной, некротической формы) и крайне редко — серьезные аллергические реакции. Иногда на укусы мошек может наблюдаться рожистоподобная реакция в виде острой эритемы, протекающей без повышения температуры и увеличения регионарных лимфоузлов. Аллергены слюны москитов могут быть также причиной развития зудящей узелковой сыпи (флеботодермия). Описаны редкие случаи генерализованной уртикарной сыпи на укус даже одного кровососущего насекомого [1, 2].
Инсектная аллергия чаще встречается в летнее и осеннее время. Насекомые жалят при проведении садовых работ, в местах пикников, привлекают их также дворовые мусорные баки, компостные ямы; не стоит забывать о гнездах ос, которые располагаются, как правило, под карнизами, на чердаках. Однократное воздействие больших доз яда насекомых через ужаление сопоставимо с ежегодной дозой вдыхаемых аллергенов пыльцы. Развитие такой высокодозовой сенсибилизации объясняет, почему распространенность атопии среди пациентов с IgЕ-сенсибилизацией к ядам та же, что и в нормальной популяции [3].
Нормальная реакция на ужаление насекомых обычно проявляется в виде умеренного локального покраснения и отечности, тогда как выраженная локальная реакция — эритемой и сильным отеком, который может нарастать в течение 24–48 ч и сохраняться даже более 10 дней. Одновременно больного могут беспокоить слабость, недомогание, тошнота. В редких случаях имеют место инфекция и воспаление подкожно-жировой клетчатки [2].
Местные реакции лечат наложением на место укуса холодного компресса, используют также наружную терапию топическими противозудными препаратами (Фенистил гель, Псилобальзам), больному дают антигистаминный препарат нового поколения (лоратадин, цетиризин и др.). При сильно выраженной локальной реакции назначают топические кортикостероиды нефторированного ряда (метилпреднизолона аципонат, мометазона фуроат и др.). В наиболее тяжелых случаях местной реакции обосновано назначение 2–3-дневного курса преднизолона в дозе 30–40 мг/сут.
Примерно у 5% больных с выраженной местной реакцией в анамнезе при повторном ужалении насекомого может развиться генерализованная системная реакция с жизнеугрожающим состоянием — анафилактический шок. Чаще всего такие реакции вызываются ужалениями ос, пчел, реже шмелей и шершней; в 30% случаев больные не могут назвать вид ужалившего насекомого.
В США ежегодно погибает около 50 человек от аллергии на ужаление насекомых. Анафилактический шок на ужаление считается также одной из причин необъяснимой внезапной смерти. Большинство летальных случаев в 1998 г. в этой стране было отмечено у лиц в возрасте 40–60 лет, чаще у мужчин (28%), крайне редко — у детей (1 случай среди детей в возрасте 0–9 лет) [4]. В Казани, по данным проф. Р. С. Фассахова и соавторов, с 1993 по 1998 г. в аллергологическое отделение поступило 55 пациентов с аллергией на ужаление насекомого в возрасте от 16 до 70 лет [5]. В 44% случаев реакции были вызваны ужалением ос, в 31% случаев — пчел, шершня — в 1 случае. В популяционном исследовании мы не выявили ни одного случая системной аллергии на укус насекомых при опросе 2147 школьников г. Москвы (2003 г.) [6].
Реакции на ужаление перепончатокрылых насекомых делятся на аллергические, токсические и псевдоаллергические. Гиперчувствительность к яду или слюне насекомых запускается иммунологическими механизмами по немедленному типу с включением аллергенспецифических IgE-антител. Токсические реакции возникают при одновременном ужалении большим количеством насекомых и индуцируются действием ряда медиаторов, содержащихся в их яде. По клинической картине отличить токсические от аллергической реакции иногда бывает довольно трудно. У некоторых больных через 2–7 дней после ужаления могут возникать реакции, напоминающие сывороточную болезнь (артралгии, уртикарная сыпь, недомогание, повышение температуры). Такие больные при повторном ужалении имеют высокий риск развития анафилактического шока [2].
Выше уже говорилось о локальных реакциях при укусе насекомых. Системные реакции встречаются намного чаще местных (до 70% всех случаев ужаления насекомых) и, по мнению ряда авторов, могут различаться по степени тяжести [2, 4]. Однако клинические симптомы анафилактического шока, вызванного ужалением насекомого, хотя и могут варьировать по проявлениям и выраженности, но они ничем не отличаются от анафилактического шока любой этиологии [4].
У больных с анафилактическим шоком в 100% случаев встречаются гемодинамические нарушения: снижение артериального давления, слабость, головокружение. Другие типичные клинические симптомы анафилактического шока — диффузная эритема, сыпь, крапивница и/или ангиоотек; бронхоспазм; ларингоотек и/или нарушение сердечного ритма. У больного могут наблюдаться также такие признаки, как тошнота, рвота, головная боль, потеря сознания; в 5–8% случаев — головная боль, судороги, боль в груди.
Генерализованная крапивница или ангиоотек являются наиболее частой клинической манифестацией анафилаксии (92%) и наблюдаются как изолированно в виде одного симптома, так и на фоне тяжелой анафилаксии [7]. Однако кожные симптомы могут появиться позже или отсутствовать при быстром прогрессирующем течении анафилаксии. Следующие по частоте симптомы — респираторные (ангиоотек гортани, острый бронхоспазм), реже встречаются абдоминальные и гастроинтестинальные симптомы (боль в животе, тошнота, диарея).
Чаще всего симптомы анафилактического шока появляются в течение первых 15 мин после ужаления, причем раннее начало практически всегда ассоциируется с более тяжелым течением и соответственно выраженной симптоматикой заболевания. Дети имеют меньший риск развития повторной анафилаксии, особенно если у них аллергия на ужаление проявлялась в виде кожных симптомов (крапивница, сыпь, отек Квинке). Однако у больных любого возраста с первичным тяжелым анафилактическим шоком в анамнезе при повторном ужалении насекомого возможен рецидив анафилаксии в 70% случаев [2].
Поскольку жизнеугрожающие симптомы анафилаксии могут рецидивировать, больных следует наблюдать в течение первых 24 ч после первых проявлений заболевания (в 20% случаев анафилактический шок может рецидивировать через 8–12 ч после первого эпизода) [7]. Исследователи отмечают бифазное течение анафилаксии, которое клинически не отличается друг от друга, но требует использования достоверно больших доз адреналина.
К факторам, которые усиливают тяжесть анафилактического шока или влияют на его лечение, относят наличие у больного бронхиальной астмы, сопутствующих заболеваний сердечно-сосудистой системы, лекарственную терапию β-адреноблокаторами (Анаприлин, Атенолол, Метопролол и др.), ингибиторами ангиотензинпревращающего фермента и моноаминооксидазы. В таких случаях, с одной стороны, усиливается реакция дыхательных путей на высвобождаемые при анафилаксии медиаторы воспаления, а с другой — уменьшается влияние адреналина: наряду с тяжелой степенью анафилаксии появляется парадоксальная брадикардия, гипотензия, тяжелый бронхоспазм [7]. Экспериментально было доказано, что в таких случаях для купирования бронхоспазма и восстановления β-адренергической чувствительности у больного, принимающего β-адреноблокаторы, дозу неселективного β-агониста тербуталина необходимо увеличить в 80 раз [8]. Применение ингибиторов ангиотензинпревращающего фермента (Капотен, Энап) у ряда больных вызывает кашель, отек гортани или языка с последующим развитием асфиксии. Ингибиторы моноаминооксидазы (моклобемид, ниаламид и др.) замедляют скорость расщепления адреналина, усиливая его побочные эффекты [2, 8].
Наибольшее количество летальных случаев от инсектной аллергии, регистрируемые в группе лиц старшего возраста, связывают с наличием сопутствующих сердечно-сосудистых заболеваний, с приемом лекарств и наличием других возрастных патологических изменений в организме [8].
Лечение и профилактика
Анафилактический шок требует проведения неотложной терапии: незамедлительно у больного оценивают сердечную и дыхательную деятельность, проверяют адекватность поведения. Препаратом выбора при анафилактическом шоке является адреналина гидрохлорид.
Адреналин обладает следующими свойствами:
В зависимости от диапазона применяемых доз может оказывать эффекты:
Адреналина гидрохлорид выпускают в виде 0,1%-ного раствора в ампулах по 1 мл (в разведении 1 : 1000 или 1 мг/мл); для внутривенного введения 1 мл 0,1%-ного раствора адреналина разводят в 9 мл физиологического раствора. Адреналин нельзя разводить в растворе глюкозы или гидрокарбоната натрия. Важно помнить, что на активность адреналина также влияют условия хранения препарата.
Дозы при внутривенном введении рекомендуются следующие. При развитии анафилактических реакций: 0,1–0,3 мл адреналина (в разведении 1 : 1000) разводится в 9 мл раствора натрия хлорида (от 1 : 100 000 до 1 : 33 000) с последующей инфузией в течение нескольких минут; возможно повторное введение в случае отсутствия чувствительности, а также при стойкой артериальной гипотензии.
При тяжелом терминальном состоянии больного 0,1%-ный раствор адреналина в дозе 0,1 мл разводят в 0,9 мл венозной крови больного (аспирируют непосредственно из вены или катетера) или раствором натрия хлорида (для получения разведения 1 : 10 000), вводят внутривенно в течение нескольких минут; повторно — по показаниям до поддержания систолического артериального давления выше 100 мм рт. ст. у взрослых и 50 мм рт. ст. у детей.
В качестве побочного действия адреналин может вызвать острый инфаркт миокарда, выраженные аритмии и метаболический ацидоз; малые (менее 1 мкг/мин) дозы адреналина могут послужить причиной развития острой почечной недостаточности.
Вероятность развития подобных серьезных осложнений является главной причиной рекомендации воздержаться от широкого применения адреналина самими пациентами. Однако своевременное введение именно адреналина имеет решающее значение для благоприятного исхода анафилактического шока. За рубежом эта проблема решена: больных с любым анафилактическим шоком в анамнезе снабжают специальным шприцом-ручкой — эпинефрином в виде аутоинъектора (Epi-Pen, Аnа-Kit). В научной литературе ежегодно публикуются исследования, посвященные анализу использования аутоинъекторов эпинефрина у пациентов с инсектной аллергией, а также пищевой, латексной и идиопатической анафилаксией в анамнезе. Есть также работы, в которых освещается роль обучающих программ для школьных медсестер и инспекторов школ с целью незамедлительного введения эпинефрина детям с тяжелой формой аллергии и анафилаксией, что в значительной степени облегчается именно с помощью использования аутоинъектора.
Каждый больной, перенесший анафилактический шок, подлежит госпитализации в реанимационное отделение, где проводится инфузионная терапия преднизолоном 1–2 мг/кг каждые 6 ч, физиологическим раствором, глюкозой из расчета 5–10 мл/кг веса пациента; вводятся антигистаминные препараты внутривенно. При резистентной гипотонии назначают допамин (400 мг в 500 мл физиологического раствора, скорость введения — 2–20 мкг/кг/мин) под контролем артериального давления (> 90 мм рт. ст.) или глюкагон (струйно 1–5 мг каждые 5 мин, затем капельно 5–15 мкг/мин) до нормализации артериального давления. Через 1–2 дня из реанимационного отделения больного переводят в аллергологическое или терапевтическое отделение, где ему продолжают гормональную терапию преднизолоном перорально в дозе 10–15 мг в течение 10 дней; назначают антигистаминные препараты II поколения (лоратадин, цетиризин и др.), антибиотики (по показаниям), проводят контроль за функцией почек, печени, сердца, ЭКГ, консультацию невропатолога.
Диагноз IgE-гиперчувствительности к насекомым обязательно следует подтверждать кожными или серологическими пробами. Для постановки правильного диагноза и назначения аллергенспецифической терапии важно определить вид насекомого, вызвавшего реакцию. Локальная реакция без системных проявлений (анафилактический шок) не требует проведения аллергологического обследования. Напротив, кожные пробы на аллергены насекомых обязательно ставят, если в анамнезе у пациента любого возраста отмечались системные реакции жизнеугрожающего характера, а также неугрожающие жизни системные проявления у взрослых и детей (младше 16 лет). Возможна постановка проб также при локальных и токсических реакциях в анамнезе у больного [4]. Разработаны тесты in vitro — определение специфических IgЕ-антител, например: к яду пчелы медоносной, осы, шершня, слепня, комару обыкновенному, огневке мельничной, амбарному долгоносику, голубиному клещу, платяной моли (Allergopharma).
Больным с аллергией на ужаление насекомых аллергенспецифическую терапию назначают только в двух случаях: при системной жизнеугрожающей реакции и системной, не угрожающей жизни реакции у взрослых, имеющих положительные кожные пробы. Дети младше 16 лет с кожными проявлениями, не угрожающими жизни (например, в виде генерализованной крапивницы), не нуждаются в проведении аллергенспецифической иммунотерапии даже при наличии положительных специфических IgЕ-антител в крови. Продолжительность специфической иммунотерапии составляет не менее 5 лет [2, 5].
Лечение пациентов с аллергией на ужаление насекомых — многоэтапный процесс, гораздо более сложный, чем предполагают иногда врачи и сами пациенты. Проблема также в том, что в России до сих пор не производятся тесты для диагностики инсектной аллергии, а самое главное — отсутствуют и отечественные, и зарубежные аллерговакцины, необходимые для проведения аллергенспецифической иммунотерапии тем пациентам, которым этот метод лечения необходим по жизненным показаниям. Препарат «спасения» адреналин в соответствующей форме выпуска и нужной дозировке также не доступен в России для больных с тяжелой формой аллергии и анафилактическим шоком в анамнезе.
Соответствующим медицинским органам необходимо рассмотреть возможность преодоления всех этих неблагоприятных ситуаций. Добиться прорыва в данном направлении частично удастся, если мы обучим пациентов простым превентивным мерам, что нередко является решающим в спасении их жизни. Пациенты должны соблюдать определенные правила, в частности не привлекать насекомых и избегать их укусов, для чего:
— не пользоваться духами и не надевать яркую одежду;
— не есть на улице зрелые фрукты, не подходить близко к мусорным бакам и компостным ямам, которые привлекают насекомых;
— не открывать окна в автомобиле во время езды.
Следует довести до сведения родителей, учителей и школьников информацию о необходимости обеспечивать безопасность окружающей среды ребенку с высоким риском анафилактических реакций на укусы насекомых. Каждый пациент с аллергией на ужаление насекомого должен иметь бирку или браслет с данными о своем диагнозе и письменными рекомендациями по проведению неотложных мер в случае ужаления [1–5].
По вопросам литературы обращайтесь в редакцию.
Д. Ш. Мачарадзе, доктор медицинских наук, профессор
РУДН, Москва
Морской дракон – опасная и ядовитая рыба Черного моря
Знаете ли вы, что в Черном море водится ядовитая и опасная рыба, которая носит название морской дракон. Хищник, отличающийся непредсказуемым характером, получил и другие прозвища – скорпион, рыба-змейка. Установлено, что морской дракон предпочитает добывать себе пищу на глубинах от 15 до 20 метров, но, несмотря на это, зафиксированы случаи, когда на самом побережье отдыхающие становились жертвами этой ядовитой рыбы.
Как выглядит морской дракон
Неприметный с виду черноморский хищник имеет тельце вытянутой формы, а его длина составляет до 40 см, хотя чаще он размером с ладошку. Вес рыбки небольшой – не более 300 грамм. Многие из вас видели обычного бычка, так вот морской дракон по внешнему виду очень с ним схож, именно поэтому он представляет опасность для детей и рыбаков новичков, которые могут по ошибке его спутать с безобидным бычком и получить укол ядовитыми шипами на жабрах или плавниках большого морского скорпиона (а это тоже одно из названий рыбы Trachinus draco).
Туловище с боков немного сплющено, глаза располагаются высоко на голове, что дает возможность хищнику плодотворно охотиться. Нижняя челюсть выступает за верхнюю, а во рту располагаются острые как бритва мелкие зубки. Само тельце «окрашено» своеобразными полосками-пятнышками. В зависимости от места обитания хищника, может меняться его окрас, поэтому вам могут встретиться рыбки от серого до коричневого цвета, а вот брюшко имеет более светлый оттенок.
На горле и непосредственно на крышках жабр расположены несколько брюшных и два спинных острых плавников – именно так выглядит морской дракон. Для этого ядовитого хищника Черное море является домом, который мы с вами всегда считали безопасным.
Среда обитания рыбы-змейки
Учитывая тот факт, что морской дракон любит находиться на глубине, он нередко размножается и добывает себе пищу на мелководье. Рыбка отдает предпочтение заливам и бухтам с небольшой глубиной, где она зарывается в песок или ил.
Морской дракон в жизни довольно пассивен, он закапывается в грунте и там наблюдает за потенциальной жертвой. Но размеренность и медлительность хищника, как может показаться на первый взгляд, обманчива.
Как только жертва находится в зоне доступности, морской дракон стремительно выскакивает из укрытия, хватает ее или вонзает в ее тело свой ядовитый шип.
В жизни бывали ситуации, когда морской дракон прятался в зонах отлива, и ничего не подозревающие люди наступали на него. Да и каждого может сбить с толку схожесть морского дракона с безобидным бычком. И такая маскировка может сыграть злую шутку с человеком.
Как атакует морской дракон
Несмотря на то, что рыбка отдает предпочтение размеренному и спокойному образу жизни, если есть потребность, атака жертвы происходит подобно удару молнии. Человек ничего не успеет сделать, хотя морской дракон предупреждает об опасности, расправляя темный веер расположенного на спине плавника.
Во время нападения морской дракон старается захватить свою жертву зубами, но если это у него не получается, он пускает в ход ядовитые шипы и выжидает, пока добыча лишится контроля над своим телом. Плавники имеют заостренную форму, на выступах которых расположены бороздки – именно в них природа «спрятала» ядовитые железы.
Безусловно, чтобы избежать малоприятной встречи с ядовитым обитателем Черного моря, нужно знать, как он выглядит, и понять, в чем он отличается от безобидного бычка.
Последствия укола морского дракона
Боль может мучить пострадавшего на протяжении нескольких дней.
Тяжелый исход возможен в том случае, если человек «познакомился» с взрослой рыбкой.
Что делать, если вас уколол морской дракон
Если вас атаковал опасный хищник, нужно незамедлительно выполнить несколько действий:
Данные мероприятия нужно обязательно сделать, так как были зафиксированы случаи, когда на месте прокола ядовитым шипом появлялись язвы, не заживавшие на протяжении 3 месяцев. Вот кто бы ожидал подобного от небольшой рыбки, напоминающей бычка?
Природа подарила морскому дракону совершенный механизм защиты от врагов.
Как избежать укуса морского дракона
Когда мы собираемся отдохнуть на любимых черноморских пляжах, никто не предполагает, что его может ждать встреча с ядовитой рыбой. Но лучше обезопасить себя от возможных неприятностей и выполнять простые правила:
Не забывайте о том, что расслабившись на отдыхе, терять бдительность опрометчиво, ведь мы находимся по соседству с обитателями морских глубин, и осторожность не помешает. Берегите себя и своих близких и изучайте флору и фауны, способных причинить вред здоровью вас или ваших близких.