уколола палец иголкой и он опух что делать
«ГОРОДСКАЯ ПОЛИКЛИНИКА №8»
ХАРЬКОВСКОГО ГОРОДСКОГО СОВЕТА
Запись к врачу
11111111
ЧТО ДЕЛАТЬ ПРИ РАНЕНИИ ИСПОЛЬЗОВАННЫМ ШПРИЦОМ ИЛИ ИГЛОЙ
Неприятные случаи ранения использованными шприцами и иглами не являются редкостью. О том, как действовать в таких ситуациях — в этом материале.
Что делать, когда случайно укололся использованной иглой?
Через ранения иглой могут передаваться ВИЧ, гепатит В и С, герпес, малярия, сифилис, дифтерия и еще несколько десятков других парентеральных инфекций. Но шансы заражения патогенами крови с иглы очень низкие. Если это случилось, прежде всего, не паникуйте!
Есть данные о рисках заражения среди медицинских работников. Для гепатита В они составляют от 2% до 40%, гепатита С — 3-10%. ВИЧ — 0,2-0,5%. Риски зависят от многих факторов: размера иглы, глубины проникновения, количества крови, попавшей при ранении и концентрации в ней вируса.
В отличие от ситуации с медицинскими работниками, источник крови в иголках и шприцах, которые находятся на улице, обычно неизвестно. К тому же ранения не происходит сразу после использования иглы, она редко содержат остатки свежей крови, а вирус, который мог быть в крови, испытал влияние света и температуры. В результате риски уменьшаются.
В любом случае для предупреждения рисков заражения надо действовать быстро.
Если укололись иглой:
Далее врач оценит ваши риски на инфицирование и спросит о травме. Он должен будет узнать когда, где и как это произошло, в каком состоянии была игла — открытая или закрытая, с имеющимися признаками остатков крови или без, как произошел контакт с иглой и как глубоко она проникла под кожу. Будьте готовы максимально четко вспомнить все детали.
Если будет установлено, что риски инфицирования отсутствуют — вы действительно можете перестать волноваться. Если же врач оценил ваши риски как высокие, наиболее вероятно, что вам понадобится что-то из этого перечня:
Когда вы получите инструкцию о том, как действовать — в дальнейшем можете консультироваться с вашим семейным врачом. Обязательно нужно следовать всем инструкциям. Особенно по приему профилактических препаратов для предотвращения заражения.
Причины, симптомы и лечение панариция. Амбулаторная хирургия во Владивостоке
Вероятность поранить пальцы рук или ног есть всегда, после чего в ранку открыт путь инфекции. Поэтому важно сразу обработать рану дезинфицирующими средствами, так как может развиться гнойный воспалительный процесс, который называется панариций.
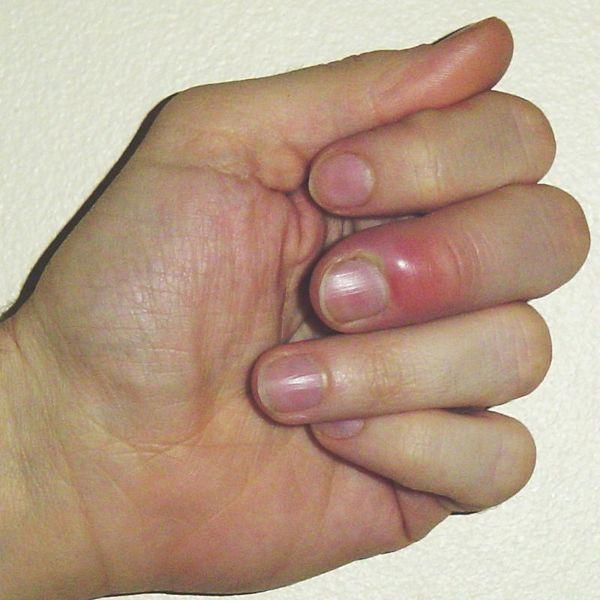
Панариций – это острое гнойное воспаление мягких тканей пальцев рук и ног. Основными причинами развития панариция являются: ссадины, порезы на пальцах, некачественный маникюр и педикюр, вросший ноготь, которые создают условия для проникновения микробов. Самые распространенные из них – это стафилококки и стрептококки. Существуют ситуации, когда панариций на ноге или на руке развивается в результате попадания смешанной патогенной микрофлоры. Основные симптомы панариция это: сильная дергающая боль в пальце, покраснение и припухлость кожи пальца (часто вокруг ногтя), повышение температуры тела.
В некоторых случаях панариций может быть причиной возникновения серьезных осложнений, требующих проведения немедленной операции. При появлении таких симптомов, как повышение температуры тела, скопление гноя под кожей в виде пузыря или полосы, а также появлении невыносимых болей в пальце необходимо немедленно обратиться к врачу.
Лечение панариция, как правило, консервативное (ванночки с лекарствами, антибактериальные мази) или хирургическое.
Причины возникновения панариция
Развитию панариция кроме загрязнения кожи способствуют некоторые внутренние факторы организма:
При этих состояниях нарушается питание тканей и их кровоснабжение. Поэтому болезнетворному микроорганизму легче проникнуть через микротравмы на коже пальцев рук и ног.
Наиболее часто панариций вызывают стафилококки. Реже к его развитию приводят стрептококки, протей, синегнойная палочка и другие микроорганизмы.
Проникает инфекция через мелкие колотые раны на ладонной поверхности кожи пальца о рыбью кость, металлическую стружку, древесную щепу. Или через ссадины, трещины кожи, небольшие ожоги, ранения при маникюре и другие мелкие раны.
Поскольку раны мелкие, то больные зачастую не обращают на них внимания, не обрабатывая вовремя. А, учитывая особенности строения кожи и кровоснабжения кисти, небольшой раневой канал закрывается очень быстро. Поэтому инфекция остается в ране, приводя к образованию воспалительной жидкости (гноя).
Жидкость, не имея возможности вытечь из раны наружу, устремляется вглубь по перемычкам подкожно-жирового слоя. Она вовлекает в воспалительный процесс мышцы, связки, сухожилия и их влагалища, суставы, кости. В зависимости от места возникновения и пути распространения воспалительного процесса выделяют несколько видов панариция.
Виды панариция
Симптомы и признаки панариция
Панариций может поражать пальцы рук или ног и развивается в несколько стадий, которые отличаются глубиной проникновения инфекции.
Так, в самом начале заболевания, когда воспаление затрагивает лишь кожу, отмечается покраснение и припухлость кожи, зуд или болезненность в области пальца. При дальнейшем распространении инфекции вглубь, на жировую клетчатку боль становится невыносимо, дергающей. При отсутствии адекватного лечения воспаление может распространиться на мышцы, сухожилия и кости пальца, что проявляется сильнейшей болью, отеком, нарушением подвижности пальца и повышением температуры.
Лечение панариция во Владивостоке
При подозрении на панариций необходимо как можно скорее обратитесь за консультацией к врачу-хирургу. Любая задержка с началом лечения может привести к тяжелым осложнениям.
Лечение панариция без операции, так называемое консервативное лечение, возможно только на начальных этапах заболевания и только под наблюдением врача-хирурга.
Основными методами консервативного лечения панариция являются:
Если несмотря на консервативное лечение симптомы панариция усилились, поднялась температура тела, либо появился нарыв на пальце (скопление гноя), срочно обратитесь к врачу-хирургу.
Операция вскрытие панариция проводится, если:
Врач-хирург Клиники на Комарова рекомендует
«В первые 1–2 дня возможно консервативное лечение формирующегося панариция при помощи полуспиртовых компрессов или ванночек с гипертоническим раствором соли – но положительный эффект от них наступает лишь в 20-30% случаев (ни в коем случае не пользуйтесь повязками с ихтиоловой мазью или мазью Вишневского – они лишь ускоряют нагноение).
Критерием окончательного формирования панариция в гнойной хирургии является «бессонная ночь» — после таких ночей пациенты обычно без лишних уговоров приходят к хирургу за оперативным лечением. Попытки самолечения неприемлемы, так как могут закончиться развитием панариция вглубь. Это приведет к появлению таких его форм, как сухожильный и костный панариций, что значительно усложняет лечение и ухудшает исход.
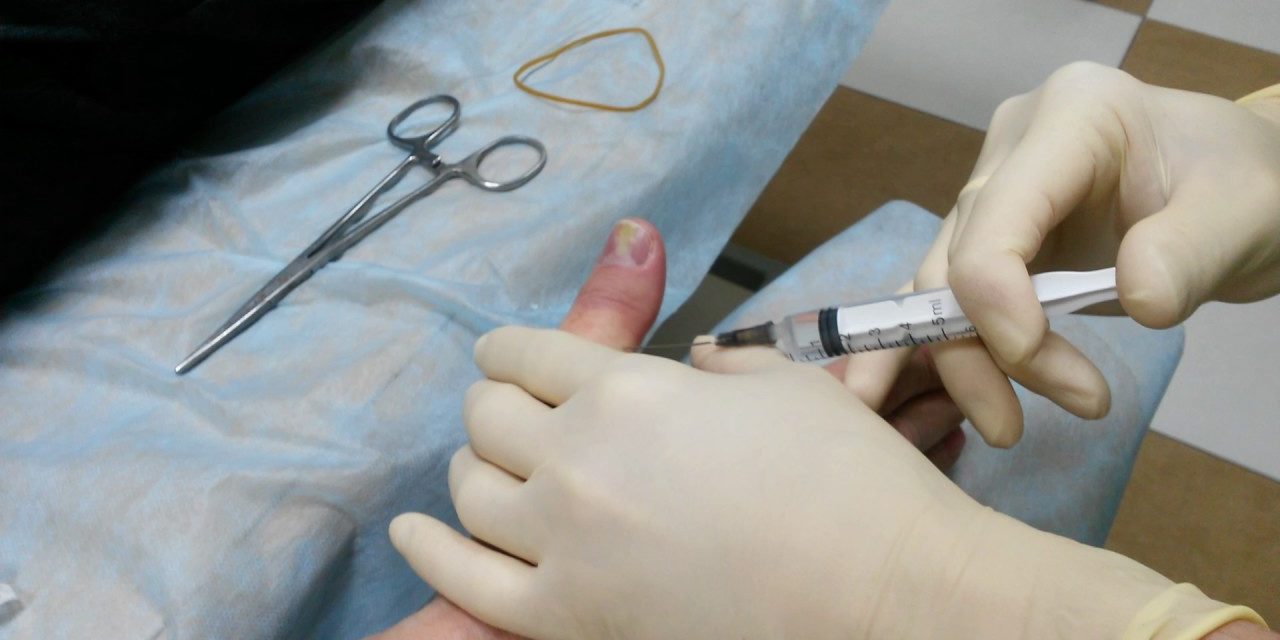
Подкожный или подногтевой панариций – заболевание, при котором хирург может вылечить пациента амбулаторно. Госпитализация не нужна, однако после операции необходимо проводить перевязки столько, сколько потребуется врачу для адекватного контроля за раной.
Операция выполняется под местной анестезией, рана очищается от гноя и заживает в период от 5 до 10 дней.
Уже в первый же день после операции наступает видимое облегчение, пациенту проводится курс лекарственной терапии антибактериальными препаратами и анальгетиками.
В периоде восстановления пациенту можно назначить физиотерапевтическое лечение для ускорения процессов регенерации.
Записаться на прием к врачу хирургу вы можете по телефону +7 (423) 243 14 15, 240 2727.
Стоимость консультативного приема 1 500 рублей.
Уколола палец иголкой и он опух что делать
Кожный панариций является наиболее простым видом гнойного воспалительного процесса на кисти. Очаг располагается внутрикожпо. Кожа приподнимается плоским гнойным пузырем эпидермиса. К процессу нередко присоединяется лимфангоит или лимфаденит. Лечение кожного панариция простое: полное удаление отслоившегося эпителия и наложение защитной повязки.
Однако если под удаленным некротизированным эпителием имеется небольшое отверстие, из которого при надавливании выделяется гной, то речь идет о панариции в форме «запонки». Это означает, что в более глубоких слоях в подкожной ткани имеется абсцесс.
В таких случаях подкожный очаг вскрывается по всем правилам, под проводниковой анестезией или под наркозом.
Панариций ногтя (паронихия)
Ороговевающий эпителий околоногтевого валика легко повреждается, а на этом месте возникает воспалительный процесс. В углублении между ногтем и околоногтевым валиком условия распространения инфекции чрезвычайно благоприятны. Она может распространяться вокруг ногтя без какого-либо препятствия (рис. б, в).
Воспаление околоногтевого валика называется паронихией. Если процесс переходит на подкожные ткани, то следует говорить об около- или периногтевом панариции (рис. а, б, в).
Наиболее частая причина паронихии — инфицирование при маникюре. При этой процедуре кожица околоногтевого валика отдавливается и отрезается, вызывая повреждения. Кроме того, при небрежно сделанном маникюре может раскрываться ложе между околоногтевым валиком и пластинкой ногтя, что создает все условия для инфицирования.
Вследствие нагноительного процесса ткани разрыхляются, в процесс вовлекается материнское ложе и ноготь отделяется от последнего. При паронихии отмечаются гиперемия кожи и болезненность пальца. Повышение температуры и ухудшение общего состояния больного не наблюдаются. Лечение: до развития нагноения накладывается противовоспалительная повязка и рука фиксируется на шине.
На почве паронихии может возникать подногтевой панариций. Последний возникает и непосредственно после колотых ран подногтевой ткани или же вследствие подногтевых заноз. Нередко он является следствием подногтевой гематомы, возникшей на почве сдавления или защемления кончика пальца. Своевременное удаление подногтевой гематомы путем трепанации ногтя предупреждает наступление подобного осложнения. При подногтевой панариции воспалительный нагноительный процесс приподнимает ноготь до ногтевого ложа.
Инфицирование околоногтевой ткани влечет за собой нагноение и смежных областей. При этом воспалительный процесс располагается по бокам ногтя и в более глубоких слоях. Процесс имеет тенденцию распространяться в волярную сторону. Подногтевые соединительнотканные пучки проходят перпендикулярно от ногтевого ложа к надкостнице, отсюда понятно, что подногтевой панариций часто осложняется костным процессом.
Паронихия обычно является доброкачественным процессом, хотя она имеет тенденцию к хроническому течению. После кажущегося быстрого излечения процесс может вспыхнуть снова. При хронической форме паронихия может переходить на концевой сустав. Кроме того, после хронической паронихии ноготь очень часто деформируется, надрывается и поверхность его становится шероховатой.
При наличии хронической паронихии часто возникает подозрение на грибковое заболевание ногтя, что нередко наблюдается у тех людей, руки которых часто находятся в воде. Множественные грибковые паронихии часто встречаются у кондитеров и пивоваров. Паронихии, возникающие вследствие инфекции после маникюра, имеют особенно неблагоприятное течение: рекомендуется своевременное введение антибиотиков. Поверхностные формы околоногтевого панариция требуют такого же лечения, как кожные панариции.
Некротизированный эпидермис удаляется и проверяется, не имеет ли место подногтевое распространение процесса. Переход на более глубокие ткани, как правило, начинается у угла ногтя.
При наличии более глубоких процессов гнойник вскрывается при помощи дугообразного разреза, идущего параллельно краям ногтя. Если накоплени гноя наблюдается под корнем ногтя, то подход к процессу такой же, как в случае подногтевого панариция.
При буллезной форме подногтевого панариция, располагающегося у дистального свободного края ногтя, кроме удаления гнойного пузыря из ногтя следует вырезать треугольный участок. Следует обращать внимание на возможное наличие в тканях под абсцессом инородного тела (стекло, металл, дерево и др.), которые подлежат обязательному удалению как причины нагноительною процесса. В таких случаях необходимо ввести противостолбнячную сыворотку.
Полное удаление ногтя в случае дистально расположенного подногтевого панариция требуется только в том случае, если процесс уже перешел на более проксимальные отделы. Никогда нельзя забывать о том, что подногтевой панариций может быть проявлением более глубокого подкожного или же костного процесса.
Для лечения проксимально отграниченных форм как острого, так и хронического подногтевого панариция, может оказаться достаточной резекция части ногтя, рекомендованная Канавелем. Разрез при этом проводится в продолжении боковых краев ногтя. Затем над корнем ногтя отсепаровывается кожный лоскут, имеющий основание в проксимальном направлении, он откидывается и корень ногтя резецируется. Дистальная часть ногтя оставляется на меае.
Гной, некротические ткани и грануляции, расположенные под резецированным участком ногтя, удаляются, а кожный лоскут укладывается на место над тонкой резиновой полоской. Оставленная дистальная часть ногтя чрезвычайно ценна при послеоперационном лечении: она защищает матрикс, при ее целости кончик пальца не является болезненным, она предотвращает прилипание повязки и создает возможность для более ранней функции пальца.
Однако при глубоком и обширном подногтевом панариции частичная резекция ногтя не приводит к улучшению и полное удаление ногтя в таких случаях не может быть избегнуто. Это же относится и к таким формам хронической паронихии, где воспаленная ткань уже приподняла ноготь (хронический «parongentic»).
Если подногтевой панариций не отграничился проксимально или дистально, или же образовался околоногтевой панариций, то полное удаление ногтя является неизбежным. Это вмешательство проводится при обескровливании под проводниковой анестезией или же под рауш-наркозом. Ногтевая пластинка разрезается посредине на две части, начиная от свободного края до самого корня ее, а затем обе половины удаляются при помощи зажима Пеана.
Удаление не должно быть ни разрыванием, ни оттягиванием, при помощи перекручивания инструмента ноготь следует приподнять от ложа и отклонять в сторону, таким образом предупреждается отрыв матрикса и части околоногтевого валика. После этого приподнимается и околоногтевой валик для удаления возможных остатков ногтя и некротических тканей. На ногтевое ложе накладывается мазевая повязка, так как сухая повязка может прилипнуть, и тогда смена повязки без обезболивания или рауш-наркоза не представляется возможной.
Вырастание ногтя продолжается в течение 100—120 дней. Многие авторы (Бёлер, Крёмер) при любой форме подногтевого панариция рекомендуют тотальную резекцию ногтя, в то время как Канавель, Изелен, Зегессер считают достаточной резекцию проксимальной части его, в интересах защиты ногтевого ложа и безболезненного заживления.
При лечении тяжелых форм паронихии, где угрожает опасность распространения процесса вглубь, следует применять антибиотики. По данным Винкелмейера, благодаря комбинированному оперативному и местному инфильтрационному лечению пенициллином средняя продолжительность лечения снизилась от 12,3 до 5,8 дней. Продолжительность лечения при применении общего лечения пенициллином у Беркли 12,72 дней, а при местном применении его — 15,25 дней.
Уатсон пишет, что после оперативного лечения и применения стрептомициновой мази в течение 2—3 дней больные становились трудоспособными. Мы считаем, что для людей физического труда это является маловероятным. Мы полностью согласны с установками Клаппа и Бекка: при сравнении различных способов лечения более правильно принимать во внимание полную продолжительность лечения, а не срок трудоспособности, так как последний меняется в широких пределах в зависимости от профессии больного.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
От царапины до столбняка один шаг?
В наше время столбняк утратил былой «авторитет» среди людей: благодаря вакцинации многие забыли, насколько грозной может быть эта болезнь.
Теплые деньки – хороший повод для отдыха на природе. Взрослые с удовольствием выбираются на рыбалку или в поход в лес, дети достают запылившиеся на балконе велосипеды и самокаты, а противники активного отдыха всегда найдут, чем занять себя на даче.
Но, к сожалению, независимо от того, экстремально ли вы катаетесь на роликах по парку или меланхолично чините забор на приусадебном участке, травмы – это неизбежность, с которой стоит смириться. Смириться, но никак не игнорировать. Потому что иначе разбитые коленки станут меньшей из проблем, а большей – столбняк.
Если бы среди ядов биологического происхождения проводился конкурс, тетаноспазмин уверенно занял бы второе место, уступив по смертоносности только ботулотоксину.
Попав в кровь, он медленно и планомерно поражает нервную систему. А начинается все невинно: с повышения температуры, недомогания, пульсирующей боли в месте повреждения и легких судорог.
Затем происходит спазм мимических мышц, который в медицинских кругах носит название «сардоническая улыбка». Улыбка эта не имеет никакого отношения к радости, а наоборот: говорит о прогрессировании болезни. Потому что то, что происходит потом, приятным никак не назовешь: из-за спазма мышц глотки человек не может глотать, а болезненные судороги постепенно охватывают все тело. Спина выгибается, голова запрокидывается назад – такая судорожная поза называется опистотонус. Но и это еще не все.
Откуда споры столбняка попадают в землю? Клостридии живут и размножаются в кишечнике у некоторых теплокровных животных, кстати в кишечнике человека они тоже могут неплохо существовать. Во внешнюю среду споры выделяются с экскрементами, а при травме грязным гвоздем или, скажем, проволокой, возбудитель попадает в организм человека.
А что будет, если клостридию съесть? Да ничего, ферментами желудочно-кишечного тракта она не разрушится, но и слизистой кишечника не всосется, поэтому возбудитель столбняка безопасен при попадании в организм через рот.
Обширную глубокую рану с рваными краями хорошо обработать в домашних условиях получится вряд ли, поэтому лучше обратиться в лечебное учреждение, где проведут все необходимые мероприятия по предотвращению развития столбняка.
Если человек получил две прививки более 5 лет назад или одну более 2 лет назад или не привит вовсе, необходим не только противостолбнячный анатоксин, но и противостолбнячный иммуноглобулин человека (ПСЧИ) или сыворотка противостолбнячная лошадиная (ПСС) – это готовые антитела, которые начнут защищать организм сразу же.
Будьте внимательны: перед введением ПСС врач должен провести внутрикожную пробу с разведенной сывороткой, чтобы предотвратить развитие аллергической реакции на чужеродный белок.
Если же у человека на руках есть документальное подтверждение о полном курсе вакцинации, проведенном не более 5 лет назад, то он молодец и может порадоваться своей предусмотрительности в полной мере, потому что в таком случае экстренное введение препаратов не требуется.
Взрослым с 18 лет рекомендуются повторять прививку против столбняка каждые 10 лет.
В заключении о профилактике травм. Вряд ли получится избежать их вовсе, но осторожность еще никому не вредила. Внимательно относитесь к здоровью, вовремя прививайтесь, чтобы знать о столбняке только понаслышке.
Первые симптомы нагноения ран: почему это опасно
Любая колотая, рубленная, рванная и резанная рана может осложниться процессом нагноения. Даже если вы порезали ножом палец на кухне, не стоит думать, что это пустяк, потому что недостаточно обработанная рана может загноиться. Первые симптомы нагноения ран следует знать каждому по той причине, что эту проблему в большинстве случаев приходиться решать исключительно хирургическим путем.
Особенно эта проблема актуальна для тех, кто перенес какую-либо операцию, и после реабилитации выписался домой. Если дома не осуществляется уход за послеоперационными швами так, как предписал врач, то, при попадании инфекции, может начаться нагноение. Вопреки общепринятому мнению пациентов, нагноения после операций начинаются не из-за условий во время операции, а именно по вине пациентов, которые безответственно подходят к назначениям врача, оказавшись в домашних условиях.
Во время операции принципиально соблюдение абсолютной стерильности, и этот принцип никогда не нарушается. Врачи медицинского центра Ейска «Сенситив» рекомендуют всегда полностью выполнять назначения, которые они делают, чтобы избежать подобных серьезных осложнений.
Как развивается процесс нагноения раны
Обычно нагноение начинается при инфицировании чистой раны, развивается отек вокруг раны, некроз тканей и появляются гнойные выделения. Если вокруг раны началось покраснение, которое сопровождается дергающей болью, усиливающейся по ночам, то это значит, что вы имеете дело с первым симптомом нагноения раны, и требуется принять срочные меры.
При осмотре раны видны омертвевшие ткани, выделение гноя. Ситуация опасна тем, что продукты распада всасываются организмом, и это приводит к нарастающей интоксикации организма. В результате появляются следующие симптомы:
Причины нагноения ран
Любая рана, маленькая или большая, считается инфицированной, потому что в нее в любом случае попадают бактерии. Однако, это далеко не всегда приводит к нагноению. Для того, чтобы развился этот деструктивный процесс тканей, требуются дополнительные условия:
Поэтому первые симптомы нагноения раны могут появиться даже после обычной занозы при условии, что ее частичка останется в ткани тела, и при этом на самом инородном теле будут патогенные микроорганизмы. К последним относятся те, которые ответственны за развитие гнойного процесса: стафилококки, стрептококки, кишечная палочка и подобные им микроорганизмы.
Помимо этого велик риск нагноения в том случае, когда у пациента в анамнезе сахарный диабет, сосудистые и соматические заболевания, лишний вес и пожилой возраст.
Характер раны также имеет значение для развития этого процесса. Так, колотая рана может загноиться по причине слишком узкого раневого канала из-за чего нет нормального оттока. В том случае, когда рана сопровождается размозжением окружающих тканей, нагноение происходит по причине слишком большого количества мертвых тканей в ране и обильного загрязнения. При этом быстрее и лучше заживают раны на голове и шее, а хуже всего – на стопах ног.
Лечение нагноений ран
Первые симптомы нагноения раны должны насторожить и заставить обратиться к врачу незамедлительно по той причине, что существует опасность серьезных осложнений, которые несут угрозу жизни. Самое тяжелое осложнение – сепсис, при развитии которого человек может умереть. Также могут начаться деструктивные процессы в лимфоузлах, сосудах и других органах.
Проще всего победить эту патологию на ранних стадиях. Для этого хирург проводит очищение раны, принимает меры к ограничению процесса воспаления. Проводится детоксикация и медикаментозное лечение процессов, начавшихся в результате активности патогенных микроорганизмов.