удлинение аорты на рентгене что это значит
Удлинение аорты на рентгене что это значит
Главные легочные артерии выглядят атипично во многих клинических ситуациях. У пациентов со стенозом легочного ствола главная ЛА и левая ЛА расширены, что связано с прохождением струи через стенозированный клапан. Главная ЛА переходит прямо в левую ЛА, а правая ЛА отходит под значительным углом и не сильно подвержена воздействию струи из стенозированного клапана.
Это расширение можно увидеть на прямом снимке как выбухание левого корня и выбухание легочного выходного отдела — на боковом. Важно помнить, что по сравнению с АК клапан ЛА лежит выше и к периферии от выходного отдела, а на боковом снимке он расположен впереди АК.
Аорта увеличивается по-разному, в зависимости от сопутствующей патологии. Часто можно обнаружить патологию, обусловленную не только расширением аорты, но и сочетающимися с ней нарушениями сердечной деятельности. На прямом снимке грудной клетки расширение аорты выглядит как выбухание справа от средостения. На боковом снимке также видно выбухание в переднем средостении, позади и выше легочного выходного отдела. Расширение корня Ао обычно связано с патологией АК (стеноз, недостаточность), но чаще с другими патологическими состояниями, в основном с длительной АГ или системным атеросклерозом с эктазией.
При атеросклерозе обычно отмечается фокальное расширение корня аорты, часто слабовыраженное и без увеличения ЛЖ. Очень важно обращать на это внимание, т.к. нередко другие симптомы на рентгенограмах грудной клетки отсутствуют даже при очень выраженном стенозе. В ответ на возросшее сопротивление кровотоку значительно гипертрофируется ЛЖ в отличие от недостаточности АК, когда в ответ на возросший объем желудочек в основном расширяется.
Такое утолщение и гипертрофия стенки определяются при ЭхоКГ, КТ или МРС, но на рентгенограмме грудной клетки желудочек может выглядеть совершенно нормально, несмотря на выраженный стеноз АК. Обызвествленный ЛК, даже при большой степени стеноза, обычно трудно рассмотреть на рентгенограмме грудной клетки из-за плотности окружающих мягких тканей и небольшой нечеткости, вызванной сокращениями сердца. Если есть обызвествление, это гораздо проще увидеть при рентгеноскопии. Несмотря на низкое разрешение при рентгеноскопии (по сравнению со стандартной рентгенографией грудной клетки), просвечивание в реальном времени помогает обнаружить обызвествление.
Важно помнить, что у пациентов с аортальным стенозом отмечается декомпенсация ЛЖ, при которой увеличивается как ЛЖ, так и корень аорты. По рентгенограмме грудной клетки невозможно точно определить, что вызвало АС — митральный клапан, дегенеративные изменения или ревматизм. Тем не менее при ревматизме в первую очередь поражается митральный клапан, а отсутствие признаков митрального стеноза указывает главным образом на то, что причина — не ревматизм.
При аортальной регургитации поражение аорты более диффузное и определяется легче, чем при атеросклерозе. При чисто аортальной регургитации левое предсердие, как правило, не увеличивается. Однако со временем дилатация кольца МК может вызвать вторичное увеличение ЛЖ и в результате — митральную регургитацию и дилатацию левого предсердия.
Легочная регургитация чаще всего развивается на фоне врожденных заболеваний клапана, таких как врожденные пороки, дегенеративные поражения клапана и ревматическая болезнь сердца (в сочетании с поражением МК), но она также может возникать при заболеваниях корпя Ао, включая кистозный медионекроз, с синдромом Marfan или без него. При кистозном медионекрозе аорты поражается диффузно, значительно расширяясь от уровня клапана как минимум до дуги, с постепенным сужением до нормального диаметра. Аортальная регургитация может возникать вторично при дилатации клапана или расслоении аорты с вовлечением клапанного кольца.
Двухстворчатый аортальный клапан — основная причина дилатации корня аорты и восходящей аорты. При третичном сифилисе, в настоящее время встречающемся редко, характерным признаком является выраженное расширение Ао от корня до дуги с резким переходом к нормальному диаметру на этом уровне. Другие поражения Ао, например острое или хроническое расслоение и травматический разрыв или псевдоаневризма, обязательно требуют применения методов получения многослойного изображения и уточнения границ.
При острой травме, например поверхностном разрыве Ао, рентгенография грудной клетки может задержать диагностику и хирургическое лечение. На снимке грудной клетки видны в основном неточные и неспецифичпые симптомы: расширение средостения, кровь в области верхушки левого легкого, массивный плевральный выпот слева (предположительно крови), отклонение трахеи вправо, переломы ребер. Многосрезовая или спиральная КТ поможет быстро и точно установить диагноз.
Удлинение аорты на рентгене что это значит
Наиболее удобной проекцией для исследования аорты является вторая косая. В этой проекции аорта располагается над тенью сердца и видна на всем протяжении: восходящая, дуга и нисходящая части. В овале, образуемом задним контуром сердца, дугой аорты и позвоночником, видно светлое поле, называемое аортальным окном. У молодых людей тень аорты редко удается проследить на всем протяжении и только при уплотнении стенок и расширении ее полости она становится видимой, однако и в этом случае не все отделы бывают различимы в одинаковой степени.
Нижняя часть дуги и начальный отрезок нисходящей части из-за того, что на нее происходит наложение тени позвоночника, выявляется не отчетливо. В верхнем отделе аортального окна проецируется тень легочной артерии, имеющая косое направление кверху под углом около 45°. Размеры аорты колеблются в зависимости от методики измерения, возраста исследуемых и др. факторов. При измерении во второй косой проекции диаметр аорты колеблется от 2 до 3 см.
Общая рентгеносемиотика складывается из изучения следующих характеристик: состояния легочного рисунка, корней легких и скелета грудной клетки; изменения положения, формы и размеров сердца; изменения рисунка сердечно-сосудистой тени; изменения тонуса и пульсации сердца.
Изменение состояния легочного рисунка и корней легких. Первоначальной задачей при рентгенологическом исследовании сердца является изучение малого круга кровообращения: определение наличия застоя в легких и легочной гипертензии.
Под понятием застоя в малом кругу подразумевается переполнение кровью венозного русла, к которой присоединяется пассивная легочная гипертензия (М. Н. Иваницкая). Их основой является препятствие (стеноз) левого атриовентрикулярного отверстия — первый барьер на пути кровотока, который ведет к увеличению левого предсердия.
Ввиду того, что нет прямой зависимости между размерами левого предсердия и степенью застоя в малом кругу кровообращения, возникло учение о наличии «второго барьера» на пути кровотока — рефлекторный (компенсаторный) спазм мелких артерий малого круга, который препятствует отеку легкого, избыточному поступлению крови в венозное русло (Я. Ф. Китаев), что ведет к повышению давления в артериальном русле малого круга — легочной гипертензии, которая называется активной гипертензией.
Рентгенологические признаки застоя в легких (венозного застоя, венозной гипертензии). Основным признаком является увеличение корней в размерах за счет расширения венозных стволов, впадающих в левое предсердие; центральный отдел корня, образованный главными ветвями легочной артерии, не расширен. Тень корней теряет свою структурность, становится гомогенной, т. е. элементы их не дифференцируются, очертания тени корня не резкие. В некоторых случаях можно наблюдать полицикличные контуры правого корня за счет отечного набухания его лимфатических узлов.
При венозном застое легочный рисунок становится обильным вследствие расширения мелких сосудов и лимфостаза, а также и усиленным. Может наблюдаться некоторое «помутнение» легочных полей за счет повышения проницаемости стенок расширенных капилляров и пропотевания жидкости в альвеолы. При венозном застое будет выявляться расширение вен верхней доли, которые часто приобретают вид «оленьих рогов». Этот симптом нередко бывает очень демонстративным, так как при расширении вен верхней доли бывает сужение вен нижней доли.
Объясняется это большей выраженностью вазоконстрикторов в венах нижней доли, чем в верхней.
При венозной гипертензии малого круга кровообращения на всем протяжении легочных полей, особенно ближе к периферии, часто будет выявляться мелкая сетчатость, обусловленная лимфостазом или индуративными изменениями в интерстициальной ткани. На рентгенограммах грудной клетки, сделанных малым (точечным) фокусом с короткой выдержкой, можно также видеть мелкоочаговые затемнения, образованные тангенциальной проекцией расширенных мелких сосудов с зоной лимфостаза вокруг них.
Одним из важных рентгенологических признаков, свидетельствующих о венозном застое, является появление «горизонтальных» или «перегородочных» линий (линий Керли). Тени эти обычно множественные, чаще 2—3, нередко до 10—15, располагаются главным образом над костодиафрагмальными синусами, более заметны бывают справа. Ширина линий Керли колеблется от волосяной линии до 4 мм, длина их от 5 до 30 мм, располагаются они часто параллельно с промежутками от 1 см и более. От сосудистых линий они отличаются тем, что не дают разветвлений.
Анатомическим субстратом этих линий считается утолщение междольковых перегородок вследствие расширения лимфатических сосудов и отечности интерстициальной ткани, отсюда более верным анатомически считается определение их как «перегородочных» линий.
Другим рентгенологическим признаком, также свидетельствующим о венозном застое, является наличие «плевральных линий», которые представляют линейные или узкие полосовидные тени, идущие по ходу костальной и междолевой плевры, обусловленные субплевральным лимфостазом и повышением венозного давления в легких.
Большинство этих рентгенологических признаков легко обратимы при устранении препятствий кровотока, что еще раз подтверждает их застойное происхождение.
Аневризма восходящего отдела аорты: лечение, операция, стоимость
Тел.: 8-800-25-03-03-2
(бесплатно для звонков из регионов России)
Санкт-Петербург, наб. реки Фонтанки, д. 154
Тел.: +7 (812) 676-25-25
Санкт-Петербург, В.О., Кадетская линия, д. 13-15
Тел.: +7 (812) 676-25-25
Санкт-Петербург, ул. Циолковского, д.3
Тел.: +7 (812) 676-25-10
Деление аорты на отделы очень важно для оценки риска и выбора оптимальной тактики лечения у пациентов с аневризмами аорты.
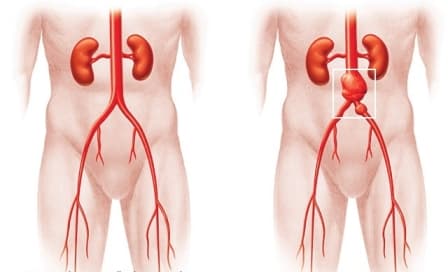
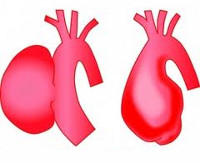
Аневризмой аорты называют участок её локального расширения.
Причины расширения аорты
Врожденные системные заболевания соединительной ткани: синдром Марфана, Элерса – Данлоса, вызванные генетическими изменениями, при которых стенка аорты имеет неправильное строение, способны стать причиной развития аневризмы.
Приобретенные заболевания, вызывающие аневризматическое изменение стенки аорты: чаще всего это — атеросклероз. Около 80% всех осложненных аневризм аорты — аневризмы, вызванные атеросклеротическим процессом, который приводит к ослаблению стенки сосуда, и невозможности выдерживать нормальное кровеносное давление, а как следствие — к расширению её.
Реже аневризма аорты развивается при воспалительных заболеваниях, вызванных внешними агентами (сифилис, грибковая инфекция, туберкулез) или при аутоиммунных заболеваниях (неспецифический аортоартериит).
Симптомы аневризмы аорты
К сожалению, диагноз аневризмы аорты не всегда может быть установлен в «холодный период» (до развития осложнений), так как это заболевание обычно протекает бессимптомно. Чаще всего её обнаруживают случайно при выполнении флюорографии, ультразвуковых или томографических исследований, выполненных в связи с другими заболеваниями. Лечение аневризмы восходящего отдела аорты до развития осложнений гораздо безопаснее для пациента, поэтому в ранней диагностике аневризмы аорты важное значение придается плановой диспансеризации.
Жалобы обычно появляются, когда аневризма начинает расслаиваться или, увеличиваясь, сдавливает окружающие органы и ткани. Появляется боль или нарушение функций тех органов, которые располагаются в области аневризмы. Вначале это не носит яркого характера и, поэтому, не настораживает ни пациента, ни врача.
Диагностика аневризмы аорты
Методы лечения аневризмы аорты
Для каждого метода имеются свои показания, и каждому из них присущи свои преимущества и недостатки.
Преимущества хирургического метода заключаются в его универсальности, то есть возможности исправления всех нарушений, связанных с аневризмой аорты, вне зависимости от отдела и характера поражения. Например, при аневризме восходящего отдела аорты и поражении аортального клапана проводят протезирование аорты, аортального клапана в сочетании с коронарным шунтированием.
Показания к оперативному лечению
Для каждого отдела аорты существует пограничный предел поперечного размера аорты, после достижения которого риск разрыва аорты статистически достоверно увеличивается. Так, для восходящего и брюшного отдела аорты опасным в плане разрыва является поперечный диаметр аневризмы 5 см, для грудного отдела аорты — 6 см. Если диаметр аневризмы увеличивается более чем на 6 мм за 6 мес, то это тоже является показанием к операции. Угрожающими в плане разрыва и расслоения аорты являются также мешковидная форма аневризмы и расширения аорты меньше того диаметра, который является показанием для операции, но сопровождающиеся болями в месте расширения и нарушениями функций предлежащих органов. Расслоения и свершившиеся разрывы аневризм являются абсолютными показаниями к экстренной операции.
Виды открытых хирургических операций при аневризмах аорты:
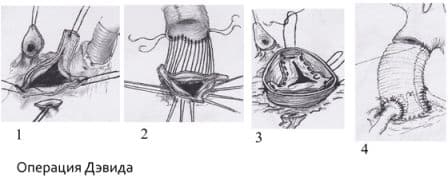
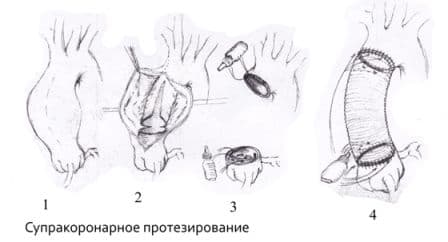
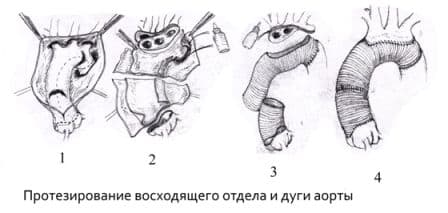
Операция Бенталла-Де-Боно (протезирование восходящего отдела аорты клапансодержащим кондуитом с механическим протезом аортального клапана);
Протезирование восходящего отдела аорты и её дуги (техника Борста, использование косого агрессивного анастомоза и другие методики);
Протезирование грудного отдела аорты;
Протезирование брюшного отдела аорты.
Эндоваскулярные вмешательства
Позволяют резко уменьшить объем операционной травмы, сократить сроки госпитализации и уменьшить неизбежные страдания пациента, связанные с хирургическими доступами. Одним из основных недостатков метода, является необходимость повторных вмешательств.
Виды эндоваскулярных операций при аневризме аорты:
Наиболее современным методом лечения аневризмы аорты является гибридный метод, позволяющий достичь оптимальных результатов лечения при наименьшей операционной травме.
Гибридные операции сочетают в себе преимущества открытых и эндоваскулярных вмешательств.
Аневризма дуги аорты
Аневризма дуги аорты – диффузное или локальное расширение просвета аорты на отрезке между ее восходящей и нисходящей частью, превышающее нормальный диаметр сосуда. Аневризма дуги аорты может проявляться одышкой, кашлем, дисфагией, осиплостью голоса, отечностью и цианозом лица, набуханием шейных вен, что связано с компрессией близлежащих органов. Диагностическая тактика при подозрении на аневризму дуги аорты включает проведение рентгенографии грудной клетки, ЭхоКГ и УЗДГ грудной аорты, аортографии, КТ и МРТ. Лечение заключается в резекции аневризмы дуги аорты в условиях ИК с установкой аллотранспланта или эндолюминальном протезировании аневризмы специальным эндопротезом.
МКБ-10
Общие сведения
В зависимости от уровня локализации различают аневризмы корня аорты и синусов Вальсальвы, восходящей аорты, дуги аорты, нисходящей аорты, брюшной аорты. Довольно часто в кардиологии и кардиохирургии встречаются сочетанные поражения смежных сегментов аорты. Так, аневризмы дуги аорты редко встречаются изолированно; в большинстве случаев они являются продолжением аневризматического расширения корня или восходящего отдела аорты.
По данным аутопсий, аневризмы грудной части аорты встречаются в 0,9-1,1 % случаев, в 3–7 раз чаще у мужчин. Из них на долю аневризмы дуги аорты приходится около 18,9% случаев. Летальность в течение 3-х лет после обнаружения аневризмы составляет 35%, а через 5 лет достигает 54-65%.
Причины
Причины и механизмы развития аневризм дуги аорты не отличаются от таковых при аневризмах прочих локализаций. К врожденным факторам риска относятся:
Среди приобретенных состояний ведущая роль принадлежит:
Ослаблению тонуса стенок аорты и формированию аневризматического мешка способствует стойкая артериальная гипертензия. Независимыми механизмами развития аневризмы дуги аорты считаются возраст старше 60 лет, мужской пол, наличие аневризмы у членов семьи.
Патогенез
В патогенезе аневризмы дуги аорты, кроме воспалительных и дегенеративных процессов, играют роль гемодинамические и механические факторы. Особенности гемодинамики в грудном отделе аорты заключаются в высокой скорости кровотока, крутизне пульсовой волны и ее форме. Кроме этого, в грудной аорте имеются наиболее функционально напряженные сегменты — корень, перешеек и диафрагма. Поэтому увеличение кровяного давления или механическая травма легко приводит к надрыву внутренней оболочки стенки аорты с образованием субинтимальной гематомы, а в последующем — аневризмы.
Для аневризм воспалительного происхождения характерны явления периаортита, утолщение наружной оболочки и интимального слоя аорты, продуктивное воспаление с разрушением эластического и мышечного каркаса стенки аорты.
Симптомы
Аневризма дуги аорты среднего и большого размера приводит к сдавлению соседних анатомических структур, что обусловливает особенности клинического течения патологии. Давление аневризматического мешка на окружающие ткани и растяжение нервных сплетений аорты сопровождается пульсацией в груди, болью за грудиной с иррадиацией в шею, плечо, спину. Как правило, боли имеют упорный, жгучий характер и не купируются приемом нитратов.
Сухой, мучительный кашель, одышка и стенотическое дыхание появляются при компрессии бронхов и трахеи. При сдавлении аневризмой дуги аорты возвратного нерва возникает парез гортани (дисфония и осиплость голоса); сдавливание пищевода сопровождается явлениями дисфагии. Развитие синдрома верхней полой вены характеризуется головными болями, отеком лица и верхней половины туловища, удушьем, цианозом, набуханием вен шеи, гиперемией склер. При сдавливании симпатических путей развивается синдром Горнера, выражающийся в сужении зрачков, частичном птозе век, ангидрозе и др.
Осложнения
В некоторых случаях аневризма дуги аорты распознается только в связи с ее разрывом. Данное осложнение может сопровождаться кровоизлиянием в средостение, гемотораксом, кровотечением в пищевод, кровохарканьем и легочным кровотечением. Массивное кровотечение сопровождается резкой болью, бледностью, потерей сознания, нитевидным пульсом и, как правило, быстро приводит к летальному исходу. Кроме разрыва, аневризма дуги аорты может осложняться тромбоэмболиями артерий большого круга кровообращения, в т. ч. мозговых, приводящих к развитию инсульта.
Диагностика
Диагностика аневризмы дуги аорты основана на клинических данных, результатах рентгенографии, аортографии, ультразвукового ангиосканирования, КТ и МРТ.
При внешнем осмотре может обращать внимание усиление пульсации дуги аорты в яремной вырезке, а также видимое на глаз выпячивание аневризматического мешка в области грудины. Важное значение имеет факт наличия в анамнезе заболевания сифилисом, травмы грудной клетки, неспецифического аортоартериита и др. Заподозрить аневризму дуги аорты в ряде случаев позволяет внешний вид больных с синдромом Марфана: высокий рост, худощавость, длинные руки, арахнодактилия, воронкообразная грудная клетка, кифосколиоз, повышенная слабость связочного аппарата суставов.
Лечение аневризмы дуги аорты
Консервативная выжидательная тактика может применяться при изолированных аневризмах небольших размеров, не вызывающих клинической симптоматики. В этом случае пациентам назначаются гипотензивные средства, адреноблокаторы, статины. При этом каждые полгода больным показано динамическое наблюдение, включающее осмотр кардиолога, проведение ЭхоКГ, КТ или МРТ. Хирургическому лечению подлежат аневризмы дуги аорты свыше 5 см в диаметре, протекающие с болевым или компрессионным синдромом, а также аневризмы, осложнившиеся расслоением, разрывом и тромбозом.
Прогноз
В случае отказа от лечения прогноз при аневризме дуги аорты неблагоприятный: около 60% больных погибают в течение 3—5 лет от разрыва аневризмы, ИБС, инсульта. Прогноз отягощается при размерах аневризмы более 6 см, сопутствующей артериальной гипертензии, посттравматическом генезе аневризмы дуги аорты.
Атеросклероз аорты (I70.0)
Версия: Справочник заболеваний MedElement
Общая информация
Краткое описание
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Этиология и патогенез
В основе обменных нарушений при атеросклероз лежит дислипопротеидемия с преобладанием ЛПОНП и ЛПНП, что ведет к нерегулируемому клеточному обмену холестерина (рецепторная теория атеросклероза Гольдштейна и Брауна), появлению так называемых «пенистых» клеток в интиме артерий, с которыми связано образование атеросклеротических бляшек.
Значение гормональных факторов в развитии атеросклероза несомненно. Так, сахарный диабет и гипотиреоз способствуют, а гипертиреоз и эстрогены препятствуют развитию атеросклероза. Имеется прямая связь между ожирением и атеросклерозом. Несомненна и роль гемодинамического фактора (артериальная гипертензия, повышение сосудистой проницаемости) в атерогенезе. Независимо от характера гипертонии при ней отмечается усиление атеросклеротического процесса. При гипертонии атеросклероз развивается даже в венах (в легочных венах — при гипертензии малого круга, в воротной вене—при портальной гипертензии).
Исключительная роль в этиологии атеросклероза отводится нервному фактору — стрессовым и конфликтным ситуациям, с которыми связано психо-эмоциональное перенапряжение, ведущее к нарушению нейроэндокринной регуляции жиробелкового обмена и вазомоторным расстройствам (нервно-метаболическая теория атеросклероза А. Л. Мясникова). Поэтому атеросклероз рассматривается как болезнь сапиентации.
Сосудистый фактор, т. е. состояние сосудистой стенки, в значительной мере определяет развитие атеросклероза. Имеют значение заболевания (инфекции, интоксикации, артериальная гипертония), ведущие к поражению стенки артерий (артериит, плазматическое пропитывание, тромбоз, склероз), что «облегчает» возникновение атеросклеротических изменений. Избирательное значение при этом имеют пристеночные и интрамуральные тромбы, на которых «строится» атеросклеротическая бляшка (тромбогенная теория Рокитанского — Дьюгеда).
Некоторые исследователи придают основное значение в развитии атеросклероза возрастным изменениям артериальной стенки и рассматривают атеросклероз как «проблему возраста», как «геронтологическую проблему» (Давыдовский И. В., 1966). Эта концепция не разделяется большинством патологов.
Роль наследственных факторов в атеросклерозе доказана (например, атеросклероз у молодых людей при семейной гиперлипопротеидемии, отсутствии апорецепторов). Имеются данные о роли этнических факторов в его развитии.
Таким образом, атеросклероз следует считать полиэтиологическим заболеванием, возникновение и развитие которого связано с влиянием экзогенных и эндогенных факторов.
Патогенез атеросклероза
Патогенез атеросклероза сложен. По современным представлениям в основе возникновения атеросклероза лежит взаимодействие многих патогенетических факторов, ведущее в конечном счете к образованию фиброзной бляшки (неосложненной и осложненной).
Различают три основные стадии формирования атеросклеротической бляшки (атерогенез):
Начальная стадия характеризуется появлением в интиме артерий пятен и полосок, содержащих липиды.
Образование липидных пятен и полосок
Липидные пятна представляют собой небольших размеров (до 1,0-1,5 мм) участки на поверхности аорты и крупных артерий, которые имеют желтоватый цвет. Липидные пятна состоят, главным образом, из пенистых клеток, содержащих большое количество липидов и Т-лимфоцитов. В меньшем количестве в них присутствуют также макрофаги и гладкомышечные клетки. Со временем липидные пятна увеличиваются в размерах, сливаются друг с другом и образуют так называемые липидные полоски, слегка возвышающиеся надо поверхностью эндотелия. Они также состоят из макрофагов, лимфоцитов, гладкомышечных и пенистых клеток, содержащих липиды. На этой стадии развития атеросклероза холестерин расположен преимущественно внутриклеточно и лишь небольшое его количество находится вне клеток.Липидные пятна и полоски образуются в результате отложения липидов в интиме артерий. Первым звеном этого процесса является повреждение эндотелия и возникновение эндотелиальной дисфункции, сопровождающееся повышением проницаемости этого барьера.
Причинами первоначального повреждения эндотелия могут служить несколько факторов:
В результате повреждения эндотелия формируется эндотелиальная дисфункция, проявляющаяся снижением продукции вазодилатирующих факторов (простациклин, окись азота и др.) и увеличением образования вазоконстрикторных веществ (эндотелинов, АII, тромбоксана А2 и др.), еще больше повреждающих эндотелий и повышающих его проницаемость. Модифицированные ЛПНП и липопротеин (а) и некоторые клеточные элементы крови (моноциты, лимфоциты) проникают в интиму артерий и подвергаются окислению или гликозилированию (модификации), что способствует еще большему повреждению эндотелия и облегчает миграцию из кровотока в интиму артерий этих клеточных элементов.
Образование фиброзных бляшек
По мере прогрессирования патологического процесса в участках отложения липидов разрастается молодая соединительная ткань, что ведет к образованию фиброзных бляшек, в центре которых формируется так называемое липидное ядро.
Одновременно происходит васкуляризация очага атеросклеротического поражения. Вновь образующиеся сосуды отличаются повышенной проницаемостью и склонностью к образованию микротромбов и разрывам сосудистой стенки. По мере созревания соединительной ткани количество клеточных элементов уменьшается, а коллагеновые волокна утолщаются, формируя соединительнотканный каркас атеросклеротической бляшки, который отделяет липидное ядро от просвета сосуда («покрышка»). Формируется типичная фиброзная бляшка, выступающая в просвет сосуда и нарушающая кровоток в нем.
Клиническое и прогностическое значение сформировавшейся атеросклеротической бляшки во многом зависит именно от структуры ее фиброзной покрышки и размеров липидного ядра. В некоторых случаях (в том числе на относительно ранних стадиях формирования бляшки) ее липидное ядро хорошо выражено, а соединительнотканная капсула сравнительно тонкая и может легко повреждаться под действием высокого артериального давления, ускорения кровотока в артерии и других факторов. Такие мягкие и эластичные бляшки иногда называют «желтыми бляшками». Они, как правило, мало суживают просвет сосуда, но ассоциируются с высоким риском возникновения повреждений и разрывов фиброзной капсулы, то есть с формированием так называемой «осложненной» атеросклеротической бляшки.
В других случаях (обычно на более поздних стадиях) фиброзная покрышка хорошо выражена, плотная и меньше подвержена повреждению и разрывам. Такие бляшки называют «белыми». Они нередко значительно выступают в просвет артерии и вызывают гемодинамически значимое ее сужение, которое в некоторых случаях может осложняться возникновением пристеночного тромба.
Первые две стадии атерогенеза завершаются образованием неосложненной атеросклеротической бляшки. Прогрессирование атероматозного процесса приводит к формированию «осложненной» атеросклеротической бляшки, вследствие чего образуется пристеночный тромб, который может приводить к внезапному и резкому ограничению кровотока в артерии.
Формирование «осложненной» бляшки
Прогрессирование атероматозного процесса приводит к формированию «осложненной» атеросклеротической бляшки. Эта стадия атероматоза характеризуется значительным увеличением липидного ядра (до 30% и более от общего объема бляшки), возникновением кровоизлияний в бляшку, истончением ее фиброзной капсулы и разрушением покрышки с образованием трещин, разрывов и атероматозных язв. Выпадающий при этом в просвет сосудов детрит может стать источником эмболии, а сама атероматозная язва служить основой для образования тромбов. Завершающей стадией атеросклероза является атерокальциноз, отложение солей кальция в атероматозных массы, межуточное вещество и фиброзную ткань.Главным следствием формирования «осложненной» атеросклеротической бляшки является образование пристеночного тромба, который внезапно и резко ограничивает кровоток в артерии. В большинстве случаев именно в этот период возникают клинические проявления обострения заболевания, соответствующие локализации атеросклеротической бляшки (нестабильная стенокардия, инфаркт миокарда, ишемический инсульт и т.п.).
Факторы и группы риска
Факторы риска развития атеросклероза
Клиническая картина
Клинические критерии диагностики
Cимптомы, течение
Атеросклероз грудной аорты
При атеросклерозе грудной аорты у больного может наблюдаться аорталгия — давящая или жгучая боль за грудиной, иррадирующая в обе руки, шею, спину, верхнюю часть живота. При физическом и эмоциональном напряжении боль усиливается. Аорталгия требует дифференциальной диагностики со стенокардией напряжения. В отличие от стенокардиии, аорталгия не имеет четкого приступообразного характера (боль обычно постоянная), может продолжаться часами, сутками, периодически то усиливаясь, то ослабевая, нередко сочетается с ощущением онемения или «ползания мурашек» по рукам.
Аорталгия обусловлена раздражением нервных окончаний в стенке измененной атеросклеротическим процессом аорты или раздражением парааортальных нервных сплетений при перерастяжении стенки аорты.
Следует помнить, что боль при атеросклерозе грудной аорты может также локализоваться в спине (в межлопаточной области), а нередко — в периферических отделах грудной клетки (аналогично боли при межреберной невралгии), что обусловлено сужением устьев межреберных артерий за счет атеросклеротического процесса.
При значительном расширении грудной аорты могут появиться затруднения глотания вследствие сдавления пищевода, охриплость голоса (сдавление возвратного нерва), анизокория.
При поражении дуги аорты могут быть жалобы на головокружение, обмороки, при резком повороте головы возможны эпилептиформные судороги, преходящие парезы.
В поздних стадиях атеросклероза грудной аорты, при выраженном ее уплотнении и расширении можно обнаружить следующие симптомы:
• увеличение ширины сосудистого пучка, определяемое во втором межреберье при перкуссии (в норме ширина сосудистого пучка 4—6 см);
• расширение зоны перкуторного притупления на уровне второго межреберья справа от грудины на 1—3 см (симптом Потэна);
• наличие ретростернальной пульсации (видна на глаз или определяется пальпаторно) и значительно реже — пульсации во втором межреберье справа от грудины;
• изменение тембра II тона над аортой (во II межреберье справа) — II тон приобретает металлический оттенок (за счет обызвествления клапана аорты) и воспринимается укороченным по длительности; иногда выслушивается акцент II тона на аорте (чаще при сопутствующей артериальной гипертензии, но иногда и без нее);
• самостоятельный систолический шум над аортой, обусловленный появлением в аорте пристеночных вихревых движений крови в связи с ригидностью и недостаточным расширением аорты во время систолы, а также в связи с неровностями внутренней поверхности аорты и ее расширением;
• положительный симптом Сиротинина—Куковерова — усиление систолического шума и одновременно II тона над аортой при поднятии рук кверху и отклонении головы кзади. Появление симптома обусловлено тем, что при таком положении головы и рук ключицы сдавливают подключичные артерии, в начальной части аорты повышается артериальное давление, вследствие чего усиливается вихревое движение крови, появляется акцент II тона, и усиливается шум над аортой;
• повышение систолического и пульсового артериального давления;
• асимметрия пульса и артериального давления на руках (в связи с поражением дуги аорты в месте отхождения плечеголовного ствола может снизиться наполнение левой подключичной и плечевой артерий). При рентгенографическом и ультразвуковом исследовании выявляются расширение и уплотнение дуги аорты.
Атеросклероз брюшной аорты
Атеросклероз брюшной аорты — наиболее частая и наиболее рано возникающая локализация атеросклероза. При атеросклерозе брюшной аорты суживаются устья отходящих от нее артериальных ветвей, и нарушаются моторная и секреторная функции пищеварительного тракта. При пальпации органов брюшной полости можно ощутить пульсацию уплотненной и расширенной аорты. Рентгенографическое и ультразвуковое исследования также выявляют уплотнение и расширение брюшной аорты, ее обызвествление.
При атеросклерозе бифуркации аорты может сформироваться синдром Лериша (хроническая обструкция бифуркации аорты) со следующей симптоматикой:
• перемежающаяся хромота — (больной должен периодически останавливаться во время ходьбы в связи с появлением болей в икроножных мышцах, что обусловлено ишемией нижних конечностей);
• похолодание, онемение, бледность ног, выпадение волос и нарушение роста ногтей на ногах;
Атеросклероз грудной и брюшной аорты может привести к формированию аневризмы этих отделов.
Диагностика
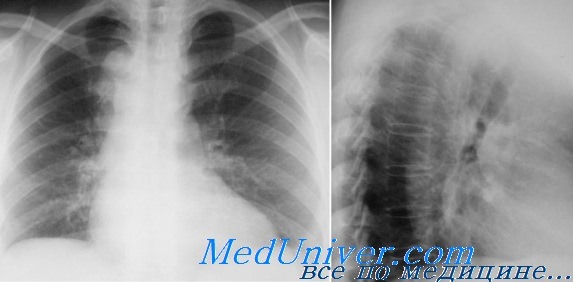
Рентгенография аорты позволяет диагностировать ее расширение, удлинение, отложения кальция в ее стенке, а также аневризматические выпячивания аорты.
При расширении аорты выявляется увеличение поперечника ее тени, усиление выбухания дуг аорты в легочные поля. В левой передней косой проекции тень аорты становится развернутой, размеры аортального окна увеличиваются.
При удлинении аорта выступает вправо и вверх и принимает участие в образовании правого верхнего контура сосудистой тени, значительно заходя на тень верхней полой вены.
При кальцинозе аорты в проекции ее тени можно обнаружить отложение кальция.
Селективное контрастирование грудной и брюшной аорты (аортография) позволяет уточнить локализацию и размеры аневризмы аорты, а также сужение крупных магистральных артерий. Основной ангиографический признак расслаивающей аневризмы — двойной контур аорты.
Атеросклеротические изменения аорты при ультразвуковом исследовании проявляются в утолщении, уплотнении и кальцинозе стенок, неровностях внутреннего контура сосуда, удлинении и нарушении прямолинейности хода артерий, наличии атеросклеротических бляшек.
Диагноз аневризмы аорты ставят при локальном (ограниченном) выбухании стенки аорты или при диффузном увеличении диаметра грудной или брюшной аорты в 2 раза по сравнению с нормой. В области расширения, как правило, заметно снижается скорость кровотока; он становится неупорядоченным и даже разнонаправленным. Сходные изменения обнаруживают при аневризме крупных ветвей аорты.
Восходящая и нисходящая части грудной аорты визуализируются обычно из супрастернального доступа. В норме диаметр грудной аорты, измеренный в М-режиме в начале систолы желудочков, колеблется от 2,4 см до 3,4 см. Брюшная аорта и ее крупные ветви чаще визуализируются из переднебрюшного доступа. Так можно получать изображение чревного ствола и его крупных ветвей — печеночной и селезеночной артерий, верхней брыжеечной артерии, почечных артерий. Диаметр брюшной аорты на уровне диафрагмы составляет около 2 см.
Для получения информации о характере кровотока по внутренней и наружной сонным артериям, вертебральным и другим брахиоцефальным артериям используют различные позиции ультразвукового датчика.
При исследовании брахиоцефальных артерий в обязательном порядке используют так называемые компрессионные пробы — сдавление общей сонной и ветвей наружной сонной артерии, которое приводит к неодинаковым изменениям характера и скорости кровотока в норме и при патологии (например, при сужении просвета сосудов).
Диагноз атеросклероза считают достоверным при обнаружении утолщения стенки артерии или/и наличии фиброзной бляшки.
В норме толщина слоя интима-медиа (ТИМ) не превышает 1,0 мм. ТИМ от 1,0 до 1,3 мм расценивают как утолщение стенки артерии, а значения этого показателя, превышающие 1,3 мм, — как ультразвуковой признак атеросклеротической бляшки.
Рентгеновская компьютерная томография и магнитно-резонансная томография аорты позволяют отчетливо выявить морфологические изменения аорты и ее крупных ветвей, в том числе аневризму аорты.
Путем внутривенного введения парамагнитных контрастных веществ можно также оценить состояние мелких сосудов, вплоть до дистальных отделов пальцевых артерий.
Имеются публикации о достоверных результатах применения МРТ в области вне- или внутричерепного каротидного русла, грудной и абдоминальной аорты, артерий рук и почек.
Селективная ангиография является наиболее информативным методом при распознавании атеросклеротического поражения аорты и ее ветвей. Проводится преимущественно в при решении вопроса о показаниях и объеме оперативного вмешательства.
При необходимоти могут быть использованы такие более редкие методики, как ангиоскопия, цифровая субтракционная ангиография и оптическая когерентная томография.
Лабораторная диагностика
ХС-ЛПВП определяют прямым энзиматическим методом после осаждения других фракций, норма 0.9-1.9 ммоль/л; уровень менее 0.9 – высокий риск ИБС, уровень более 1.6 – благоприятный фактор защиты от ИБС.
ХС-ЛПОНП рассчитывают как ТГх0.46 (только в случае, если ТГ не выше 4.5).
ХС-ЛПНП можно определять прямым количественным методом. С целью экономии реагентов иногда применяют расчет по следующей формуле: ХС общ. – (ХС ЛПВП+ХС ЛПОНП) – при этом результаты теста считаются ориентировочными. В норме ХС-ЛПНП для взрослых не должен превышать 3.34 ммоль/л, для детей – не более 2.85.
АпоВ100 – норма 56-182 мг/дл для женщин и 63-188 для мужчин; превышение пограничного уровня требует обязательного лечения диетой и препаратами, блокирующими синтез липидов в связи с резко возрастающим риском развития ИБС, так как АпоВ100 количественно соответствует уровню ЛПНП и ЛПОНП.
ЛП(а) – надежный показатель для выявления наследственных форм ИБС. В норме его содержание 0-30 мг/дл, не меняется под действием статинов, повышение при диабете и нефротическом синдроме не доказано. Применяется для ранней диагностике семейной ИБС у молодых лиц. Не рекомендуется применять для массовых обследований бессимптомных пациентов.
Гомоцистеин (ГЦ) – независимый фактор риска поражения сосудов. Повышение его уровня резко увеличивает риск развития ИБС и ИБМ во всех группах, даже при нормальном уровне ХС. Является естественным продуктом метаболизма метионина, в норме в крови не накапливается в связи с быстрым разрушением в клетках при участии фолиевой кислоты, витамина В12 и В6. При замедлении его распада в клетках задерживается в крови и окисляется с образованием свободных радикалов, повреждающих эндотелий и окисляющих ЛПНП. ГЦ также подавляет синтез оксида азота и простациклина в эндотелии артерий. В норме уровень ГЦ 5-12 мкмоль/л, умеренное повышение 15-30 мкмоль/л, тяжелое – 30-100 мкмоль/л. Повышение свыше 22 мкмоль/л считается высоким фактором тромбоза глубоких вен, уровень ГЦ более 13 утраивает степень риска сердечного приступа у мужчин, резко ускоряет повреждение сосудов при диабете. У беременных повышенный уровень ГЦ приводит к ранним выкидышам и отслойке плаценты, рождению детей с дефектами развития.
Причиной гипергомоцистенинемии являются: врожденный дефект обмена гомоцистеина, дефицит фолата, витамина В12, В6 (неправильное питание, болезни желудка).
Внелабораторные ошибки при исследовании липидов.
Факторы, влияющие на уровень липидов в крови.
Лабораторный контроль при лечении статинами.
При лечение статинами требуется индивидуальный подбор эффективной дозы и вида препарата и своевременное выявление побочных эффектов с использованием лабораторных исследований.
Холестерол общий – 3.1-5.2 ммоль/л в норме, при лечении – менее 4.2 ммоль/л ЛПНП (прямой количественный метод) – может использоваться как самостоятельный, более объективный, чем общий холестерол, показатель. Составляет в норме 1.56-3.4 ммоль/л, при лечении должен снизиться до 2.2-2.5 ммоль/л. Первичный эффект проявляется уже через 4-5 дней, максимальный стабильный эффект – через 1-3 месяца от начала приема препарата. Наиболее выраженный эффект дает розувастатин (крестор).