ударился головой головокружение что делать
Ушиб головного мозга
Какие существуют виды ушибов?
При сильном ушибе можно повредить оболочку мозга, а также кости черепа, мягких тканей головы и лица. В основном от подобных травм страдают участники ДТП, а это водители и пассажиры, пешеходы, которых удалось сбить. Ко второму можно отнести случайные падения и удары головой о твердый предмет. А производственные и спортивные травмы находятся в статистике редкости, но тоже бывают.
Диагностика и лечение ушибов головного мозга.
Во-первых, при незначительной травме головы пациенты могут потерять даже сознание на пару часов. А после того, как человек очнется, появляются такие симптомы как рвота, боли в голове, головокружение, потеря координации. При проведении МРТ можно заметить перелом кости черепа и примесь крови в спинномозговой жидкости.
Во-вторых, при травме средней тяжести точно также присутствует сопровождение потери сознания, но уже на часы. Возможно могут появиться потери памяти, пациент забывает последние события, которые произошли. Возникает постоянная боль в голове и рвота. А также есть вероятность появления нарушений давления и пульса, боли во всем теле, потеря зрения, судороги, плохая речь.
В-третьих, крайне серьезная травма головного мозга может привести к такому сильному обмороку, как потеря сознания на несколько недель. И могут появиться очень грубые нарушения всех систем организма, а это: дыхание, давление, пульс, и многое другое. Нарушаются системы мышц, не возможность глотать пищу и пить, постоянные судороги, и слабость в конечностях. Это состояние обычно возникает в результате некоторого перелома и кровотечения.
Какие могут быть появиться осложнения?

Даже совсем слабая травма может повлиять на когнитивные способности — жертва чувствует замешательство и заметное уменьшение умственной способности. В более сложных ситуациях можно диагностировать амнезию, а также потеря зрения, проблемы со слухом, проговаривании некоторых слов и употреблении пищи.
Пострадавшие серьезно обеспокоены ухудшением и потерей некоторых систем всего организма, некоторой потерей трудоспособности, поэтому страдают апатией, раздражительностью, депрессией.
Что такое сотрясение головного мозга у детей? Причины возникновения, диагностику и методы лечения разберем в статье доктора Артеменко К. А., врача УЗИ со стажем в 26 лет.
Определение болезни. Причины заболевания
Сотрясение головного мозга (СГМ) — основная клиническая форма лёгкой черепно-мозговой травмы (ЧМТ), в частности, диффузного повреждения паренхимы мозга. Она занимает первое место среди всех травм детского возраста, требующих лечения в стационарных условиях.
По данным эпидемиологических исследований, ЧМТ у детей и подростков во многих странах достигает 200 случаев на 100 тысяч человек. Причём ЧМТ чаще встречается у лиц мужского пола (до 70 % всех случаев). [7]
Выделяют две возрастные группы с большим риском получения черепно-мозговой травмы:
У детей с первого года жизни начинается высокая двигательная активность, появляется стремление всё узнать, попробовать, добраться до различных мест. Это проходит на фоне несовершенства моторных навыков и координации движений, сниженного чувства опасности и переоценки физических возможностей, что и приводит к появлению травмы.
Основными причинами возникновения сотрясения мозга в детском возрасте являются:
Симптомы сотрясения головного мозга у детей
Сотрясение мозга у детей и взрослых протекает по-разному.
К основным признакам, свидетельствующим о СГМ во взрослом возрасте, относятся:
Симптомы СГМ у детей с момента травмы появляются не сразу. [9] В момент травмирования отмечается бледность кожных покровов (прежде всего лица) и тахикардия. В динамике возникает головная боль, вялость и сонливость, рвота, беспокойство, капризность, расстройства сна, срыгивания во время кормления.
У детей дошкольного возраста, в отличие от взрослых и детей старше семи лет, посттравматическое состояние протекает без утраты сознания, отмечается лабильный пульс, горизонтальный нистагм, снижение корнеальных рефлексов (при лёгком прикосновении к роговице глаза веки не смыкаются), изменение мышечного тонуса (чаще гипотония), повышение или понижение сухожильных рефлексов, повышение температуры до 37,1-38,0°C.
Состояние ребёнка обычно улучшается на 2-3 день после СМГ, тогда как у взрослых симптомы регрессируют на 5-9 сутки с момента травмы. [9]
Патогенез сотрясения головного мозга у детей
Механизм СГМ у детей обусловлен ударным ускорением и инерциальной травмой. [1]
Ускорение, придаваемое мозгу в момент ЧМТ, служит основным составляющим патогенеза его сотрясения как при опосредованном (инерциальном травмировании), так и при прямом (ударном) воздействии механической энергии на голову.
Согласно современным представлениям, при любой закрытой черепно-мозговой травме в её патогенез вовлекаются все отделы головного мозга, что приводит к нарушению связей между нейронами.
Считается, что в основе клинического проявления СМГ лежит асинапсия — временное нарушение связей клеток мозга (преимущественно функциональное). [8] Исследования ряда авторов подтвердили, что морфологическим субстратом СМГ является нарушение синаптического аппарата. В более тяжёлых случаях к ним присоединяются нарушения ультраструктуры осевых цилиндров нейронов — аксонов. [8] [9]
В основе формирования клинических синдромов СГМ лежат нарушения в срединностволовых структурах мозга и ретикулярной формации, а также расстройства корково-подкорковых взаимоотношений. [1] [11] Вовлечение в патологический процесс стволовых образований приводит к страданию как специфических, так и неспецифических систем мозга, проявляющихся в виде различных вегетативных и нейропсихических нарушений.
Классификация и стадии развития сотрясения головного мозга у детей
По степени тяжести СМГ бывает:
Ряд авторов отмечает, что у детей раннего периода жизни и дошкольного возраста потеря сознания может отсутствовать. [1]
Детская шкала комы (для детей, младше четырёх лет) позволяет оценить степень угнетения сознания:
У пострадавших с лёгкой ЧМТ после травмы сознание ясное (15 баллов) либо отмечается депрессия сознания до степени умеренного оглушения (13-14 баллов). Сотрясения могут проявляться кратковременным угнетением сознания (от 1-2 секунд до нескольких минут), причём чаще в момент оглушения (сопора).
В клиническом течении ЧМТ принято выделять три периода:
Течение и проявления ЧМТ во всех её периодах во многом зависят от фона, на котором произошла травма.
Осложнения сотрясения головного мозга у детей
Несмотря на то, что сотрясение у детей не приводит к структурным изменениям в мозге, последствия могут быть весьма тяжёлыми. Так, при отсутствии своевременной диагностики и лечения могут развиться такие осложнения, как отёк головного мозга, внутричерепная гематома, эпилептические приступы. [6] [10]
Наиболее частыми последствиями СГМ у детей являются:
Диагностика сотрясения головного мозга у детей
В диагностике СГМ необходимо учитывать характер получения травмы и опрос свидетелей происшедшего. В ряде случаев о сотрясении могут свидетельствовать следы травмы на голове и психологическое состояние ребёнка.
Поскольку признаки сотрясения мозга у ребёнка не очень отчётливые, важным значением в диагностики обладает изменение симптомов в динамике. Их исчезновение через 3-7 суток — веский повод для подозрения именно на СМГ.
Отличие СГМ от ушиба и других форм травматической патологии:
Для определения степени тяжести ЧМТ оценивается:
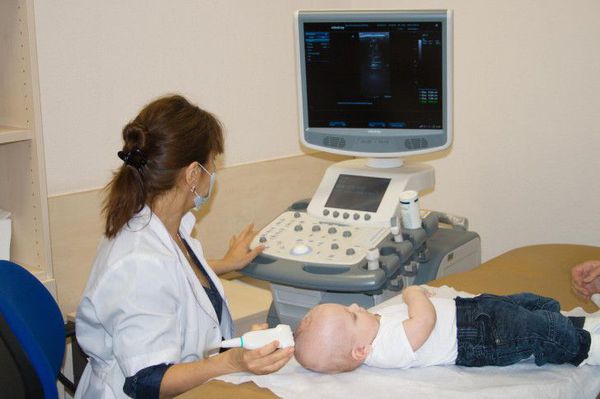
Объективизации сотрясения головного мозга в острой фазе ЧМТ могут косвенно способствовать электроэнцефалография и офтальмоскопия. Широкое распространение в диагностике ЧМТ у детей получила нейросонография (УЗИ головного мозга).
УЗИ головного мозга проводится детям с первого дня жизни и до периода закрытия большого родничка, являющегося акустическим окном, через которое можно визуализировать состояние всех структур головного мозга. При проведении исследования оценивается ликворная система (боковые желудочки, сосудистые сплетения, III и IV желудочек, затылочная цистерна), талямусы, мозжечок, паренхима мозга, мозговой кровоток, наличие свободной жидкости между паренхимой мозга и черепной коробкой, а также кости черепа.
Данное исследование, позволяет исключить изменения со стороны мозга после перенесённой травмы — отёк паренхимы, смещение срединных структур, переломы костей черепа, очаги контузии мозга и внутричерепные кровоизлияния. [5] [13]
УЗИ-признаки травмы головного мозга, исключающих СГМ:
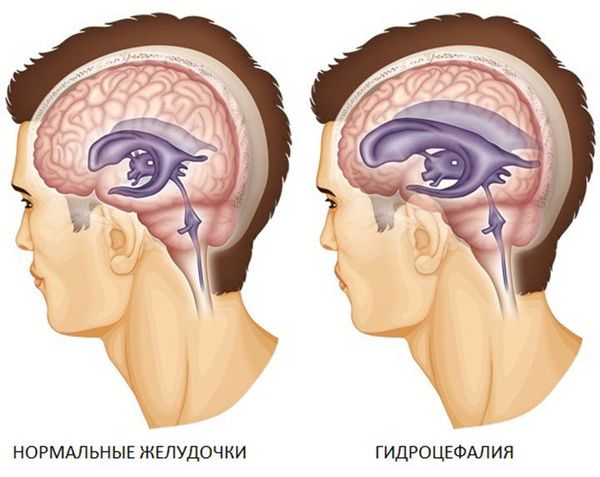
Нейросонография позволяет также выявить и не часто встречающиеся варианты расположения гематом — задняя черепная яма, полюс лобной доли со смещением эхоструктур головного мозга и «плюс ткань» эффектом, наличием свободной жидкости по передней поверхности паренхимы мозга. В случае расположения гематомы в задней ямке черепа отмечаются признаки появления гидроцефалии — расширение боковых желудочков головного мозга и III желудочка мозга. [5]
Лечение сотрясения головного мозга у детей
Все пациенты с ЧМТ, даже с лёгкой степенью, подлежат госпитализации в стационарные условия для уточнения первичного диагноза.
В современной литературе, посвященной СГМ, ряд авторов [1] [2] [6] рекомендует устанавливать пострадавшим постельный режим на 1-3 суток. С учётом особенностей клинического течения этот период можно увеличить на 2-5 суток. После этого при отсутствии осложнений выписка возможна на 10-14 день. При этом должна быть обеспечена возможность периодического врачебного контроля и повторной госпитализации при возникновении опосредованных осложнений.
Медикаментозное лечение при сотрясении мозга не должно быть агрессивным. [1] Оно направлено на оптимизацию функционального состояния головного мозга и снятие симптоматики. Спектр назначаемых лекарств при поступлении в стационар включает в себя анальгетики, седативные средства и снотворные препараты (преимущественно в таблетированной форме).
Проводится метаболическая терапия для улучшения мозгового кровообращения. Предпочтительно сочетание вазотропных и ноотропных препаратов. [2]
Для предупреждения возможных осложнений при благополучном завершении СГМ требуется амбулаторное наблюдение у невролога на протяжении года по месту жительства.
Прогноз. Профилактика
Сотрясение мозга является, как правило, обратимой клинической формой ЧМТ. Поэтому в 80-97% случаев [6] СГМ завершается выздоровлением ребёнка с полным восстановлением всех функций организма, но при условии соблюдения режима в остром периоде и отсутствии отягощающих травму обстоятельств.
У некоторых детей после острого периода сотрясения наблюдаются проявления посткоммоционного синдрома:
В динамике спустя 3-12 месяца после перенесённого ЧМТ эти симптомы исчезают или существенно снижаются.
Профилактика сотрясения мозга предполагает:
Посттравматическое головокружение
Головокружение занимает третье место по частоте встречаемости среди жалоб у больных с черепно-мозговой и хлыстовой травмой шейного отдела позвоночника в анамнезе после головной боли и боли в шее. В основе посттравматического головокружения могут лежать психогенные или неврогенные (как правило, органического характера) причины. Условно все формы посттравматического головокружения разделяют на центральные и периферические (вестибулярные).
Центральное посттравматическое головокружение
К основным клиническим формам центрального посттравматического головокружения относятся:
Головокружение при сотрясении/ушибе головного мозга
Экспериментальные и клинические исследования доказали, что при черепно-мозговой травме (ЧМТ) возникают патологические изменения в различных участках головного мозга, которые сохраняются в течение многих месяцев после травмы, что является причиной длительных посттравматических расстройств и приводит к частичной или полной утрате трудоспособности.
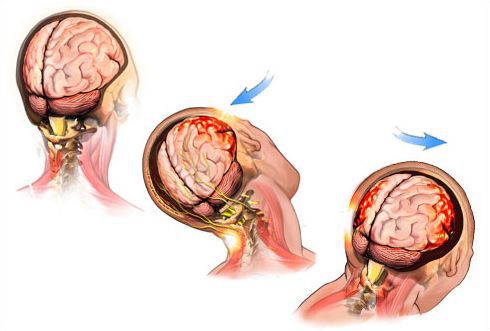
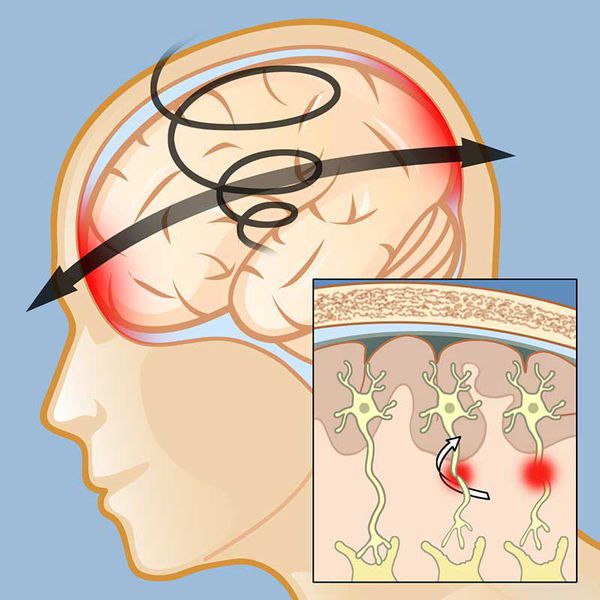
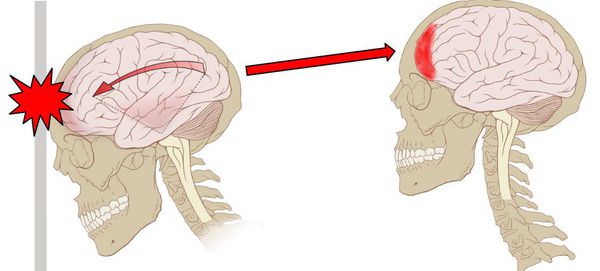
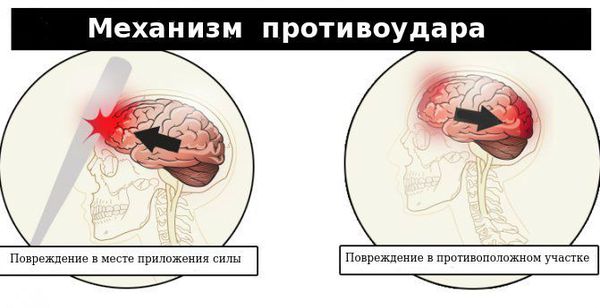
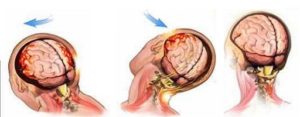
Первичное (механическое) повреждение при ЧМТ бывает локальным и диффузным. Локальное повреждение вызывает ушиб (контузию) мозга – очаг травматического размозжения мозговой ткани, который обычно возникает в месте удара (зоне непосредственного приложения внешней механический силы) или противоудара (у противоположной стенки черепа, к которой смещается мозг во время удара). Образование контузионного очага может сопровождаться переломом костей черепа и разрывом поверхностных сосудов с развитием подоболочечного кровоизлияния.
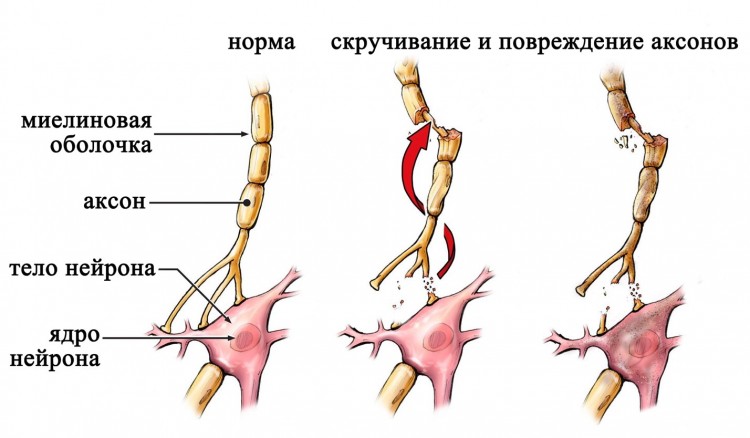
При любой ЧМТ возникает диффузное аксональное повреждение вследствие разрыва аксонов при движении мозга из-за линейного или вращательного ускорения, которое вызывает смещение больших полушарий относительно жестко фиксированного ствола и преходящее повышение внутричерепного давления.
В результате происходит натяжение и скручивание длинных аксонов в глубине белого вещества полушарий, мозолистом теле и стволе, вызывающее диффузное аксональное повреждение.
В настоящее время традиционная терапия ЧМТ включает ноотропные, нейропротекторные, вазоактивные, антихолинэстеразные препараты, антиоксиданты, анксиолитики и витамины группы В. Кроме того, в комплексном лечении используется бетагистин по 24 мг 2 раза в день (минимум 1 месяц), нейромидин по 20 мг 3 раза в день 2 месяца (при отсутствии судорожного синдрома).
Посттравматическое психогенное (стресс-индуцированное) головокружение
Посттравматическое периферическое вестибулярное головокружение
Выделяют следующие формы посттравматического периферического вестибулярного головокружения:
Посттравматическое доброкачественное позиционное головокружение
Патогенез и лечение заболевания те же, что и при идиопатическом доброкачественном пароксизмальном позиционном головокружении.
Посттравматическая вестибулопатия
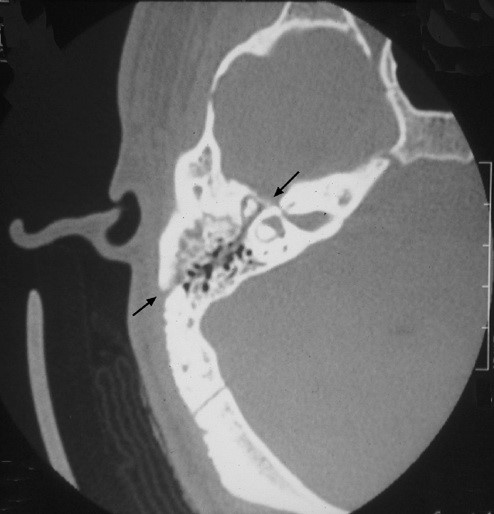
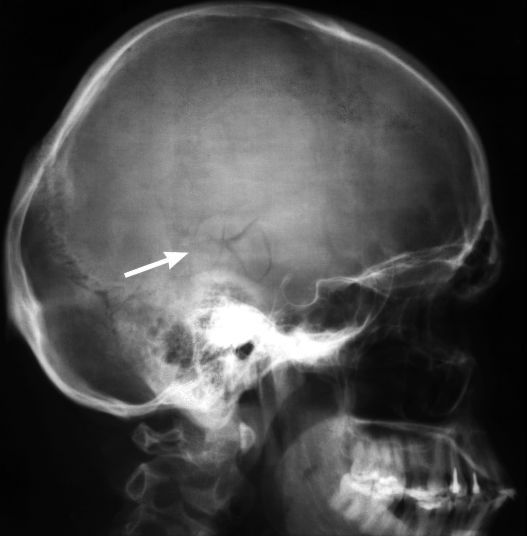
В отдельных случаях травмы головного мозга возможно развитие одностороннего кровоизлияния в лабиринт или перелома пирамиды височной кости с повреждением преддверно-улиткового нерва или лабиринта. Кроме того, необходимо помнить, что при ЧМТ механическая энергия передается к лабиринту не только непосредственно через костную ткань, но и опосредованно через структуры головного мозга, главным образом за счет гидродинамической волны, образующейся при боковом ударе по черепу. У таких пациентов в посттравматическом периоде наблюдается сильное головокружение, нистагм, нарушение координации движений. Диагноз устанавливают на основании жалоб, анамнеза, характерных объективных симптомов. Особое внимание обращают на состояние наружного слухового прохода и барабанной перепонки (наличие или отсутствие кровотечения из наружного слухового прохода, разрывов барабанной перепонки).
У больных, подвергшихся ЧМТ с переломом височной кости, обычно имеется выраженная общемозговая неврологическая симптоматика, которая маскирует слуховые или вестибулярные расстройства.
Продольный перелом височной кости у пациента
с посттравматическим вестибулопатическим синдромом (компьютерная томография)
Декомпрессионное головокружение
Декомпрессионная болезнь встречается у рабочих различных профессий, труд которых связан с пребыванием в условиях повышенного атмосферного давления. К ним относятся водолазы, рабочие, занятые в строительстве мостовых опор, туннелей метрополитена, проходке обводненных шахтных стволов и других сооружений в водонасыщенных грунтах или под водой. Кроме того, данная патология часто встречается у дайверов.
Декомпрессионное головокружение часто встречается у начинающих дайверов, которые допускают ошибки в расчёте времени всплытия.
Основной опасностью при глубоководных погружениях или выполнении работ на глубине является нарушение режима декомпрессии (периода выравнивания атмосферного давления) при всплытии. В том случае, если переход от нормального атмосферного давления к повышенному и обратно совершается быстрее уставленного для этого времени, могут развиться различные патологические проявления, в том числе декомпрессионная (кессонная) болезнь.
Заболевание возникает вследствие перехода газов крови и тканей организма из растворенного состояния в свободное. Образующиеся при этом газовые пузырьки нарушают нормальное кровообращение, раздражают нервные окончания, деформируют и повреждают ткани организма. Одной из форм декомпрессионной болезни средней тяжести является декомпрессионное головокружение или меньероподобный синдром. Он возникает в результате образования пузырьков газа в лабиринте внутреннего уха. Клиническая картина чаще всего развивается после выхода водолаза на поверхность (при этом возможен небольшой скрытый период). Внезапно появляется резкая слабость, тяжесть и боль в голове. Эти симптомы усиливаются и сочетаются с резким системным головокружением, рвотой, шумом и звоном в ушах, снижением слуха. У пострадавших появляется сильная бледность, потоотделение, слабость. Головокружение беспокоит даже в положении лежа. Больные жалуются, что все предметы вращаются перед глазами; небольшой поворот головы значительно усиливает болезненные явления. При осмотре определяются спонтанный нистагм, уменьшение частоты сердечных сокращений; возможна потеря сознания.
Единственным надежным методом лечения декомпрессионного головокружения является лечебная рекомпрессия в специальной барокамере, которая предусматривает повторное помещение пострадавшего в условия повышенного давления. Чем раньше будет начата рекомпрессия, тем лучше прогноз восстановления функций. До начала лечебной рекомпрессии показана непрерывная ингаляция кислорода. По требованию назначаются анальгетики, препараты для нормализации артериального давления.
Ушиб головы причины, симптомы, методы лечения и профилактики
Главное отличие ушиба голова от других разновидностей черепно-мозговых травм — кожные покровы остаются целыми. Разделяется на ушибы мягких тканей и ушиб головного мозга. Вероятность возникновения того или иного вида зависит от интенсивности провоцирующего фактора. Чем больше сила, с которой контактирует голова, тем тяжелее травма. Ушиб головного мозга часто характеризуется кровоизлиянием в ткань данного органа, что негативно сказывается на состоянии организма. Вместе с ушибом возможен перелом костных тканей черепа.
Симптомы
Клиническая картина разделяется на 3 вида:
Общемозговая симптоматика возникает при ушибе любой разновидности:
Менингеальная симптоматика свидетельствует об ушибе головного мозга, подразумевает интенсивные боли, напряжённость мышечных тканей в области затылка и спины, рвота, которая не сопровождается облегчением.
Симптомы ушиба головного мозга
Ушиб классифицируется на степени, в зависимости от тяжести поражения. Лёгкое характеризуется следующими симптомами:
Ушиб средней тяжести сопровождается следующими нарушениями:
Тяжелая степень несёт смертельную угрозу, сопровождается следующими симптомами:
Симптомы ушиба мягких тканей головы
Травмирование мягких тканей без повреждения головного мозга не представляет большой опасности. Это распространённая травма. Основной симптом — наличие припухлости на голове после удара. При её прощупывании появляются болезненные ощущения. Ушиб мягких тканей тяжёлой степени сопровождается покраснением кожных покровов, помутнением сознания, кровотечением из носовой полости, рвотой, постоянной усталостью, повышенной местной температурой.
Что такое ушиб головного мозга (контузия)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Ярикова А. В., нейрохирурга со стажем в 9 лет.
Определение болезни. Причины заболевания
Ушиб головного мозга — это вид черепно-мозговой травмы (ЧМТ), при которой страдают клетки головного мозга (нейроны). К ушибу головного мозга всегда приводит внешнее механическое воздействие (удар, резкий рывок, поворот), направленное на голову или туловище человека.
Синонимы: контузия головного мозга.
Последствия черепно-мозговой травмы непредсказуемы, возможно даже изменение личности пострадавшего. Клинические проявления (симптомы) ушиба головного мозга зависят от вида травмирующего агента, локализации и объёма пострадавшего вещества мозга. При лёгкой черепно-мозговой травме (сотрясении головного мозга) изменения носят обратимый характер и проходят без последствий. Тогда как при ушибе головного мозга формируются кровоизлияния и разрывы нервных волокон, что обычно приводит к необратимым неврологическим расстройствам и даже смерти пострадавшего.
Причины ушиба головного мозга:
Симптомы ушиба головного мозга
Для черепно-мозговой травмы характерны:
Симптомы ушиба головного мозга зависят от объёма травматического повреждения мозга. Согласно общепринятой классификации, ушибы головного мозга бывают лёгкой степени, средней и тяжёлой.
При ушибе средней степени тяжести продолжительность утери сознания составляет от нескольких десятков минут до 2-4 часов. Общемозговая симптоматика и менингеальный синдром выражены сильнее. Характерно наличие клинически значимых очаговых неврологических расстройств:
Для ушиба мозга тяжёлой степени характерно более длительное (от нескольких часов до суток) и выраженное угнетение сознания до сопора или даже комы. При сопоре происходит полное угасание произвольной деятельности сознания, отсутствует отклик на внешние раздражители (боль, звук и свет). Преобладающие реакции имеют пассивно-оборонительный характер: пациент оказывает сопротивление при попытке разогнуть руку, сменить бельё или сделать инъекцию.
Патогенез ушиба головного мозга
По структуре мозг можно сравнить с желеобразной субстанцией. Так как он находится в ограниченном пространстве — в полости черепа — травмирующая сила может вызвать повреждения не только в месте приложения этой силы, но и в противоположных участках по механизму противоудара. При этом мозг смещается и травмируется о кости свода черепа или плотные соединительнотканные перегородки (фалькс, намёт мозжечка).
Классификация и стадии развития ушиба головного мозга
Черепно-мозговая травма по сообщению головного мозга с окружающей средой может быть двух видов:
Помимо ушиба головного мозга к первичным повреждениям относятся:
1. Гематома — это сгусток крови в мозговом веществе либо на его поверхности.
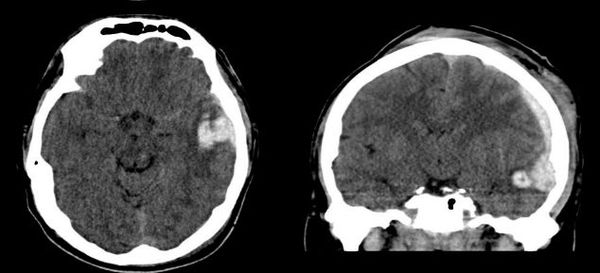
2. Внутримозговое кровоизлияние характеризуется диффузным скоплением крови в мозговом веществе, обычно сопровождает очаги ушиба головного мозга. При значительных размерах кровоизлияний, вызывающих отёк и смещение мозга, возможно их хирургическое удаление.
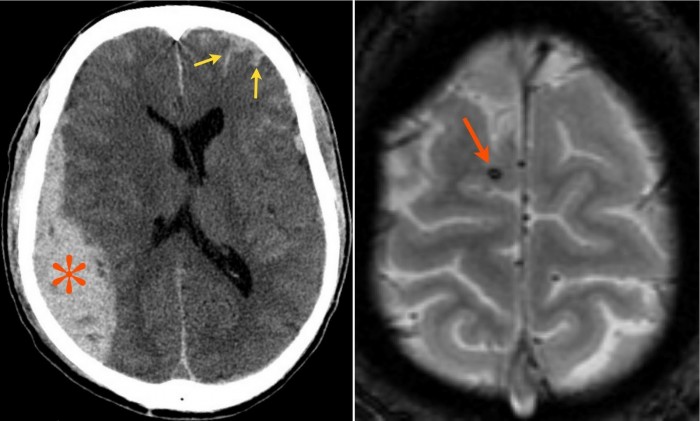
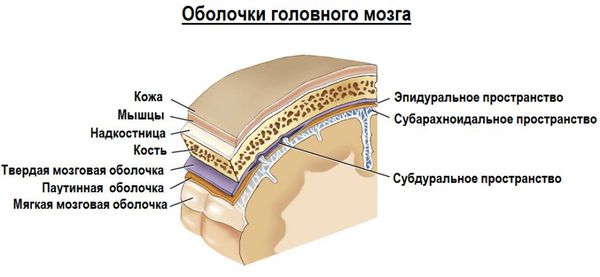
3. Субарахноидальное кровоизлияние развивается вследствие истечения крови в субарахноидальное пространство (между паутинной и мягкой мозговыми оболочками). При компьютерной томографии субарахноидальное кровоизлияние выглядит как тонкая полоска высокой плотности, которая распространяется по поверхности мозга. В большинстве случаев выраженность субарахноидального кровоизлияния при черепно-мозговой травме умеренная. Значительное кровоизлияние может привести к развитию гидроцефалии (избыточного накопления спинномозговой жидкости в желудочках мозга и подоболочечных пространствах).
4. Диффузное аксональное повреждение (ДАП) характеризуется микроскопическими изменениями, разбросанными по всему мозгу. Выявить их при помощи рутинной компьютерной томографии невозможно из-за малых размеров.
5. Переломы костей черепа всегда сопровождаются ушибом головного мозга. Перелом костей черепа, выявленный при первичном рентгеновском обследовании должен насторожить врача. Переломы основания черепа являются сложной патологией, так как в травматический процесс могут вовлекаться черепно-мозговые нервы и крупные сосуды. Распространение перелома на придаточные полости черепа (пазухи) может стать причиной истечения спинномозговой жидкости из носа или ушей (ликворрея). Внедрение костных отломков в мозговое вещество также может усугублять травматическую болезнь головного мозга.
Формы очагового травматического повреждения мозга с анатомической точки зрения:
Травмы мозга со временем могут переходить из одной формы в другую, поэтому помимо таких понятий, как «очаги ушиба» и «собственно внутримозговые гематомы», используется понятие «отсроченная внутримозговая гематома», которая формируется в первые 24 часа от момента травмы.
В некоторых случаях происходит прогрессия очага, т. е. увеличение изначального очага в объёме с преобразованием в другую форму или без него. Изменение регистрируют по результатам КТ. Прогрессирование очага происходит по двум путям [5] :
1. Увеличение объёма уже имеющегося очага, выявленного при первичной КТ.
2. Образование очага в участке вещества головного мозга, где при первичной КТ его не выявляли.
Осложнения ушиба головного мозга
К внутричерепным осложнениям ушибов головного мозга относят:
Диагностика ушиба головного мозга
Для диагностики ушиба головного мозга сначала проводится оценка дыхательной и сердечно-сосудистой деятельности и общее физикальное обследование: оцениваются места повреждений кожных покровов головы (подкожные гематомы, ссадины, раны). Если пациент в сознании, производится сбор жалоб, анамнеза (выясняются обстоятельства травмы, её механизм и давность).
Затем полностью оценивается неврологический статус с применением шкалы комы Глазго.
Таблица 1 — Шкала комы Глазго
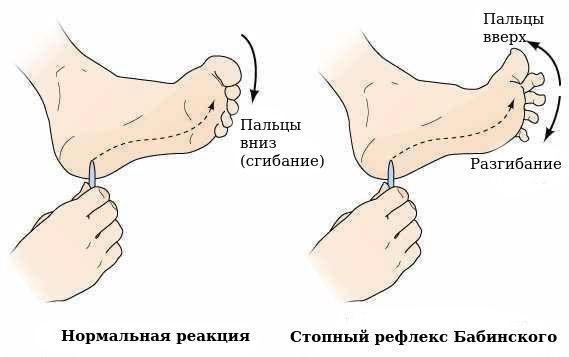
Исследуется зрачковая реакция — способность зрачка сужаться в ответ на яркий свет. У пациентов с обширным поражением головного мозга или повышенным внутричерепным давлением расширяется один либо оба зрачка. Одностороннее расширение зрачка подразумевает внутричерепной объём (обширный ушиб, сдавление полушария гематомой) на стороне расширенного зрачка. Оценка функционального состояния мозгового ствола возможна по кашлевому (рвотному) и роговичному рефлексам.
Рентгенография черепа — наиболее доступный метод диагностики черепно-мозговой травмы. Пострадавшим с подозрением на ЧМТ выполняют рентгенографию черепа в двух проекциях (прямой и боковой). При необходимости используются дополнительные укладки. Недостатком метода рентгенографии является невозможность оценить состояние мозгового вещества.
В диагностике ушибов головного мозга применяют и современные методы нейровизуализации: компьютерная томография (КТ) и магнитно-резонансная томография (МРТ).
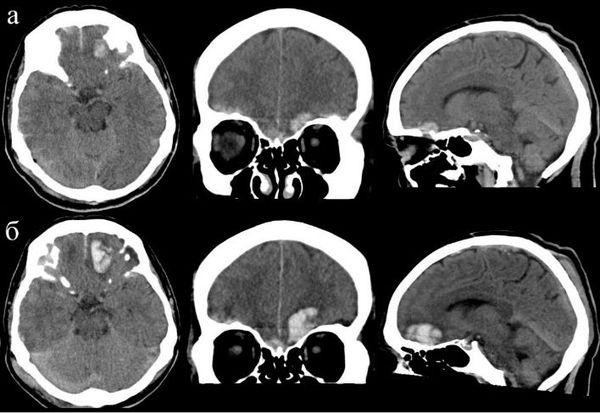
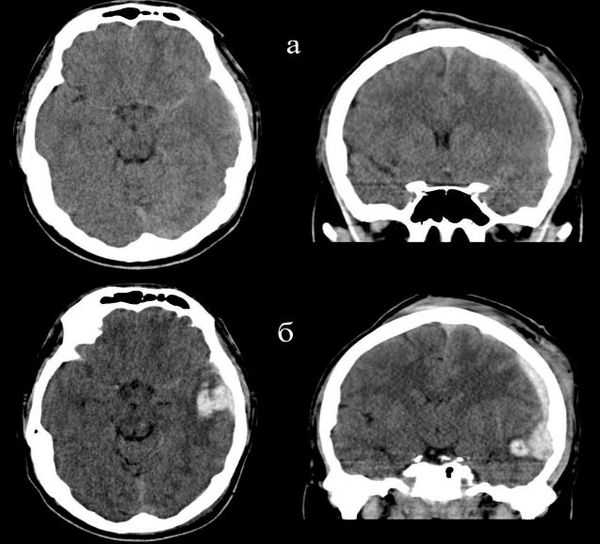
На сегодняшний день КТ головного мозга является наиболее точным методом в диагностике черепно-мозговой травмы. КТ способна выявить ключевые изменения: кровь и переломы костей черепа.
МРТ обычно не используется в неотложной диагностике черепно-мозговой травмы, поскольку её проведение требует большего времени, чем КТ. Недостатками метода МРТ в диагностике острой ЧМТ является несовместимость дыхательной аппаратуры (при нахождении пациента на искусственной вентиляции лёгких) с оборудованием кабинета МРТ из-за магнитного поля, а также длительность исследования (около 20 минут). Использование МРТ возможно после стабилизации состояния пациента для выявления травматических изменений, не обнаруженных при первичной КТ головного мозга. Полученная информация в большей степени позволяет оценить прогноз течения травматической болезни головного мозга, чем повлиять на лечебный процесс.
Тяжесть ушиба головного мозга оценивается по следующим показателям:
Лечение ушиба головного мозга
Пациент с подозрением на черепно-мозговую травму должен получить медицинскую помощь как можно скорее. Поскольку невозможно устранить повреждение мозга, полученного в результате травмы, лечебные мероприятия должны быть направлены на стабилизацию состояния пациента и предупреждение вторичных повреждений.
Консервативная терапия ушибов головного мозга
В условиях травматической болезни пагубное воздействие на головной мозг может оказать пониженное или повышенное внутричерепное давление, сниженное насыщение крови кислородом, высокая температура и повышение уровня глюкозы в крови. В связи с этим выделяют главные направления терапии лиц с ушибами тяжёлой степени [4] :
Также необходим контроль уровня глюкозы в крови и профилактика осложнений со стороны желудочно-кишечного тракта (стресс-язв, желудочно-кишечных кровотечений). Основная причина развития стрессовой язвы — выделение во время травмы гормонов катехоламинов, которые вырабатываются в ответ на стресс, недостаточное кровоснабжение верхних отделов желудочно-кишечного тракта и нарушение его саморегуляции.
Респираторная поддержка. Показания к поддержке дыхания [3] [10] :
Коррекция кровообращения и инфузионная терапия. Более половины пациентов со снижением бодрствования до сопора и комы при поступлении в стационар находятся в состоянии обезвоживания. Причиной являются кровотечения, недостаточное поступление жидкости, перегревание, рвота и/или несахарный диабет. Выполнение адекватной инфузионной терапии ( внутривенного введения лекарственных растворов и препаратов с помощью капельницы), даёт возможность добиться нормального общего объёма крови, нормализовать сердечный выброс и доставку крови и кислорода к мозгу.
Хирургическое лечение ушибов головного мозга
Часть больных с тяжёлой черепно-мозговой травмой после проведения КТ головы транспортируются в операционную. Целью операции при тяжёлом ушибе головного мозга является удаление массивных внутричерепных гематом либо коррекция повышенного ВЧД.
Не всем пациентам с ЧМТ требуется неотложное вмешательство. Поскольку размер ушиба головного мозга и объём внутричерепной гематомы может увеличиваться в течение первых часов/суток с момента получения травмы, рекомендуется динамическое наблюдение. Лечение таких больных проводится в условиях реанимационного отделения. При нарастании неврологических расстройств или повышении внутричерепного давления (в случае если устанавливался датчик мониторинга ВЧД) выполняется контрольная КТ. Если диагностировано значимое увеличение гематомы в объёме либо смещение мозга, наиболее безопасным станет оперативное вмешательство для предупреждения гибели мозга.
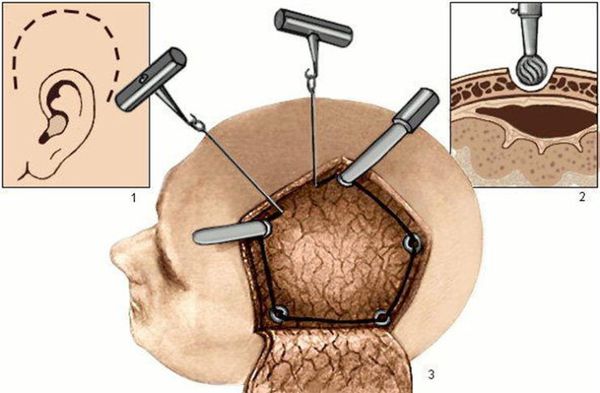
Перед операцией волосы над поражённой областью головного мозга выбриваются. После рассечения кожи головы и отведения кожного лоскута производится выпиливание кости. Кость удаляется, подлежащая твёрдая мозговая оболочка вскрывается с предельной аккуратностью. Врач удаляет гематому или очаг ушиба головного мозга. При наличии выраженного отёка мозга выполняется пластика твёрдой мозговой оболочки заплатой из собственных тканей или замещающего искусственного материала. Это необходимо для предупреждения дальнейшего смещения мозга. Кость в таких случаях не ставится на прежнее место.
Перед «закрытием» раны возможна установка датчика ВЧД, если он не был установлен ранее. По завершении операции пациент переводится в реанимационное отделение для проведения интенсивных лечебных мероприятий, направленных на борьбу с отёком головного мозга и профилактику инфекционных и тромбоэмболических осложнений.
К декомпрессивной трепанации относят подвисочную и бифронтальную декомпрессию, височную лобэктомию и гемикраниэктомию. Они проводятся в случае выраженного смещения мозговых структур и стойкой внутричерепной гипертензии у больных с клиническими и КТ-признаками компрессии мозга.
Прогноз. Профилактика
Неблагоприятные факторы исхода лечения ушиба головного мозга [2] [4] :
Ушибам головного мозга больше подвержены лица мужского пола, подросткового и трудоспособного возраста. В 2,5-3 раза чаще травма возникает у лиц в алкогольном опьянении. Следовательно, основными мерами профилактики являются:
Профилактикой травмы в результате ДТП является соблюдение правил дорожного движения, спортивных травм — ношение защитных средств, производственных — соблюдение техники безопасности и использование защитных средств.