удаление халязиона что это такое
Халязион века: причины, симптомы и лечение
«Сначала нижнее или верхнее веко просто болело (чесалось, зудело), потом быстро покраснело, и на этом месте образовалась этакая припухлость, градинка, – плотная перекатывающаяся дробинка внутри века, – выглядит неприятно, как микро-фурункул на самом видном месте; болит, но не очень (или вовсе не болит)»…
Можете поставить опыт и проверить на практике: по приведенному выше описанию абсолютное большинство людей поставит вам народный диагноз «ячмень». Если же к жалобам добавить «…и долго не проходит», то, вероятно, найдутся товарищи по несчастью, которые в прошлом сталкивались с подобной проблемой и потому помнят термин «халязион» (в вольном переводе с греческого это значит «твердый узелок»). Действительно, гордеолум (ячмень) и халязион чрезвычайно похожи на этапе возникновения и развития, проявляются аналогичной симптоматикой и выглядят примерно одинаково. Похожи они и в последующие дни. Более того, халязион может быть следствием гордеолума (а также себорейного, розацеа-угревого и других воспалений).
Но все же это два принципиально разных состояния, каждое из которых имеет собственные закономерности и варианты развития. Главное отличие в том, что ячмень – это инфекционное, обычно острое и гнойное заболевание (почти всегда стафилококковое), а халязион обусловлен закупоркой околоресничных сальных желез. Поэтому с ячменем иммунная защита организма может справиться самостоятельно (локальный инфекционно-воспалительный очаг самокупируется, или, в просторечии, «проходит»); халязион же, поскольку иммунной системе он интересен значительно меньше, в большинстве случаев хронифицируется и рано или поздно попадает в поле зрения офтальмолога. Кроме того, если ячмень чаще случаются у детей, то халязионы, как правило, появляются в зрелом возрасте (от 30 лет и старше).
Видео нашего специалиста о заболевании и его лечении

Причины и симптоматика
Каждое веко в своем строении несет сеть особых сальных желез, которые названы мейбомиевыми по имени их первооткрывателя профессора Г.Мейбома. Вырабатываемый ими жирный секрет служит веку гидрофобной защитой – в противном случае веко постоянно мокло бы в слезной жидкости. Выходы мейбомиевых желез располагаются вдоль края века, в месте контакта с глазным яблоком. Всего на двух веках насчитывается до 70 желез, причем на верхнем веке их несколько больше, чем на нижнем.
Иногда устье мейбомиевой железы по той или иной причине блокируется, и ее секрет, – который продолжает вырабатываться и не находит выхода, – накапливается внутри железы, распирая ее, постепенно уплотняясь и вызывая описанную выше симптоматику: поначалу зуд, гиперемия, затем практически безболезненная опухлость с более светлой центральной частью, ощущение инородного тела внутри века, плотная (плотнее, чем при ячмене) перекатывающаяся «горошинка» – накопившийся в канале секрет прорывается в хрящевое вещество и там инкапсулируется.
Иногда происходит вторичное инфицирование и нагноение, т.е. халязион оказывается как бы «внутренним ячменем» или мейбомитом (воспалением мейбомиевой железы); в этом случае, как правило, припухлость больше, появляется гнойное отделяемое, узел болезненный и вскоре может вскрыться с истечением содержимого. Но если типичный ячмень исчезает за несколько дней, то халязион, – особенно если он достаточно объемен, – иногда не может рассосаться в течение несколько месяцев. Возможно также образование нескольких халязионов одновременно.
В некоторых случаях может раздражаться и воспаляться конъюнктива, развиваться сопутствующий блефароконъюнктивит. Но даже если халязион не причиняет физического дискомфорта, он создает заметный косметический дефект, и лишь один пациент из четырех оказывается достаточно терпелив (или равнодушен к собственной внешности), чтобы не обращаться за помощью вплоть до полного рассасывания халязиона. В остальных случаях требуется вмешательство офтальмолога.
К наиболее распространенным непосредственным причинам закупорки мейбомиевой железы относятся перенесенные или хронические инфекционно-воспалительные процессы в околоресничной зоне, несоблюдение элементарной гигиены глаза, состояния общего истощения, гиповитаминоза; считается, что образование халязиона может быть спровоцировано также контактными линзами или общей гиперфункцией сальных желез («жирная кожа»).
Важно заметить, что даже в том случае, если халязионы случались у вас в прошлом, симптомы вам хорошо знакомы и вы готовы потерпеть до его естественного исчезновения – желательно все-таки показаться офтальмологу, особенно старшим и пожилым пациентам и/или при непривычно быстром темпе роста «градины»: сходная симптоматика может наблюдаться при совершенно иных заболеваниях, напр., дакриоцистите или злокачественной аденокарциноме сальной железы. В таких случаях нужна достоверная дифференциальная диагностика и как можно более оперативное начало лечения.
Лечение халязиона
На ранних стадиях развития халязионной капсулы возможно предотвратить ее дальнейший рост и уплотнение. В зависимости от конкретной клинической картины, могут быть назначены антисептические капли (по показаниям – с антибиотиком или в сочетании с его пероральным приемом), различные физиотерапевтические процедуры (ультрафиолетовое облучение, УВЧ, гелий-неоновый лазер). Однако такой комплекс мероприятий эффективен, как правило, лишь при относительно малых размерах халязиона. В противном случае, а также при отсутствии желаемого результата, могут быть назначены инъекции противовоспалительных гормональных препаратов (Дипроспан, Кеналог или Дексаметазон); если капсула инфицирована по типу «внутреннего ячменя», в некоторых случаях его вскрывают с последующим введением антибиотика и дренированием.
В нашем офтальмологическом центре доступны все современные и эффективные методы лечения халязиона. Не занимайтесь самолечением – это может привести к развитию серьезных осложнений! Доверьте лечение профессионалам – мы быстро и безопасно избавим Вас от этого неприятного заболевания.
Наконец, в случае терапевтически резистентного халязиона показана несложная операция по удалению капсулы (в особенности если она нагнаивается). Такая процедура производится амбулаторно, под местной анестезией, и от начала до конца занимает десятка полтора-два минут; как правило, потом накладывается плотная повязка. Реабилитационный период после операции составляет 2-3 дня. Подробнее об операции (описание и видео) >>>
Прогноз в подавляющем большинстве случаев благоприятный, однако всегда остается вероятность рецидивного появления новых халязионов, – например, при упомянутой выше гиперсекреторной активности системы сальных желез.
Операция по удалению халязиона
Содержание статьи:
Халязион (градина) – нередкая офтальмологическая патология, мешающая нормальному функционированию глаза. Избавляются от заболевания, чаще всего, хирургическим путем, используя одну из практикующих методик. После удаления халязиона важно соблюдать реабилитационный режим.
Особенности и причины
Патология представляет собой доброкачественное новообразование округлой формы, возникающее на верхнем или нижнем веке вследствие закупорки одной из сальных желез. В результате липидная жидкость скапливается в образующейся капсуле, стимулируя воспаление и создавая ощутимый дискомфорт при естественной подвижности век.
Закупоривание сальной железы происходит, в основном, из-за имеющихся иммунных нарушений или вследствие механических внешних воздействий (ношения контактных линз, травмирования). Нередко причинами образования халязиона становятся: гормональный сдвиг, наличие аллергических реакций, сопутствующих офтальмологических патологий, усиленная секреция самой железы.
Киста образуется постепенно и на начальной стадии практически не ощутима. По мере роста новообразования дискомфорт усиливается, эстетичный вид больного глаза ухудшается. Кроме того, при значительных размерах халязион может оказывать давление на глазное яблоко, снижая, тем самым, остроту зрения.
Если заболевание диагностируется на ранней стадии, то его лечат, применяя медикаментозную терапию, в частности, инъекции Дипроспана для рассасывания капсулы. При больших размерах или прогрессирующем патогенезе выполняется удаление халязиона операционным путем.
Показания и противопоказания
Удаление халязиона при помощи хирургии проводится в случае, когда консервативное лечение оказалось бессильным.
Учитываются и другие показания:
патология приобрела хронический характер;
размер градины более 50 мм.;
диагностируется несколько новообразований;
болезненность, сильный дискомфорт;
выраженные зрительные нарушения;
осложненное состояние (птеригиум, абсцесс, возможное онкологическое перерождение).
Однако существуют и противопоказания, среди которых:
кризисные состояния сердечно-сосудистой системы;
нарушения свертываемости крови;
нездоровый психоэмоциональный фон.
Перед проведением хирургии пациент сдает необходимые анализы (ОАК, ОАМ, биохимия крови), проходит процедуры флюорографии, электрокардиографии, УЗИ глазного яблока при необходимости.
Только после предварительно проведенной диагностики врач-офтальмолог принимает решение об операции с учетом всех факторов, влияющих на её проведение и конечный результат. Пациент при этом не должен принимать алкоголь и никотин, а также новые лекарственные средства, не назначенные его лечащим врачом.
Методы хирургии
Существуют несколько способов, при помощи которых проводится удаление халязиона.
Лазерная операция.
Данный вид хирургии считается самым эффективным и безопасным в настоящее время. Вся операция длится не более 15 минут, после чего пациент может покинуть клинику.
Процесс выполняется в несколько этапов:
1. Первоначальная подготовка больного в операционной (горизонтальное положение тела, стерилизация кожи вокруг пораженного глаза).
2. Введение анестезии в веко при помощи шприца.
3. Фиксация века в нужном положении хирургическим зажимом.
4. Рассечение капсулы градины диодным лазерным лучом и удаление экссудата.
5. Устранение самой капсулы.
6. Обработка прооперированной области антисептическим раствором после удаления халязиона. Назначение антибиотиков, наложение фиксирующей повязки при необходимости.
Лазерное удаление халязиона считается низкотравматичным методом, поскольку коагулирующий луч точно воздействует на область новообразования, не затрагивая здоровые ткани и исключая риск возникновения кровотечений. Кроме того, после удаления халязиона таким методом возможность появления рецидивов сводится к минимуму, не требуется длительной реабилитации кроме контрольного осмотра врачом по прошествии двух дней после операции. Отличительным преимуществом лазерной хирургии градины является возможность сбора её содержимого (экссудата) для дальнейшего гистологического исследования.
Электрокоагуляция.
Этот способ аналогичен лазерному иссечению, только разрушительное воздействие на кисту осуществляется электрическим током. Метод обладает всеми теми же достоинствами, что и лазерная коагуляция. Однако далеко не все клиники оснащены оборудованием и инструментами, необходимыми для осуществления такого лечения. К тому же стоимость операции лазеро- или электрокоагуляции довольно высока.
Операция скальпелем.
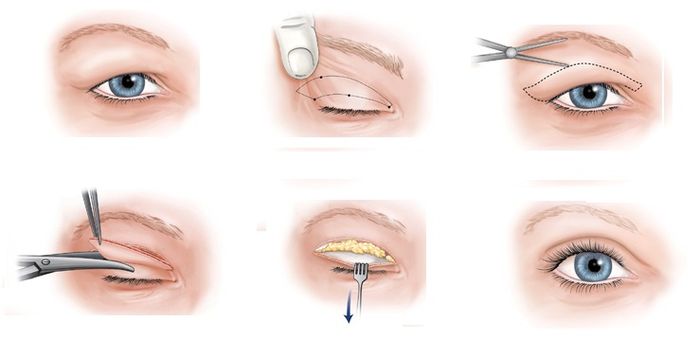
Удаление халязиона таким путём доступно практически в любом стационаре, однако по сравнению с другими видами офтальмохирургии у методики существует ряд недостатков, которые следует учитывать.
Операция проводится амбулаторно под местной анестезией и длится около часа. Пациента укладывают на спину, закрывают голову и лицо стерильным полотном, оставляя только оперируемую область. В пораженное веко вводят обезболивающее лекарство (новокаин, лидокаин).
Хирург фиксирует оперируемое веко специальным зажимом, после чего скальпелем рассекает капсулу. Разрез делается перпендикулярно веку, если операция осуществляется на внутренней стороне и параллельно веку, если халязион расположен снаружи.
Затем необходимыми инструментами извлекают инфильтрат, далее скальпелем удаляют саму кисту. После удаления халязиона на внешней стороне века хирург накладывает саморассасывающиеся швы. За веко закладывают бактерицидную мазь и закрывают прооперированный глаз давящей повязкой.
Повязку нужно носить несколько дней, снимая её только для процедур реабилитации. Послеоперационный период очень важен в этом случае, поскольку классическое рассечение сопряжено с рисками возникновения осложнений, такими как отек, слезоточивость, рубцевание, кровоподтёки. Возможно также инфицирование через разрез, влекущее за собой тяжелое воспаление (кератит, блефарит и др). Бывают случаи, когда после удаления халязиона в прооперированном месте чувствуется уплотнение. Это говорит о том, что удаление халязиона было неполным и возможен рецидив.
Если хирургия проводилась высококвалифицированным врачом, всех этих рисков можно избежать, строго следуя схеме восстановления.
непрерывное ношение повязки 5-7 дней, кроме периода проведения лечебных процедур;
прием противовоспалительных препаратов (капель, мазей), назначенных офтальмологом;
соблюдение домашнего режима первые дни, отказ от посещения саун, бань и пр. в течение двух недель;
отказ от косметических средств до полного заживления века;
периодический осмотр врачом-офтальмологом.
Если удаление халязиона проводится у ребенка, то операция осуществляется по той же схеме, что и у взрослого согласно выбранной методике. Однако часто вместо местной анестезии используют общий наркоз. Как правило, удаление халязиона у детей проводят лазером, реже скальпелем. Ношение стерильной повязки после удаления халязиона в любом случае обязательно!
Хирургическое удаление халязиона (операция)
Халязион – плотное инкапсулированное скопление сального секрета мейбомиевой железы внутри нижнего или верхнего века. В переводе с греческого слово «халязион» примерно соответствует русскому «градинка» или «горошинка»; имеется в виду нечто твердое, округлое и небольшое по размерам.
Внешне такая патология напоминает всем известный ячмень, однако разница между ними есть, и весьма существенная.
Прежде всего, ячмень (гордеолум) – это острый гнойный инфекционно-воспалительный процесс, вызываемый в большинстве случаев бактериальными возбудителями (обычно золотистым стафилококком); воспаляется при этом не мейбомиева, а другая сальная железа (Цейса) или фолликул ресницы. При адекватном лечении, – или даже без него, если иммунная реакция достаточно мощна, – ячмень исчезает через 5-7 дней. Халязион же возникает в силу иных, неинфекционных причин (хотя ранее перенесенный воспалительный процесс является прямым фактором риска), протекает иначе и требует иного подхода к лечению.
Мейбомиевые железы, которых на одной паре век насчитывается около семидесяти (на верхнем немного больше, чем на нижнем), вырабатывают особый сально-слизистый секрет, предназначенный для смазки и сокращения трения при моргании, с одной стороны, с другой – для гидрорегуляции и предотвращения слишком обильного смачивания века слезной жидкостью. Выходные канальцы расположены по ресничной границе века, ближе к поверхности глаза.
Если выходной канал железы закупорен, а секрет продолжает вырабатываться, его скопление в заблокированном устье приводит к разбуханию и воспалению мейбомиевой железы, затем к прорыву секрета в окружающую хрящевую ткань и инкапсуляции там в виде внутреннего «мешочка», который, постепенно уплотняясь и твердея, образует характерную «дробинку в веке». Халязион встречается в любых возрастных категориях, начиная с раннего детства, однако некоторые источники указывают, что в силу определенных возрастных особенностей это заболевание несколько чаще диагностируется у пациентов 30-40 лет и старше. В этой же (старшей) возрастной группе особенно важна дифференциальная диагностика с другими новообразованиями – в частности, с очень опасной аденокарциномой сальной железы.
Сам по себе «классический» неосложненный халязион не представляет никакой угрозы жизни и здоровью, не отражается на остроте зрения, однако создает заметный косметический дефект, который иногда сохраняется до года и более, и обнаруживает тенденцию к рецидивам. Поэтому необходимы разумные меры по его своевременному лечению и профилактике, а также по устранению наиболее распространенных причин и факторов риска (если они устранимы в конкретном случае).
Причины
Как уже сказано выше, к развитию халязиона может привести перенесенный инфекционно-воспалительный процесс (конъюнктивит, блефарит, гордеолум и т.д.). К прочим причинам относятся общая жирность кожи (гиперфункция сальных желез), травмы и ожоги глаза, хронические эндокринные, гастроэнтерологические, гематологические (предположительно) расстройства – словом, любая патология, способная нарушать функционирование желез и состав их секреции, – а также гельминтозы, состоянии иммунной слабости, дефицита витаминов. Иногда халязионы возникают практически одновременно на двух глазах или на разных веках одного и того же глаза. Рецидивное появление на прежнем месте может быть спровоцировано недолеченностью или неполным удалением предыдущего халязиона.
Симптоматика
В начальной фазе веко краснеет, зудит и чаще всего беспокоит «распирающей» болью; многие пациенты отмечают болезненно обостренную реакцию на яркий свет, усиленное слезотечение, ощущение инородного тела. Затем болевой синдром стихает; внутри века образуется характерное округлое уплотнение, свободно перекатывающееся под немного гиперемированной кожей (со стороны конъюнктивы гиперемия более выражена). На опухшем участке может наблюдаться серовато-белый центр. В таком состоянии халязион, если не рассасывается (спонтанно или вследствие лечения) за 2-4 недели, способен оставаться месяцами. Весьма вероятно его вторичное инфицирование и гнойное воспаление внутренней капсулы; иногда такой гнойный мешок вскрывается с истечением содержимого наружу. При определенных локализациях (ближе к внутренней, слизистой поверхности века) возможно также механическое раздражение и воспаление конъюнктивы трением.
Лечение без операции
Поскольку халязион кажется «понятным» и относительно безопасным заболеванием, широко распространены попытки его самолечения народными средствами. Данные методы настолько многочисленны и разнообразны, что, – будь они еще и эффективны, – человечеству следовало бы уже давно забыть о халязионах. Однако большинство пациентов (как минимум, 75%) рано или поздно обращается к врачу-офтальмологу. На ранних стадиях формирования халязион подлежит лечению противовоспалительными, рассасывающими и, по показаниям, антибиотическими мазями, каплями, гелями и пр., а также 1%-ной ртутной желтой мазью и физиотерапевтическими процедурами (ультрафиолетовое или ультравысокочастотное прогревание). На более поздних этапах, при значительном объеме халязиона, иногда с успехом практикуются инъекции кортикостероидных гормонов внутрь капсулы.
При неэффективности всех прочих процедур, а также при нежелании пациента мириться с косметическим дефектом и/или в течение длительного времени подвергаться причудливым экспериментам в рамках народной медицины – назначается хирургическое удаление халязиона.
Операция по удалению халязиона
Прежде всего следует заметить, что особых причин для предоперационной тревоги или, тем более, страха в данном случае нет: процедура достаточно проста, давным-давно отработана, производится амбулаторно и обычно длится около 20 минут «от входа в манипуляционную до выхода вон» (как говорилось сто лет назад). Вместе с тем, профессиональный уровень клиники и квалификация врача, безусловно, имеют значение, поэтому выбор офтальмоцентра должен быть осмысленным и обоснованным.
Анестезия местная, подкожная: после обязательной антисептической обработки тонкой иглой вводится анестетик (обычно это раствор лидокаина или новокаина), что обеспечивает надежную нечувствительность операционного поля. Проблемный участок фиксируют с помощью окончатого зажима; капсула халязиона вскрывается (вдоль нагноившегося свищевого канала, если он есть) и вылущивается вместе со всем содержимым. В зависимости от локализации, разрез производится либо с наружной стороны века, либо с конъюнктивальной. Затем операционное поле еще раз обрабатывается антибактериальными средствами, при необходимости дренируется и закрывается шовным материалом. Накладывается относительно тугая повязка.
Послеоперационный период
Период реабилитации занимает, в среднем, около недели. Назначают противовоспалительные антибиотические мази и/или капли для профилактики вторичного инфицирования. Может сохраняться отечность и послеоперационная гематома, которые за несколько дней исчезают бесследно.
Лазерные методы удаления
Современные медицинские технологии, прежде всего с применением лазерного скальпеля, в данном случае имеют однозначные преимущества перед традиционным офтальмохирургическим вмешательством. Лазерная операция значительно менее инвазивна и практически бескровна; результаты более предсказуемы и точны. Существенно сокращается риск осложнений и длительность послеоперационной реабилитации.
Обращаясь в наш офтальмологический центр для удаления халязиона Вы получаете индивидуальный подход (подбирается именно тот метод и хирургический доступ), который гарантирует наиболее высокий результат лечения.
Цены на хирургическое удаление халязиона
Стоимость операции по удалению халязиона в нашем офтальмологическом центре составляет 7 500 рублей (за 1 глаз): выбор метода определяется лечашим врачом после консультации. Необходимые анализы для операции собираются по месту жительства пациента. Уточнить подробности Вы можете у администраторов.
Прогноз
Типичный халязион является образованием доброкачественным и не склонным к малигнизации (злокачественному перерождению). Косметического дефекта качественно произведенное удаление не оставляет. В то же время, приходится считаться с достаточно высоким риском рецидивов, в т.ч. множественных, поэтому следует принять все разумные и необходимые профилактические меры: санация хронических фоновых заболеваний и очагов инфекции, нормализация питания и образа жизни, соблюдение правил гигиены глаза и пр. В каждом конкретном случае эти меры разрабатываются и назначаются врачом-офтальмологом.
Хирургическое удаление халязиона (операция)
Халязион – плотное инкапсулированное скопление сального секрета мейбомиевой железы внутри нижнего или верхнего века. В переводе с греческого слово «халязион» примерно соответствует русскому «градинка» или «горошинка»; имеется в виду нечто твердое, округлое и небольшое по размерам.
Внешне такая патология напоминает всем известный ячмень, однако разница между ними есть, и весьма существенная.
Прежде всего, ячмень (гордеолум) – это острый гнойный инфекционно-воспалительный процесс, вызываемый в большинстве случаев бактериальными возбудителями (обычно золотистым стафилококком); воспаляется при этом не мейбомиева, а другая сальная железа (Цейса) или фолликул ресницы. При адекватном лечении, – или даже без него, если иммунная реакция достаточно мощна, – ячмень исчезает через 5-7 дней. Халязион же возникает в силу иных, неинфекционных причин (хотя ранее перенесенный воспалительный процесс является прямым фактором риска), протекает иначе и требует иного подхода к лечению.
Мейбомиевые железы, которых на одной паре век насчитывается около семидесяти (на верхнем немного больше, чем на нижнем), вырабатывают особый сально-слизистый секрет, предназначенный для смазки и сокращения трения при моргании, с одной стороны, с другой – для гидрорегуляции и предотвращения слишком обильного смачивания века слезной жидкостью. Выходные канальцы расположены по ресничной границе века, ближе к поверхности глаза.
Если выходной канал железы закупорен, а секрет продолжает вырабатываться, его скопление в заблокированном устье приводит к разбуханию и воспалению мейбомиевой железы, затем к прорыву секрета в окружающую хрящевую ткань и инкапсуляции там в виде внутреннего «мешочка», который, постепенно уплотняясь и твердея, образует характерную «дробинку в веке». Халязион встречается в любых возрастных категориях, начиная с раннего детства, однако некоторые источники указывают, что в силу определенных возрастных особенностей это заболевание несколько чаще диагностируется у пациентов 30-40 лет и старше. В этой же (старшей) возрастной группе особенно важна дифференциальная диагностика с другими новообразованиями – в частности, с очень опасной аденокарциномой сальной железы.
Сам по себе «классический» неосложненный халязион не представляет никакой угрозы жизни и здоровью, не отражается на остроте зрения, однако создает заметный косметический дефект, который иногда сохраняется до года и более, и обнаруживает тенденцию к рецидивам. Поэтому необходимы разумные меры по его своевременному лечению и профилактике, а также по устранению наиболее распространенных причин и факторов риска (если они устранимы в конкретном случае).
Причины
Как уже сказано выше, к развитию халязиона может привести перенесенный инфекционно-воспалительный процесс (конъюнктивит, блефарит, гордеолум и т.д.). К прочим причинам относятся общая жирность кожи (гиперфункция сальных желез), травмы и ожоги глаза, хронические эндокринные, гастроэнтерологические, гематологические (предположительно) расстройства – словом, любая патология, способная нарушать функционирование желез и состав их секреции, – а также гельминтозы, состоянии иммунной слабости, дефицита витаминов. Иногда халязионы возникают практически одновременно на двух глазах или на разных веках одного и того же глаза. Рецидивное появление на прежнем месте может быть спровоцировано недолеченностью или неполным удалением предыдущего халязиона.
Симптоматика
В начальной фазе веко краснеет, зудит и чаще всего беспокоит «распирающей» болью; многие пациенты отмечают болезненно обостренную реакцию на яркий свет, усиленное слезотечение, ощущение инородного тела. Затем болевой синдром стихает; внутри века образуется характерное округлое уплотнение, свободно перекатывающееся под немного гиперемированной кожей (со стороны конъюнктивы гиперемия более выражена). На опухшем участке может наблюдаться серовато-белый центр. В таком состоянии халязион, если не рассасывается (спонтанно или вследствие лечения) за 2-4 недели, способен оставаться месяцами. Весьма вероятно его вторичное инфицирование и гнойное воспаление внутренней капсулы; иногда такой гнойный мешок вскрывается с истечением содержимого наружу. При определенных локализациях (ближе к внутренней, слизистой поверхности века) возможно также механическое раздражение и воспаление конъюнктивы трением.
Лечение без операции
Поскольку халязион кажется «понятным» и относительно безопасным заболеванием, широко распространены попытки его самолечения народными средствами. Данные методы настолько многочисленны и разнообразны, что, – будь они еще и эффективны, – человечеству следовало бы уже давно забыть о халязионах. Однако большинство пациентов (как минимум, 75%) рано или поздно обращается к врачу-офтальмологу. На ранних стадиях формирования халязион подлежит лечению противовоспалительными, рассасывающими и, по показаниям, антибиотическими мазями, каплями, гелями и пр., а также 1%-ной ртутной желтой мазью и физиотерапевтическими процедурами (ультрафиолетовое или ультравысокочастотное прогревание). На более поздних этапах, при значительном объеме халязиона, иногда с успехом практикуются инъекции кортикостероидных гормонов внутрь капсулы.
При неэффективности всех прочих процедур, а также при нежелании пациента мириться с косметическим дефектом и/или в течение длительного времени подвергаться причудливым экспериментам в рамках народной медицины – назначается хирургическое удаление халязиона.
Операция по удалению халязиона
Прежде всего следует заметить, что особых причин для предоперационной тревоги или, тем более, страха в данном случае нет: процедура достаточно проста, давным-давно отработана, производится амбулаторно и обычно длится около 20 минут «от входа в манипуляционную до выхода вон» (как говорилось сто лет назад). Вместе с тем, профессиональный уровень клиники и квалификация врача, безусловно, имеют значение, поэтому выбор офтальмоцентра должен быть осмысленным и обоснованным.
Анестезия местная, подкожная: после обязательной антисептической обработки тонкой иглой вводится анестетик (обычно это раствор лидокаина или новокаина), что обеспечивает надежную нечувствительность операционного поля. Проблемный участок фиксируют с помощью окончатого зажима; капсула халязиона вскрывается (вдоль нагноившегося свищевого канала, если он есть) и вылущивается вместе со всем содержимым. В зависимости от локализации, разрез производится либо с наружной стороны века, либо с конъюнктивальной. Затем операционное поле еще раз обрабатывается антибактериальными средствами, при необходимости дренируется и закрывается шовным материалом. Накладывается относительно тугая повязка.
Видео хирургического вмешательства

Послеоперационный период
Период реабилитации занимает, в среднем, около недели. Назначают противовоспалительные антибиотические мази и/или капли для профилактики вторичного инфицирования. Может сохраняться отечность и послеоперационная гематома, которые за несколько дней исчезают бесследно.
Лазерные методы удаления
Современные медицинские технологии, прежде всего с применением лазерного скальпеля, в данном случае имеют однозначные преимущества перед традиционным офтальмохирургическим вмешательством. Лазерная операция значительно менее инвазивна и практически бескровна; результаты более предсказуемы и точны. Существенно сокращается риск осложнений и длительность послеоперационной реабилитации.
Обращаясь в наш офтальмологический центр для удаления халязиона Вы получаете индивидуальный подход (подбирается именно тот метод и хирургический доступ), который гарантирует наиболее высокий результат лечения.
Цены на хирургическое удаление халязиона
Стоимость операции по удалению халязиона в нашем офтальмологическом центре составляет 7 500 рублей (за 1 глаз): выбор метода определяется лечашим врачом после консультации. Необходимые анализы для операции собираются по месту жительства пациента. Уточнить подробности Вы можете у администраторов.
Прогноз
Типичный халязион является образованием доброкачественным и не склонным к малигнизации (злокачественному перерождению). Косметического дефекта качественно произведенное удаление не оставляет. В то же время, приходится считаться с достаточно высоким риском рецидивов, в т.ч. множественных, поэтому следует принять все разумные и необходимые профилактические меры: санация хронических фоновых заболеваний и очагов инфекции, нормализация питания и образа жизни, соблюдение правил гигиены глаза и пр. В каждом конкретном случае эти меры разрабатываются и назначаются врачом-офтальмологом.