у собаки на месте прививки шишка что делать
После прививки у собаки появилась шишка на холке
Сергей Александрович
После прививки у собаки появилась шишка на холке
Прививки у собаки – необходимая процедура, целью которой является предотвращение развития ряда серьезных заболеваний, которым подвержены домашние питомцы. Реакция на инъекции может быть различной: некоторым животным процесс вакцинации не доставляет дискомфорта, у других он сопровождается возникшими осложнениями.
Одним из самых распространенных последствий медицинской манипуляции является возникновение шишки на холке у собаки. Она обычно не беспокоит животное, и со стороны специалистов и владельцев это явление расценивается как вполне обычное. Как правило, в инструкциях к вакцинам указано «Образование в месте инъекции небольшого инфильтрата считается нормальной прививочной реакцией и не требует специального лечения. Инфильтрат рассасывается самостоятельно в течение недели.»
Если шишечка не увеличивается и не воспаляется, то оснований для беспокойства нет – инъекционному раствору, введенному под кожу, требуется время для рассасывания, и произойдет это примерно через 30 дней.
Но если уплотнение выросло или поменяло цвет, то это уже является поводом для посещения ветеринара!
Шишка на холке после прививки может появиться вследствие определенных факторов:
Непрофессиональное введение лекарственного раствора. Он не может мгновенно рассосаться, и это приводит к уплотнению тканей.
Короткая игла. Недостаточный размер способствует попаданию состава в подкожный слой, вследствие чего он не имеет возможности равномерно разойтись по тканям.
Некачественная вакцина, нарушение условий ее хранения, превышение срока годности.
Аллергическая реакция организма собаки на состав.
Повреждение кровеносного сосуда или нервного окончания во время инъекции.
Собака не была здорова в момент прививки.
Врачебная ошибка во время проведения чипирования.
В результате этих непростительных оплошностей у собаки на месте прививки может образоваться гнойный очаг или абсцесс, проявляющийся в уплотнении на холке.
В каких случаях нужно обращаться к врачу
Шишка у собаки в области у холки после прививки, как уже упоминалось ранее, неопасное явление. Квалифицированного ветеринарного вмешательства не требуется. Однако в отдельных случаях уплотнения могут сопровождаться присоединением инфекционной микрофлоры, тогда визит к специалисту для ликвидации очага воспаления является необходимостью.
Владельца собаки должны насторожить следующие симптомы:
после прививки шишка увеличилась;
могли образовываться покраснение, воспаление в области введения инъекции;
болезненность при пальпации;
повышение температуры, лихорадка;
гнойные выделения при надавливании на шишку;
ухудшение общего состояния собаки;
вялость, отсутствие аппетита.
Все эти симптомы расцениваются как патологические, поэтому наблюдение ветеринаром и назначения им адекватного лечения является необходимым моментом.
Что делать, чтобы у собаки не появилась шишка на холке
Избежать формирования уплотнения после прививки возможно, для этого достаточно следовать некоторым правилам.
Хозяину нужно упокоить животное, чтобы пес вел себя адекватно и спокойно во время введения раствора.
Со стороны специалиста требуется максимальное соблюдение правил проведения процедуры: использование стерильных игл для инъекций, обработка кожи собаки антисептиком, аккуратное введение вакцины.
Если образовалась шишка, не стоит сразу же хватать животное и бежать в ближайшую ветеринарную клинику. Следует оценить состояние здоровья питомца, степень и подвижность уплотнения, проверить, не выделяется ли из него жидкость. Обращайтесь к специалисту только в том случае, если опухоль вызывает опасения и, по вашему мнению, представляет угрозу для нормальной жизнедеятельности собаки.
Шишка на холке у собаки после прививки от укола

Шишка или уплотнение после прививки у собаки может проявляться на некоторые типы вакцин. Как правило, такое образование не беспокоит питомца, не вызывает возникновение у него дискомфортных ощущений и должно полностью исчезнуть на протяжении одного месяца после своего появления. Если такая шишка не растет и не воспаляется, тогда повода для тревоги нет. Другое дело, когда уплотнение начинает беспокоить собаку, меняет свой цвет и резко увеличивается в размерах. В подобных случаях следует немедленно показать животное ветеринару.
Почему возникают шишки после инъекций?
После инъекционного введения раствора в организм собаки, лекарственный состав должен самостоятельно разойтись, не оставив о себе следа. Почему же тогда возникает у собаки после укола на холке шишка? Какие факторы способствуют развитию подобного постинъекционного осложнения?
Уплотнение после укола на спине у домашнего питомца может возникать по следующим причинам:
Когда шишка на холке у собаки является тревожным симптомом?
Местная припухлость в области укола или небольшая шишка после прививки у собаки – явление вполне привычное и неопасное. Такие уплотнения, как правило, не нуждаются в квалифицированной ветеринарной помощи и самостоятельно рассасываются на протяжении нескольких недель. В некоторых клинических случаях, когда шишки на холке у животного осложняются присоединением инфекционной микрофлоры, питомца следует немедленно показать врачу и принять адекватные меры по ликвидации патологического очага воспаления.
Владельца собаки должны насторожить такие тревожные симптомы, как:
Все эти проявления расцениваются как патологические постинъекционные симптомы, поэтому нуждаются в наблюдении со стороны врача-ветеринара и проведении адекватной терапии по их устранению.
Возможно ли избежать появления шишек у собаки после прививки или укола?
Избежать появления уплотнений на холке у животного после инъекций можно, если соблюдать простые правила:
Если шишка у собаки на месте прививки все-таки возникла, не стоит сразу бить тревогу. Необходимо оценить состояние уплотнения, наличие патологических выделений из него, его подвижность и болезненность. Неизмененные шишки не должны вызывать у владельцев животных никаких опасений, так как со временем рассосутся сами по себе. В ветеринарной помощи нуждаются осложненные уплотнения, которые несут в себе угрозу для нормальной жизнедеятельности и здоровья собаки. Именно поэтому любые тревожные проявления со стороны шишки – повод для немедленного посещения ветеринарного кабинета.
Почему воспаляются лимфоузлы на шее, и что делать?
Лимфатические узлы – это своего рода биологический фильтр, защищающий организм человека от проникновения чужеродных патогенов. Они содержат специфические иммунные клетки-лимфоциты, которые подавляют активность рост и активность возбудителей различных заболеваний.
Аномальные размеры лимфатического узла – сигнал о том, что в организме происходит борьба с болезнью. Локализация находиться в зоне воспаления лимфатического узла. Это первые органы, которые страдают от удара, когда количество возбудителей значительно превышает норму.
Классификация шейного лимфаденита
Острый лимфаденит шеи, сопровождается сильными болями и покраснением лимфатических узлов. Поскольку это не самостоятельное заболевание, а симптом, сначала лечат не лимфатические железы, а саму болезнь. При хроническом шейном лимфадените лимфатические узлы значительно увеличены.
Зависимость конкретного лимфатического узла от заболевания
От области локализации увеличенных лимфоузлов можно сделать предположение по поводу того, о каком заболевании идет речь. Даже при самостоятельном определении причины произошедших в организме изменений не стоит заниматься самолечением, т. к. это может привести к необратимым процессам в организме.
Таблица – Локализация лимфатических узлов, зоны дренирования и причины увеличения
На буграх затылочной кости
Кожный покров задней части шеи и волосистой части головы
В области сосцевидного отростка
Среднее ухо, ушная раковина (справа или слева), височная часть скальпа
локальные инфекционные процессы;
В верхнем шейном треугольнике
Ухо, кожа лица, слюнные железы, зев и ротовая полость, слизистые носа, миндалины и язык
В нижнем шейном треугольнике
Органы шеи, кожа грудной клетки и верхних конечностей, подмышечные и шейные лимфоузлы
местные инфекционные поражения;
опухоли шеи и головы;
Органы брюшины и грудина
Кожный покров верхней части грудины
новообразования молочной железы;
Почему воспаляются лимфоузлы на шее
Лимфатические узлы расположены по всему телу и служат для того, чтобы обезвреживать патогены, инородные вещества или раковые клетки. С этой целью они производят определенный тип лейкоцитов и лимфоцитов. Каждый лимфоузел является, так сказать, фильтрующей станцией определенной области.
Если лимфатические узлы набухают только в определенных местах, это дает врачу доказательства возможных заболеваний. Опухшие лимфоузлы указывают на активность заболевания.
Увеличение лимфатических узлов также может указывать на наличие ВИЧ. Опухолевые заболевания (лимфолейкоз) могут влиять на сам организм. Укусы насекомых и аллергия также провоцируют появление данного симптома.
Вариации симптомов шейного лимфаденита
Клиническая картина зависит от типа возбудителя и тяжести первичного заболевания. При вирусной инфекции организма, лимфатические узлы увеличиваются, становятся болезненными, но все эти изменения исчезают сами по себе через несколько недель.
Однако при бактериальной инфекции симптомы воспаления лимфатических узлов на шее выглядят по-разному, т. к. такие заболевания обычно сопровождаются образованием и накоплением гнойных масс. Лимфоузлы на шее заметно увеличиваются, становятся твердыми и хорошо заметными.
Если наблюдаются вышеперечисленные симптомы, необходимо обратиться к врачу. Дело в том, что лимфаденит на начальной стадии гораздо легче вылечить. В запущенных случаях без хирургического вмешательства не обойтись.
Что делать при подобных симптомах
Лечение опухших лимфатических узлов всегда зависит от причины дискомфорта. В более тяжелых случаях, бактериальная инфекция являющаяся триггером, подлежит лечению антибиотиками. Если отек сохраняется более 2-3 недель или дискомфорт возвращается, следует принимать кардинальные меры.
При тактильном осмотре врач определит, является ли уплотнение жестким или мягким, подвижным или неподвижным, и вызывает ли прикосновение боль. Эта информация уже может быть чрезвычайно полезна для определения причины. Самолечение в данном случае недопустимо. Даже если при воспалении лимфоузлов на шее отсутствует высокая температура, консультация со специалистом является залогом скорейшего выздоровления и исключения вероятности развития осложнений.
Лечение шейного лимфаденита
Если увеличенные лимфатические узлы мягкие и безболезненные, значит, иммунная система активно действует против болезнетворных организмов. После того, как инфекция побеждена, размер узлов возвращается к норме.
Лечение шейного лимфаденита следует начинать с выявления причин инфекции и устранения источника. После гриппа, ангины, острых дыхательных путей лимфатические узлы возвращаются в норму без лекарств спустя некоторое время. В противном случае врач может назначить противовоспалительные препараты.
От точности диагностики будет зависеть методика лечения. Индивидуальная схема терапии разрабатывается только после получения результатов проведенного обследования.
Если медикаментозная терапия недостаточно эффективна, тогда проводится операция по удалению лимфоузлов – лимфодиссекция. Необходимость в хирургическом вмешательстве возникает для получения материалов, чтобы провести гистологическое исследование. Такой подход позволяет определить тип и стадию происходящих в организме нарушений и подобрать эффективную схему лечения.
Профилактика шейного лимфаденита
Чем лечить воспаленные лимфоузлы на шее, может ответить только опытный врач. Если вовремя не посетить специалиста, то не исключено, что в организме будет дальше прогрессировать заболевание. Если в процессе острого течения не принять меры, то болезнь становится хроническим, что значительно осложняет процесс выздоровления.
Шишка у собаки после прививки от бешенства
Шишка у собаки после прививки от бешенства – осложнение неприятное, но распространенное. Что делать хозяевам, чтобы помочь питомцу и на какие тревожные симптомы обратить внимание? Причины появления шишки различны и в большинстве случаев, не очевидны, давайте разберемся подробнее.
Причины появления шишки после вакцинации
Каковы возможные причины появления шишки после вакцинации от бешенства? К сожалению, точную причину побочного эффекта вы вряд ли узнаете. Организм собаки может нестандартно отреагировать на вакцину, вследствие чего образуется отечность тканей.
Когда шишка уже появилась, не так важны причины, по которым это произошло, как последствия. Постоянно отслеживайте состояние повреждённой кожи и следите чтобы шишка не увеличивалась. Если припухлость доставляют собаке дискомфорт, лучше обратиться к ветеринару.
Что делать хозяевам питомца
Что делать хозяевам, если у собаки после вакцинации появилась шишка, а к ветеринару поехать возможности нет? На самом деле, вариантов немного, однако, для начала определимся чего делать не нужно:
Важно! Следите, чтобы собака не расчесывала пораженную кожу. При появлении царапин воспаление гарантированно приобретет гнойный характер.
Единственная адекватная помощь, которую вы можете оказать, если у собаки развилась шишка после прививки от бешенства – это компресс с димексидом. Однако эта мера не всегда актуальна. Делайте компрессы, если с момента образования шишки прошло больше недели или она увеличивается в размерах. Компресс нужно делать, если собаке явно больно, шишка доставляет дискомфорт или чешется. Димексид поможет, если наблюдается сильное воспаление, переходящее в гнойное.
Димексид нельзя использовать в чистом виде, поскольку это чревато ожогами. Для компресса димексид разводят с чистой водой или новокаином в пропорции 1:2 или 1:3. Пропитайте марлю раствором димексида приложите её к шишке, обмотайте клеенкой и отрезом теплой ткани. Компресс нужно держать 20-30 минут. Если собака снимает повязку, компресс проще держать руками.
При гнойном течении воспаления существует три варианта развития:
Если местное лечение не помогает в сжатые сроки, лучше сразу обращаться к ветеринару. Чтобы свищ открылся быстрее, можно использовать ихтиоловую мазь или мазь Вишневского, которую накладывают на поврежденный участок кожи.
При гнойном воспалении шишку греть нельзя, поскольку высокая температура способствует перфорации капсулы с гноем и образованию флегмоны. Если капсула всё-таки лопнула и гной излился в ткани, без помощи ветеринара вам не обойтись. Ткани начнут гнить и отмирать, а это требует оперативного вмешательства, чистки и длительной реабилитации.
Тревожные симптомы после прививки от бешенства у собак
Иммунная система вашего питомца защищает его от болезней и инфекций. Вакцинация может помочь защитить собаку от опасных вирусных болезней. Собравшись вакцинировать питомца, необходимо подготовиться ко всем возможным последствиям проведения процедуры. Несмотря на потенциальные побочные эффекты без вакцинации не обойтись. Почти все побочные эффекты вакцин наносят меньше вреда, чем сам вирус.
Обратите внимание! Вирус бешенства является неизлечимым для животных и людей, поэтому вакцинация от него обязательна.
Вакцинация – это принудительное введение ослабленного вируса в организм животного. Побочные эффекты могут зависеть от многих факторов, например, стресса, кормления, ухода и т.д. Сроки проведения профилактики оговариваются с ветеринаром. Обычно, щенков начинают вакцинировать в возрасте 2–2,5 месяцев. Ревакцинация проводится каждый год.
Сразу отметим, что идеального или оптимального графика вакцинации не существует. Собаку нельзя прививать, если она плохо себя чувствует, выглядит апатичной или перенесла стресс. Кроме того, до вакцинации необходимо позаботиться, чтобы у собаки не было глистов.
Важно! Без прививки от бешенства ваша собака будет находиться под постоянной угрозой, не сможет пересечь границы всех государств, участвовать в выставках и мероприятиях, оставаться в зоогостиницах.
Каждое животное индивидуально и может по-разному реагировать на одну и ту же вакцину. Риски, связанные с вакцинацией, намного ниже, чем риск заражения любой вирусной болезнью, особенно бешенством.
Возможные побочные эффекты могут варьироваться от легких до тяжелых проявлений. Предсказать появление побочных эффектов и их тяжесть заранее невозможно.
Обратите внимание! Вы можете максимально обезопасить собаку находясь 15–30 минут после прививки в кабинете ветеринара. В случае анафилактического шока или другой острой реакции, вашему питомцу будет оказана квалифицированная помощь.
Лёгкие побочные эффекты проявляются в течение нескольких часов или дней с момента введения вакцины. Чаще всего, тревожные симптомы исчезают без вмешательства. Чтобы собака быстрее пришла в себя, ее необходимо обеспечить комфортом, лёгким и питательным рационом, обильным питьем.
К легким побочным реакциям после вакцинации относят:
К тяжёлым побочным реакциям относят:
Принципы диагностики и лечения хронического рецидивирующего фурункулеза
В настоящее время существует тенденция к росту хронических бактериальных и вирусных заболеваний, для которых характерны непрерывно рецидивирующее течение и малая эффективность антибактериальной и симптоматической терапии. Одним из таких заболеваний яв
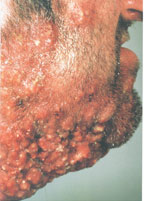
В настоящее время существует тенденция к росту хронических бактериальных и вирусных заболеваний, для которых характерны непрерывно рецидивирующее течение и малая эффективность антибактериальной и симптоматической терапии. Одним из таких заболеваний является хронический рецидивирующий фурункулез (ХРФ). Фурункул развивается в результате острого гнойно-некротического воспаления волосяного фолликула и окружающих его тканей. Как правило, фурункул является осложнением остеофолликулита стафилококковой этиологии. Фурункулы могут возникать как одиночно, так и множественно (так называемый фурункулез).
В случае рецидивирования фурункулеза диагностируется хронический рецидивирующий фурункулез. Как правило, он характеризуется частыми рецидивами, длительными, вялотекущими обострениями, толерантными к проводимой антибактериальной терапии. В зависимости от количества фурункулов, распространенности и выраженности воспалительного процесса ХРФ классифицируется по степени тяжести (Л. Н. Савицкая, 1987).
Тяжелая степень: диссеминированные, множественные, непрерывно рецидивирующие небольшие очаги со слабой местной воспалительной реакцией, не пальпируемыми или слегка определяющимися регионарными лимфатическими узлами. Тяжелое течение фурункулеза сопровождается симптомами общей интоксикации: слабостью, головной болью, снижением работоспособности, повышением температуры тела, потливостью.
Средняя степень тяжести — одиночные или множественные фурункулы больших размеров, протекающие с бурной воспалительной реакцией, с рецидивами от 1 до 3 раз в год. Иногда сопровождается увеличением регионарных лимфатических узлов, лимфангоитом, кратковременным повышением температуры тела и незначительными признаками интоксикации.
Легкая степень тяжести — одиночные фурункулы, сопровождающиеся умеренной воспалительной реакцией, с рецидивами от 1 до 2 раз в год, хорошо пальпируемыми регионарными лимфатическими узлами, без явлений интоксикации.
Чаще всего пациенты, страдающие фурункулезом, получают лечение у хирургов, в лучшем случае на амбулаторном этапе им проводится исследование крови на сахар, аутогемотерапия, некоторым назначают и иммуномодулирующие препараты без предварительно проведенного обследования, и в большинстве случаев они не получают положительного результата от проведенной терапии. Цель нашей статьи — поделиться опытом ведения больных с ХРФ.
Основным этиологическим фактором ХРФ считается золотистый стафилококк, который встречается, по разным данным, в 60–97% случаев. Реже ХРФ вызывается другими микроорганизмами — эпидермальным стафилококком (ранее считавшимся апатогенным), стрептококками групп А и В и другими видами бактерий. Описана вспышка заболеваемости фурункулезом нижних конечностей у 110 пациентов, являвшихся пациентами одного и того же педикюрного салона. Возбудителем данной вспышки являлся Mycobacterium fortuitium, причем этот микроорганизм был выявлен в ванночках для ног, используемых в салоне. В большинстве случаев ХРФ из гнойных очагов высеваются антибиотикорезистентные штаммы золотистого стафилококка. По данным Н. М. Калининой, St. aureus в 89,5% случаев резистентен к пенициллину и ампициллину, в 18,7% — резистентен к эритромицину и в 93% случаев чувствителен к клоксациллину, цефалексину и котримоксазолу. В последние годы отмечается достаточно широкое распространение метициллин-резистентных штаммов этого микроорганизма (до 25% пациентов). По данным зарубежной литературы, наличие на коже или на слизистой оболочке носа патогенного штамма St. aureus считается важным фактором развития заболевания.
ХРФ имеет сложный и до сих пор недостаточно изученный патогенез. Установлено, что дебют и дальнейшее рецидивирование заболевания обусловлены целым рядом эндо- и экзогенных факторов, среди которых наиболее значимыми считаются нарушение барьерной функции кожных покровов, патология ЖКТ, эндокринной и мочевыделительной систем, наличие очагов хронической инфекции различной локализации. По данным проведенных нами исследований, очаги хронической инфекции различной локализации выявляются у 75–99,7% пациентов, страдающих ХРФ. Наиболее часто встречаются очаги хронической инфекции ЛОР-органов (хронический тонзиллит, хронический гайморит, хронический фарингит), дисбактериоз кишечника с увеличением содержания кокковых форм. У больных хроническим фурункулезом патология ЖКТ (хронический гастродуоденит, эрозивный бульбит, хронический холецистит) определяется в 48–91,7% случаев. У 39,7% пациентов диагностируется патология эндокринной системы, представленная нарушениями обмена углеводов, гормонпродуцирующей функции щитовидной и половых желез. У 39,2% больных с упорно текущим фурункулезом имеется латентная сенсибилизация, у 4,2% — клинические проявления сенсибилизации к аллергенам домашней пыли, пыльцы деревьев и злаковых трав, у 11,1% — повышенная концентрация сывороточного IgE.
Таким образом, для большинства больных ХРФ характерны непрерывно рецидивирующее течение заболевания (41,3%) при тяжелой и средней тяжести течения фурункулеза (88%) и длительные обострения (от 14 до 21 дня — 39,3%). У 99,7% пациентов выявлены хронические очаги инфекции различной локализации. В 39,2% случаев определялась латентная сенсибилизация к различным аллергенам. Основным возбудителем является St. aureus.
В возникновении и развитии хронического фурункулеза, наряду с особенностями возбудителя, его патогенными, вирулентными и инвазивными свойствами, наличием сопутствующей патологии, большая роль отводится нарушениям нормального функционирования и взаимодействия различных звеньев иммунной системы. Иммунная система, призванная обеспечить биологическую индивидуальность организма и, как следствие, выполняющая защитную функцию при контакте с инфекционными, генетически чужеродными агентами, в силу разных причин может давать сбой, что ведет к нарушению защиты организма от микробов и проявляется в повышенной инфекционной заболеваемости.
Иммунная защита от бактерий-патогенов включает два взаимосвязанных компонента — врожденный (носящий преимущественно неспецифический характер) и адаптивный (характеризующийся высокой специфичностью к чужеродным антигенам) иммунитет. Возбудитель ХРФ при попадании в кожу вызывает «каскад» защитных реакций.
При ХРФ выявляются нарушения практически всех звеньев иммунной системы. По данным Н. Х. Сетдиковой, 71,1% больных фурункулезом имели нарушения фагоцитарного звена иммунитета, что выражалось в снижении внутриклеточной бактерицидности нейтрофилов, дефектах образования активных форм кислорода. Дефекты, приводящие к нарушению миграции гранулоцитов, могут приводить к хроническим бактериальным инфекциям, что продемонстрировали в своей работе Kalkman и соавторы в 2002 г. Дефекты утилизации патогенов внутри фагоцитов могут быть обусловлены разными причинами и иметь тяжелые последствия (так, например, дефект НАДФН-оксидазы приводит к незавершенному фагоцитозу и развитию соответствующей тяжелой клинической картины). Низкие показатели уровня сывороточного железа, возможно, могут обусловливать снижение эффективности оксидативного киллинга патогенных микроорганизмов нейтрофилами. Рядом авторов выявлено снижение общего количества Т-лимфоцитов периферической крови. Как правило, у больных ХРФ снижено количество CD4-лимфоцитов (у 20–50% пациентов) и повышено количество CD8-лимфоцитов (у 14–60,4% пациентов).
У 26–35% больных, страдающих хроническим фурункулезом, снижается количество В-лимфоцитов. При оценке компонентов гуморального иммунитета у больных фурункулезом выявляются различные дисиммуноглобулинемии. Наиболее часто встречаются снижение уровней IgG и IgM. Отмечено снижение аффинности иммуноглобулинов у больных ХРФ, причем выявлена корреляция между частотой встречаемости этого дефекта, стадией и тяжестью заболевания. Тяжесть нарушений лабораторных показателей коррелирует с тяжестью клинических проявлений фурункулеза.
Из вышесказанного следует, что изменения показателей иммунного статуса у больных ХРФ носят разноплановый характер: у 42,9% отмечено изменение субпопуляционного состава лимфоцитов, у 71,1% — фагоцитарного и у 59,5% — гуморального звена иммунной системы. В зависимости от выраженности изменений в показателях иммунного статуса больных ХРФ можно разделить на три группы: легкой тяжести, средней и тяжелого течения, что коррелирует с клиническим течением заболевания. При легком течении фурункулеза у большинства больных (70%) показатели иммунного статуса находятся в пределах нормы. При средней и тяжелой степени преимущественно выявляются изменения фагоцитарного и гуморального звеньев иммунной системы.
Диагностика и лечение ХРФ
Исходя из вышеуказанных патогенетических особенностей ХРФ алгоритм диагностики должен включать в себя выявление очагов хронической инфекции, диагностику сопутствующих заболеваний, оценку лабораторных параметров состояния иммунной системы (рис.).
В нашем институте был разработан план обследования больных ХРФ.
Тактика лечения больных ХРФ определяется стадией заболевания, сопутствующей патологией и иммунологическими нарушениями. В стадии обострения ХРФ требуется проведение местной терапии в виде обработки фурункулов антисептическими растворами, антибактериальными мазями, гипертоническим раствором; в случае локализации фурункулов в области головы и шеи или наличия множественных фурункулов — проведение антибактериальной терапии с учетом чувствительности возбудителя. В любой стадии заболевания необходима коррекция выявленной патологии (санация очагов хронической инфекции, лечение патологии ЖКТ, эндокринной патологии и т. д.). При выявлении у больных ХРФ латентной сенсибилизации или при наличии клинических проявлений аллергии необходимо в период поллинации добавлять к лечению антигистаминные препараты, назначать гипоаллергенную диету, проводить хирургическое вмешательство с премедикацией гормональными и антигистаминными препаратами.
В последнее время в комплексной терапии больных ХРФ все чаще используют препараты, оказывающие корригирующее действие на иммунную систему.
Разработаны показания к назначению иммуномодуляторов в зависимости от доминирующего типа нарушений иммунного статуса и степени заболевания. Так, в стадии обострения ХРФ рекомендовано применение следующих иммуномодуляторов.
В период ремиссии возможно назначение следующих иммуномодуляторов.
Применение ликопида целесообразно также при вялотекущем, непрерывно рецидивирующем фурункулезе. При упорном рецидивировании ХРФ на фоне изменений гуморального звена иммунитета показано назначение препаратов иммуноглобулина для внутривенного введения (октагам, габриглобин, интраглобин). В некоторых случаях целесообразно комбинированное применение иммуномодулирующих препаратов (например, при обострении фурункулеза возможно назначение полиоксидония, в дальнейшем, при выявлении дефекта аффинности иммуноглобулинов, добавляется галавит и т. д.).
Несмотря на значительные успехи, достигнутые в области клинической иммунологии, эффективное лечение ХРФ остается достаточно сложной задачей. В связи с этим требуется дальнейшее изучение патогенетических особенностей этого заболевания, а также разработка новых подходов к терапии ХРФ.
В настоящее время продолжается поиск новых иммуномодулирующих препаратов, способных оказывать положительное влияние на течение воспалительного процесса при фурункулезе. Проводятся клинические испытания новых отечественных иммуномодуляторов, таких, как серамил, неоген. Серамил является синтетическим аналогом эндогенного иммунорегуляторного пептида — миелопептида-3 (МП-3). Серамил применялся в составе комплексной терапии больных ХРФ как в стадии обострения, так и в стадии ремиссии по 5 мг № 5 внутримышечно. После лечения препаратом отмечались нормализация уровня В-лимфоцитов, а также снижение уровня СD8-лимфоцитов. Выявлено значительное удлинение сроков ремиссии заболевания (до 12 мес у 30% пациентов).
Таким образом, из вышеизложенного следует, что ХРФ протекает под воздействием сложного комплекса этиологических и патогенетических факторов и его нельзя рассматривать только как местное воспаление. Больным с ХРФ необходимо проводить всестороннее обследование с целью выявления возможных очагов хронической инфекции, которые являются источником септицемии и при нарушении элиминации микробов в крови в результате снижения иммунологической реактивности организма приводят к возникновению фурункулов. Так как назначение иммунокорригирующих препаратов может вызвать обострение основного заболевания, мы считаем, что лечение больных необходимо начинать с санации выявленных очагов инфекции.
Вопрос о назначении иммунокорригирующих препаратов должен решаться индивидуально, с учетом стадии заболевания, наличия сопутствующей патологии и типа иммунологического дефекта. При выявлении у больного сенсибилизации к различным аллергенам лечение фурункулеза необходимо проводить на фоне противоаллергенной терапии.
Н. Х. Сетдикова, доктор медицинских наук
К. С. Манько
Т. В. Латышева, доктор медицинских наук, профессор