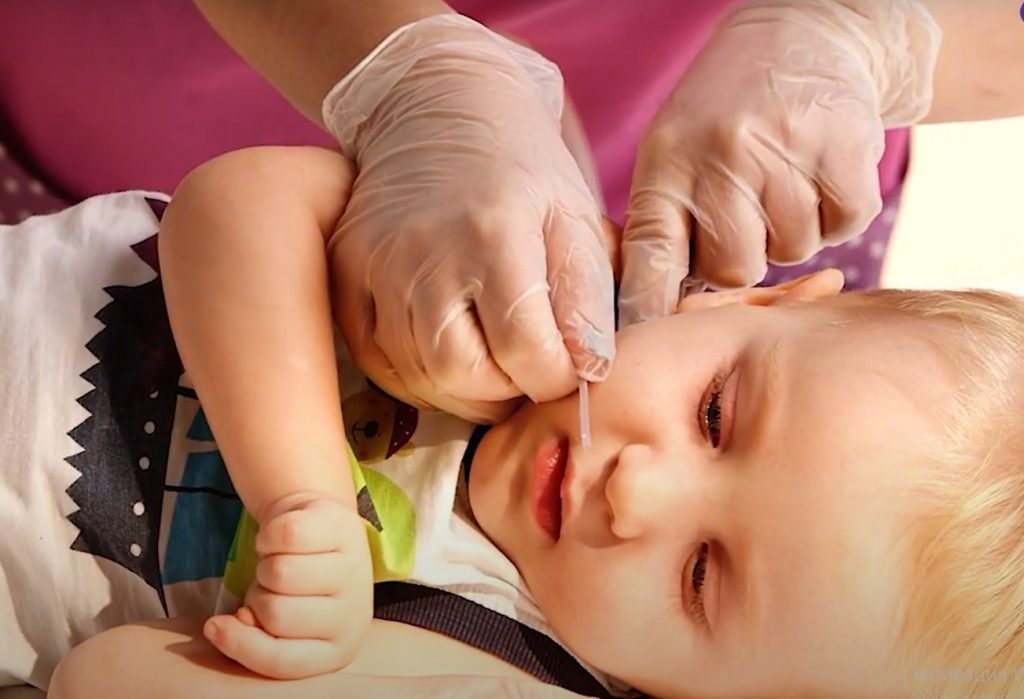
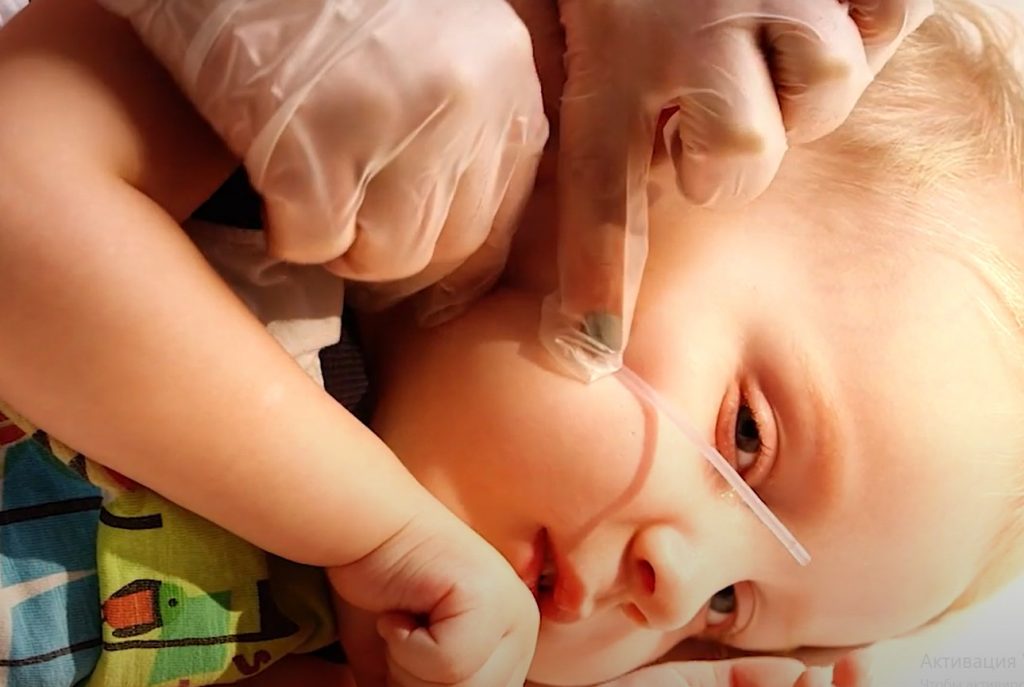
у лежачего больного не отходит мокрота что делать у взрослого
Санация дыхательных путей: как избавиться от мокроты
Время чтения: 3 мин.
У больных спинальной мышечной атрофией часто возникают сложности с самостоятельным удалением мокроты или слизистого отделяемого из верхних и нижних дыхательных путей. Это связано с нарушением глотания, а также с повышенной секрецией мокроты во время простудных заболеваний, которым пациенты с СМА, к сожалению, часто подвержены.
Справиться с этой проблемой поможет специальный прибор — аспиратор.
Рассказываем, как пользоваться аспиратором, какие катетеры подходят для разных видов санации, а также о способах и правилах санации верхних дыхательных путей и носовой полости. Текст подготовлен совместно с фондом «Семьи СМА» по материалам видео-инструкции «Санация дыхательных путей: как избавиться от мокроты. В помощь родителям».
Когда нужно делать санацию дыхательных путей?
Если мы видим слизистое отделяемое из носа или во рту у ребенка, слышим шумное дыхание или чувствуем клокотание, положив руку на его грудную клетку — значит, ребенку требуется санация.
Что такое аспиратор?
Аспиратор — это прибор, который с помощью вакуума удаляет мокроту и слизь из верхних или нижних дыхательных путей через специальные трубочки. Аспираторы бывают стационарные, работающие от сети, и портативные, с аккумулятором.
Аспираторы / Фонд «Семьи СМА»
Аспиратор работает от напряжения 220 вольт. У него есть кнопка включения и регулятор силы всасывания. Обычно его устанавливают на максимум: иначе мощности домашнего аспиратора не хватит, чтобы эффективно удалить всю мокроту и слизь.
Для санации используются различные виды катетеров. Их делают разноцветными: каждый цвет соответствует определенному диаметру катетера.
Катетеры разной толщины, помеченные разным цветом / Фонд «Семьи СМА»
Чем толще катетер, тем эффективнее он удаляет мокроту и, к сожалению, тем больше неприятных ощущений доставляет ребенку. Более тонкий катетер практически незаметен, им можно заходить через носовую полость. Но он не всегда удаляет все, что нужно, и процедура санации затягивается.
Желательно иметь под рукой сразу несколько катетеров разного диаметра, и в каждой ситуации выбирать оптимальный.
Когда следует использовать аспиратор?
Аспиратор необходим после каждого использования откашливателя, поскольку откашливатель не всегда полностью удаляет мокроту из легких. Часто мокрота скапливается в области горла — ее нужно обязательно удалить. Завершить санацию можно с помощью слюноотсоса. Это поможет убрать мокроту, которая скопилась в дыхательных путях.
Аспиратор можно использовать самостоятельно для санации слюны или слизи, которая скопилась в ротовой полости.
Порядок работы с аспиратором
Прежде чем начать санацию, наденьте перчатки. Если такой возможности нет — хотя бы воспользуйтесь антисептиком для рук.
Не заводите катетер слишком глубоко, чтобы не спровоцировать у ребенка позывы к рвоте. Чтобы узнать нужную глубину, измерьте расстояние от верхней челюсти по губе до угла нижней челюсти.
Измеряем расстояние от верхней челюсти по губе до угла нижней челюсти / Фонд «Семьи СМА»
Для санации дыхательных путей через нос:
Отмеряем нужную длину, прикладывая катетер к кончику носа, ушку и углу челюсти / Фонд «Семьи СМА»
Если вводить зажатый катетер, можно травмировать слизистую ребенка.
Уход за аспиратором
Чашку, в которую собирается аспират, нужно мыть ежедневно, по мере заполнения. На чаше указана ее вместимость.
Фильтры следует менять по мере загрязнения, но не реже, чем раз в 6 месяцев.
Каждый электроаспиратор оснащен индикатором, который определяет давление. Давление не должно превышать 80 мм ртутного столба.
После завершения санации аспирационный катетер нужно промыть водным раствором хлоргексидина.
При санации детей с трахеостомой катетер не должен выходить за границы трахеостомической трубки. Если катетер будет слишком длинным, он травмирует слизистую, что может впоследствии привести к трахеомаляции и пролежням. Чтобы этого избежать, можно взять старую трубку, которой ребенок уже не пользуется, ввести в нее катетер и маркером сделать отметку. Этот эталонный катетер держать около кроватки ребенка и первое время с ним сверяться.
Кашель с трудноотделяемой мокротой: как помочь пациенту?
Опубликовано в журнале:
«Участковый терапевт», 2011, №5, с. 23
Кашель, в особенности хронический, существенно снижает качество жизни пациентов, нарушая сон, физическую и интеллектуальную активность. Сильный кашель может привести к развитию ряда осложнений ( кровохарканье, рвота, недержание мочи), наиболее серьезным из которых является спонтанный пневмоторакс. Следует иметь в виду, что длительное повышение внутрибрюшного давления способствует формированию грыж передней брюшной стенки.
В ряде случаев продуктивный кашель может оказаться несостоятельным, причинами этого могут быть:
Терапевтические возможности
Средства, стимулирующие отхаркивание (секретомоторные) усиливают физиологическую активность мерцательного эпителия и перистальтические движения бронхиол, способствуя продвижению мокроты по дыхательным путям и ее последующему выведению. Достигаемый эффект обычно сопровождается усилением секреции бронхиальных желез и некоторым уменьшением вязкости мокроты.
Муколитические (секретолитические) средства обладают способностью разжижать мокроту в результате расщепления сложных муцинов, и тем самым, уменьшать ее вязкость, способствовать облегчению эвакуации.
Мукорегуляторы:
Натрия глицирризинат оказывает противовоспалительное, противоаллергическое и противовирусное действие. Благодаря наличию антиоксидантной и мембраностабилизирующей активности оказывает цитопротекторное действие.
Экстракт термопсиса обладает отхаркивающим действием, рефлекторно повышает секрецию бронхиальных желез.
Натрия гидрокарбонат снижает вязкость мокроты и стимулирует моторную функцию мерцательного эпителия и бронхиол.
Таким образом, препарат Коделак ® Бронхо благодаря фармакологическим свойствам входящих в его состав компонентов способен одновременно оказывать действие на несколько звеньев патологического процесса, что очень ценно в клинической практике.
Лечение кашля следует начинать с устранения его причины. Общие рекомендации: достаточное потребление жидкости, увлажненный воздух в комнате.
Показания к применению: заболевания дыхательных путей с затруднением отхождения мокроты:
Режим дозирования
По материалам журнала «Consilium medicum»
Кашель у пожилых людей
Кашель у пожилых людей
Особенности кашля у пожилых людей
Кашель у пожилых людей может быть симптомом серьезных заболеваний, и бороться с ним не так просто, как в молодом возрасте.
В стареющем организме все органы подвержены дегенеративно-дистрофическим изменениям, в том числе и респираторный тракт. Это такие изменения:
* ослабление мышц и подвижности реберных хрящей;
* ослабление иммунитета, атрофические изменения эпителия, сужение бронхов, пневмосклероз;
* уменьшение объема легких, снижение эластичности ткани;
* уменьшение кислорода в крови из-за снижения прохождения газов через альвеолы.
В результате многие органы, в том числе легкие, не выполняют свои функции в полном объеме. Это приводит к тому, что скапливается мокрота, которая хорошо отходит только при нахождении человека в лежачем положении, в других случаях слизь вызывает сильный кашель.
Помимо инфекционных заболеваний дыхательных путей, хронического бронхита, туберкулеза и рака, кашель у пожилых людей могут вызывать другие причины:
* избыточная масса тела – необходимы меры, направленные на снижение веса, в том числе регулярное выполнение посильного комплекса физических упражнений.
* нарушения в работе сердца – здесь требуется наблюдение и лечение у кардиолога.
Сердечный кашель
При сердечной недостаточности происходит застой крови в малом круге кровообращения. Вследствие этого возникает отек легочной ткани и появляется кашель, называемый в медицине сердечным бронхитом.
Начальные симптомы сердечного кашля у пожилых сходны с бронхитом, но он отличается тем, что является сухим, в отличие от простудного. При прогрессировании заболевания могут появиться сгустки крови, пугающие возможностью онкологии.
Сердечный кашель у пожилых может быть вызван следующими причинами:
— артериальная гипертензия, при которой в ночное время происходит скопление мокроты. Приступы надрывного кашля возникают в спокойном положении или при небольшой физической нагрузке и не прекращаются до полного отхождения мокроты;
— сердечная недостаточность (левожелудочковая). Из-за нехватки воздуха наблюдаются длительные, до полутора часов, приступы. Физические нагрузки усиливают кашель и могут вызвать надрывные приступы отхождения мокроты. Ночью кашель болезненный, хотя и не сильный;
— имплантированный кардиостимулятор.
Чтобы отличить кашель при сердечной недостаточности от других заболеваний, необходимо обратить внимание на такие симптомы, как сильное сердцебиение, одышка, возможная потеря сознания.
Человек дышит хрипло и прерывисто, иногда с мучительной одышкой. При прогрессировании болезни симптомы присутствуют даже в состоянии покоя, человек бывает вынужден спать в сидячем положении из-за одышки. Такие больные теряют в весе и чувствуют постоянную усталость.
Сухой кашель у пожилых людей
Люди пожилого и старческого возраста могут иметь несколько заболеваний одновременно, и кашель иногда вызывают несколько причин.
Сухой кашель у пожилых могут вызвать применяемые лекарственные препараты: неселективные бета-блокаторы, порошковый ингалятор и другие.
Как отличить сухой кашель при сердечной недостаточности от простудного или вызванного приемом лекарственных препаратов?
У пожилого человека с сердечной недостаточностью кашель усиливается в положении лежа; мокрота не отхаркивается; могут появляться сгустки крови в запущенных случаях.
Сухой кашель у пожилых людей может появиться при обострении бронхита, а также при пневмонии, коклюше, раке легких. Этот кашель зачастую проявляется в виде мучительных, затяжных приступов, не приносящих облегчения.
Иногда у пожилых людей кашель появляется во время приема пищи. Наиболее частой причиной этого является отсутствие зубов и плохое пережевывание пищи, заглатывание больших кусков еды. Кашель может быть обусловлен заболеваниями желудка: язва, гастроэзофагит. При гастроэзофагите происходит заброс содержимого желудка в пищевод, раздражаются рецепторы, и возникает кашель. Причинами кашля во время еды могут быть астма, обезвоживание организма, ожирение, респираторные заболевания.
Кашель у лежачих пожилых людей (застойная пневмония)
У лежачих пожилых людей происходит скопление легочной жидкости и слизи ввиду мышечной слабости и недостаточности сердечной деятельности. Это приводит к продолжительному надсадному кашлю. При отхождении небольшого количества мокроты человеку становится легче.
Если больной не может откашлять большое количество скопившейся мокроты, она застаивается, в ней развиваются микроорганизмы, и возникает застойная пневмония.
Лечение в этом случае направлено на уничтожение инфекции, восстановление вентиляции легких, снижение отечности легочной ткани.
В лечении используют:
* антибактериальные, отхаркивающие, антиоксидантные препараты;
* метаболики для улучшения работы сердца;
* необходима лечебная гимнастика, ингаляции, кислородная терапия.
Лечебная гимнастика
Для профилактики застойной пневмонии лежачему больному необходим массаж грудной клетки, частая смена положения, регулярное выполнение дыхательной гимнастики для улучшения вентиляции легких.
Особенности лечения у людей преклонного возраста
Для пожилых людей очень важно подобрать лекарственные препараты в зависимости от имеющихся у них заболеваний. Для этого надо обязательно посетить врача. Даже если это симптом банальной простуды, только врач сможет подобрать правильное лечение с учетом общего состояния здоровья пожилого пациента. Старческий кашель должен лечиться препаратами с коррекцией доз в соответствии с возрастом, с учетом изменения фильтрации в почках.
У пожилых людей снижен иммунитет, мокрота отходит плохо, а это очень весомый фактор риска развития пневмонии.
Медикаментозная терапия в гериатрической практике предусматривает назначение муколитиков — препаратов, разжижающих мокроту и способствующих ее выведению (бромгексин, лазолван, АЦЦ и др.).
При приеме этих препаратов нужно строго соблюдать определенные врачом дозировки.
Одновременно с муколитиками нельзя принимать противокашлевые препараты. Мокрота должна отходить свободно. Пожилым людям применение отхаркивающих средств рекомендуют в виде ингаляций. Это позволяет использовать средства с большей эффективностью и снизить воздействие лекарств на почки и печень.
Очень хорошо подходят для этих целей небулайзеры (компрессорные ингаляторы). Расщепленные в них до мельчайшей пыли лекарственные вещества попадают в самые мелкие участки бронхов. Небулайзер можно заправить обычным физраствором (хлоридом натрия) или щелочной минеральной водой и добавить к ним необходимую дозу муколитика. Как правило, мокрота отходит очень хорошо.
Наряду с муколитиками назначают антигистаминные препараты (лоратадин, супрастин, тавегил и др.), чтобы устранить аллергический фактор.
Для ускорения выздоровления пожилым людям назначают также витаминные препараты.
При высокой температуре и тяжелом состоянии врач может назначить антибиотики.
Врач-гериатр УЗ «6-я ЦРКП Ленинского района г. Минска»
Брицко Наталья Афанасьевна
Хронический и острый бронхит: чем опасна болезнь и как её лечить
Бронхит – это патологическое состояние, при котором развивается воспаление бронхов. В свою очередь, бронхи – это пути, которые проводят воздух от трахеи к тканям легких, согревают воздушный поток, увлажняют и очищают его. Находятся они в нижней части трахеи и представляют собой две крупных ветви.
Болезнь вызывает воспаление слизистой оболочки или всей толщи бронхиальных стенок. Начинается чрезмерное выделение слизи, затрудняется дыхание. Организм пытается самостоятельно вывести лишнюю слизь, поэтому появляется сильный мучительный кашель. Патология может переходить из кратковременной острой в продолжительную хроническую форму, поэтому требует комплексного незамедлительного лечения.
Острый бронхит
Развивается в подавляющем большинстве случаев и представляет собой распространенное осложнение острой респираторной инфекции. Зачастую диагностируется у детей, так как они более восприимчивы к подобным инфекциям.
При остром поражении бронхов происходит размножение условно-патогенной микрофлоры. Слизистая меняет свою структуру, развивается поражение верхних слоев и стенок бронхов. Формируется отек слизистой, эпителиальные клетки отторгаются организмом, появляются инфильтраты на подслизистом слое. Процессы сопровождаются тяжелым продолжительным кашлем, который может сохраняться даже после излечения пациента.
Острая форма лечится в течение 3-4 недель. На протяжении этого времени восстанавливается структура и функции бронхов. При правильной и своевременной терапии прогноз благоприятный.
Хронический бронхит
При хроническом бронхите кашель с выделением мокроты наблюдается на протяжении не менее двух лет в течение трех месяцев ежегодно. При этом важно исключить наличие других причин кашля.
Такая форма чаще возникает у взрослых, так как формируется только при длительном раздражении бронхов. Причиной раздражения может быть не только многократно перенесенное острое заболевание, но и сигаретный дым, газы, пыль, химические испарения и прочие отрицательные факторы.
Продолжительное воздействие на слизистую бронхов неблагоприятных факторов вызывает изменения в слизистой, постепенное повышение выделения мокроты. Существенно снижается способность бронхов проводить воздух, а вентиляция легких нарушается.
Формы хронического бронхита
В зависимости от характера воспалительных процессов выделяют:
С учетом наличия нарушения проходимости (обструкции) дыхательных путей бронхит может быть:
По причинам развития болезни выделяют:
Причины заболевания
При острой и хронической формах причины развития патологического состояния бронхов несколько отличаются.
Острый бронхит в 90% случаев формируется в результате попадания в организм вирусной инфекции: гриппа, аденовируса, респираторно-синцитиального, коревого или коклюшного вируса, а также прочих возбудителей. Реже болезнь становится результатом бактериального поражения стафилококком, стрептококком, пневмококком и др.
Среди прочих факторов, которые способствуют развитию острой формы болезни:
При хронической форме основной причиной развития признано курение. У курильщиков болезнь диагностируют в 2-5 раз чаще, чем у некурящих людей. Табачный дым наносит вред как при активном, так и при пассивном курении.
Среди прочих предпосылок развития хронической формы – повторно перенесенные и частые острые бронхиты, ОРВИ, пневмонии, болезни носоглотки. Инфекционная составляющая в таких условиях усугубляет уже имеющееся поражение бронхов.
Симптомы бронхита
Признаки патологии отличаются в зависимости от острой или хронической формы течения болезни:
Осложнения
Острый бронхит может провоцировать осложнение в виде бронхопневмонии – инфекционно-воспалительного процесса, который поражает легкие, вызывает лихорадку, сухой кашель, общую слабость.
Бесконтрольное прогрессирование хронического заболевания приводит к регулярным острым пневмониям и со временем переходит в обструктивную болезнь легких. При этом сужается просвет и отекает слизистая дыхательных путей, частично разрушаются легочные ткани.
Хронический бронхит также может стать причиной развития легочной гипертензии, сердечно-легочной недостаточности, эмфиземы легких, бронхоэктатичской болезни, пневмонии и ряда других опасных заболеваний.
Когда стоит обратиться к врачу
Крайне важно не пускать болезнь на самотек. К врачу нужно обращаться при появлении первых симптомов возможного бронхиального поражения: кашля, повышенной температуры, недомогания. Врач проведет диагностику, укажет, как и чем лечить бронхит и кашель, а дальнейшая терапия пройдет в домашних условиях под контролем доктора. В большинстве случаев патология не требует госпитализации.
Бесконтрольное течение острой болезни в большинстве случаев приводит к усугублению симптоматики, повторному развитию заболевания, переходу в хроническую болезнь и формированию осложнений.
Чтобы определить болезнь и изучить степень поражения бронхов, необходима комплексная диагностика пациента и изучение клинической картины. Этим занимается терапевт или педиатр, который назначает необходимые для диагностики обследования. При необходимости он направляет пациента на консультации к пульмонологу и другим смежным специалистам.
Если по результатам опроса и осмотра у врача появились подозрения на бронхит или другие схожие болезни, назначаются дополнительные обследования:
Среди возможных дополнительных исследований: эхокардиография, электрокардиография, бронхография и др.
Лечение
Терапия бронхита носит комплексный характер, так как преследует цель избавить организм от инфекции, восстановить проходимость бронхов, устранить усугубляющие болезнь факторы.
В первые дни острой фазы необходимо придерживаться постельного режима, много пить, соблюдать молочно-растительную диету. Крайне важно отказаться от курения и поддерживать влажность воздуха в помещении, где находится больной, на уровне 40-60%.
Медикаментозная терапия острой стадии cводится к приему препаратов, которые облегчают симптомы и предотвращают развитие осложнений. Для этого используют:
Важную роль играет физиотерапия. Улучшить состояние пациента помогает лечебная гимнастика, физиотерапия, вибрационный массаж.
Хроническая форма заболевания требует продолжительного лечения как при обострении, так и во время ремиссии. Схема терапии предусматривает прием перечисленных препаратов по назначению врача, а также интенсивную программу легочной реабилитации, которая помогает снизить проявления болезни.
Максимально важно устранить из жизни пациента причину, которая спровоцировала развитие хронического бронхита, вести здоровый образ жизни, укреплять иммунитет и правильно питаться.
Профилактика бронхита
Профилактика легочных заболеваний – это комплексный и систематический процесс, цель которого – укрепить защитные силы организма и минимизировать воздействие факторов риска. Для этого необходимо в первую очередь отказаться от курения, защищать легкие от пыли, вредных химических соединений, слишком горячего или сухого воздуха. В рамках профилактики важно своевременно лечить хронические инфекции, предотвращать аллергические реакции и обязательно обращаться к врачу при первых признаках заболевания, проходить ежегодную вакцинацию от гриппа и пневмонии.
ТОП-7 ошибок в лечении кашля. Что на самом деле нужно делать с мокротой?
Кашель – это симптом широкого спектра заболеваний дыхательных путей. Он представляет собой рефлекторный механизм их очистки. В большинстве случаев кашель возникает непроизвольно, но иногда человек может вызвать его собственными усилиями. Острый длится до трех недель, подострый – до восьми недель, хронический – более восьми недель.
Что такое мокрота?
Мокрота – это субстанция, которая накапливается на стенках органов дыхательной системы в случае их заболевания. Секрет в легких и бронхах вырабатывается всегда и отходит в небольших количествах без раздражения кашлевых рецепторов.
Но в условиях развития патологического процесса его становится слишком много. Мокрота различается по составу и бывает:
В любом случае из дыхательных путей она должна удаляться. Ее скопление чревато обструкцией бронхов. Если их просветы будут перекрыты, возникнет дыхательная недостаточность, представляющая угрозу жизни.
Типы кашля
По количеству выделений различают продуктивный и непродуктивный кашель Первый сопровождается отхождением мокроты и, по сути, выполняет свою главную функцию. Второй является сухим. На начальной стадии заболевания он бывает таковым из-за повышенной вязкости мокроты. Но он может возникнуть и под действием иных раздражителей кашлевых рецепторов (воспалительного процесса или стекающего носового секрета).
Обычно кашель сначала бывает непродуктивным, а по мере разжижения мокроты становится влажным. Это доставляет неудобства, но необходимо для выздоровления. Однако неприятные ощущения и незнание принципа действия кашлевого механизма заставляют людей совершать серьезные ошибки при лечении.
Распространенные заблуждения при лечении кашля
Мы собрали самые частые ошибки, которые допускаются при борьбе с кашлем. Избегая их, вы сможете выздороветь быстрее и предотвратить осложнения.
Заблуждение 1. Подавление кашлевого рефлекса при отхождении мокроты
Эта ошибка вызвана неправильным пониманием природы кашля. Люди считают, что проблема заключается именно в нем, поэтому и стремятся устранить неприятный симптом. Однако кашель – это не болезнь, а механизм очистки дыхательных путей. Он помогает бороться с последствиями заболевания в виде скопления мокроты.
Но иногда и понимание необходимости откашляться не помогает. Больной принимает средства для подавления этого рефлекса, избавления от дискомфорта. При влажном кашле возникает ощущение, будто человек сейчас захлебнется. Это хочется предотвратить.
Но принимать противокашлевые препараты в этом случае недопустимо, иначе мокрота будет накапливаться в легких. Необходимо очищать дыхательные пути. В этом помогут муколитические и отхаркивающие препараты.
Заблуждение 2. Лечение кашля антибиотиками
В представлении многих антибиотики – это чудо-средство, которое спасает от запущенных заболеваний. Если кашель очень сильный или долго не проходит, значит, вылечить его можно только антибиотиками. Но это не ошибка – это выбор, который может привести к серьезным побочным эффектам:
Антибиотики назначают для лечения осложнений заболевания, вызвавшего кашель. И только в случае, если они имеют бактериальную природу (например, пневмония). Но сам симптом никогда не вызывается бактериями.
Поэтому принимать антибиотики можно только по показаниям. Без контроля врача к ним лучше не прибегать. Не имея медицинских знаний, не получится правильно выстроить поддерживающую терапию.
Заблуждение 3. Прием муколитических средств при сухом кашле невирусного характера
Многие считают, что сухой кашель – это всегда симптом начала вирусного респираторного заболевания. Но он может вызываться и другими причинами. Бывает, что излишков мокроты в организме нет, и разжижать муколитическими препаратами просто нечего.
Для правильного подбора необходимых медикаментов нужно установить причину кашля:
В таких случаях прием традиционных противокашлевых препаратов не дает эффекта. Люди начинают подозревать осложнения и принимать сильные лекарства, что вредно для организма. Для предотвращения этого лучше сразу обратиться к врачу, который найдет причину кашля.v
Заблуждение 4. Использование неэффективных народных средств
Здесь мы рассмотрим сразу четыре распространенные ошибки, выясним их природу и определим правильный порядок действий.
| Ошибка | Почему это неправильно | Что нужно делать |
|---|---|---|
| Нахождение в сухом помещении во время ОРЗ. | Это устоявшийся миф, будто влажность в помещении препятствует выздоровлению. На самом деле сухой воздух снижает активность интерферонов, необходимых для борьбы с вирусом. | Намеренно повышать влажность в помещении, где находится больной. В этом поможет бытовая техника или обычная влажная уборка. |
| Отказ от лекарств в пользу растительных аналогов. | Люди боятся лекарств, считая их химией. Но растения могут нанести не меньший вред (например, передозировка активным веществом или аллергическая реакция). | Принимать медикаменты, подобранные врачом с учетом диагноза и сопутствующих заболеваний. |
| Лечение горчичниками и банками. | Польза их клинически не подтверждена. Зато вред в виде ожогов кожи и непомерной нагрузки на сосуды очевиден. | Выбирать методы лечения, эффективность которых доказана. |
| Игнорирование кашля. | Многие считают, что кашель, как и насморк, рано или поздно проходит сам. Но он не всегда бывает вызван легкой простудой, поэтому есть риск пропустить серьезное заболевание. | Лечить кашель, предварительно установив его причину. Важно не допустить переход его в хронический, поскольку это делает дыхательные пути более уязвимыми. |
Правильное лечение кашля
Главная задача при лечении респираторного заболевания – освободить легкие от мокроты. В первые несколько дней она может накапливаться, вызывая сухой кашель. Но в дальнейшем секрет должен разжижаться и выводиться из организма.
Если этого не происходит, необходимо принимать муколитические (разжижающие мокроту) и секретомоторные (стимулирующие ее отхождение) медикаменты. Подбирать их лучше под контролем врача.
По наблюдениям пульмонологов, мокрота лучше всего отходит по утрам, в положении лежа на боку. Не следует принимать отхаркивающие препараты на ночь, в противном случае поспать не удастся.
Если сухой кашель вызван не заболеваниями дыхательных путей, а воспалением горла или аллергией, стратегия лечения будет иной. Здесь допустимо подавлять кашлевой рефлекс. Однако это не отменяет необходимости борьбы с заболеванием, вызвавшим его.
Что делать, если мокрота не отходит?
Это вещество накапливает болезнетворные микроорганизмы. К тому же в большом количестве оно препятствует дыханию. Поэтому нельзя допускать, чтобы мокрота скапливалась в легких. Если лекарства не помогают, можно простимулировать ее отхождение дополнительными средствами:
Однако сначала следует посоветоваться с лечащим врачом. Он подскажет оптимальный состав сбора или вещество для ингаляции. Важно, чтобы они не снижали эффективность основной терапии и не вызывали индивидуальных реакций.
В случае, если самостоятельное откашливание невозможно, мокроту убирают с помощью аспиратора. К такой мере прибегают при мышечной слабости.
Гаталова Дагмара Сулимовна, терапевт, эндокринолог, врач медицинских кабинетов 36,6
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ, ПЕРЕД ПРИМЕНЕНИЕМ НЕОБХОДИМО ПРОКОНСУЛЬТИРОВАТЬСЯ СО СПЕЦИАЛИСТОМ