тяжи слизи клетки цилиндрического эпителия что это значит
Основные симптомы эндоцервицита
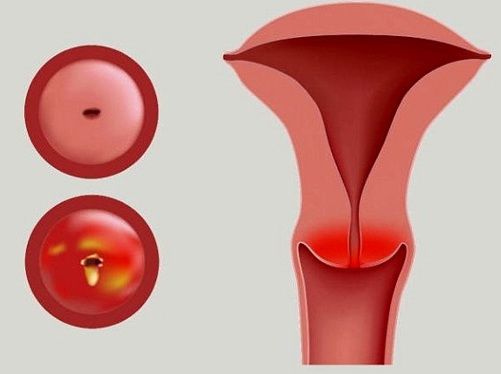
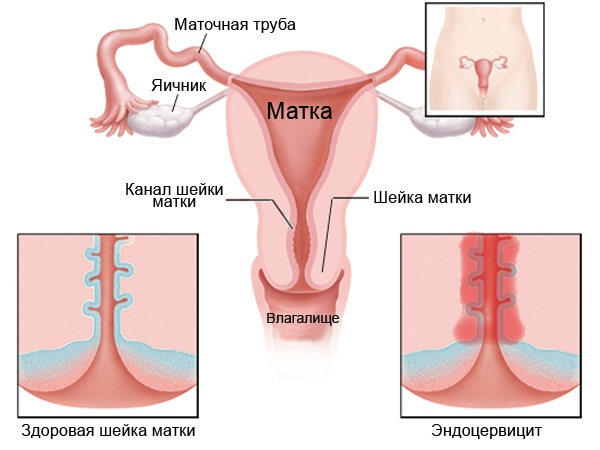
Эндоцервицит — воспаление цервикального канала. Шейка матки напоминает визуально бублик с маленьким отверстием в середине, она отделяет влагалище от самой матки, а узкий канал внутри нее называется цервикальным. Когда его слизистая оболочка воспалена, диагностируется эндоцервицит.
Симптомы эндоцервицита
Так как часто воспаление возникает из-за наличия патологической флоры, например, кишечной палочки, стрептококка, стафилококка, гонококка, симптомы эндоцервицита могут варьироваться в зависимости от возбудителя. Но в целом признаки соответствуют типичным признакам воспалительных гинекологических инфекционных заболеваний:
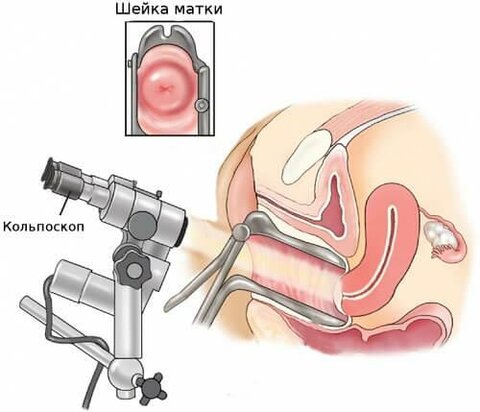
Характерных признаков, которые могут сказать о том, что у женщины точно эндоцервицит, не существует. Заключение возможно после осмотра гинекологом, кольпоскопии и результатов анализов.
При эндоцервиците врач может наблюдать симптомы воспаления, которые отражаются на тканях цервикального канала:
Так как цервикальный канал, шейка матки и влагалище представляют собой части единой системы, признаки воспаления врач может увидеть и с внешней, влагалищной, стороны шейки матки. При атрофической форме заболевания, которая характерна для климакса, кроме воспаления будут присутствовать признаки истончения внутреннего слоя цервикального канала.
Несмотря на то что заболевание вызывается патогенной флорой, не наблюдается значительного ухудшения общего состояния — среди симптомов нет температуры и слабости.
При гонорейном эндоцервиците может быть более острая симптоматика, формируются гнойные микроабсцессы, из которых периодически вытекает гнойное содержимое.
Лечение эндоцервицита подразумевает борьбу с патологической микрофлорой, которая вызвала воспаление. Требуется точно определить возбудителя, чтобы назначить правильно антибиотики. Самолечение может привести к хронизации процесса и осложнениям. Поэтому при первых признаках заболевания следует обратиться в специализированную клинику, такую как Dr. AkNer, где женщине смогут оказать помощь согласно современным рекомендациям.
Гинекологический мазок «на флору»: на что смотреть, и как понять
Большинству женщин мазок «на флору» знаком, как самый «простой» гинекологический анализ. Однако исследование куда «полезнее», чем может казаться. И всего несколько (а то и одно) отклонений способны подсветить значимые проблемы, еще до появления каких-либо симптомов. Так как же понять полученные результаты? Рассказываем по пунктам.
1. Эпителий
Как известно, любой живой объект в природе имеет ограниченный срок жизни, по истечении которого он погибает «от старости».
Эпителий в гинекологическом мазке – это и есть слущенные «старые» клетки слизистой оболочки влагалища, цервикального или уретры (в зависимости от оцениваемого локуса). Которые могут присутствовать в материале в умеренных количествах.
Превышение нормативных пределов («много» или «обильно») может указывать на:
Уменьшение или отсутствие эпителия в мазке – на атрофические изменения, недостаток эстрадиола или избыток андрогенов.
Кроме того, ввиду зависимости эпителия от уровня половых гормонов, его количество в материале может сильно меняться в зависимости от дня цикла, начиная с единичного «в поле зрения» в самом начале – до умеренного и даже большого количества ближе к овуляции и во время нее.
А появление в мазке так называемых «ключевых клеток» (эпителий, «облепленный» мелкими кокковыми бактериями) – является маркером бактериального вагиноза.
2. Лейкоциты
«Норма» лейкоцитов в мазке также сильно зависит от стадии цикла и уровня половых гормонов, а также исследуемого локуса.
Так, за «максимум» для:
Повышение показателя – очевидно, свидетельствует о воспалении, а полное отсутствие может иметь место в норме в самом начале цикла.
Слизь
Результат «отсутствует», «мало» или «умеренно» для этого показателя является нормой, что тоже связано с индивидуальными особенностями гормонального фона и циклом.
А вот «много» слизи в мазке – может свидетельствовать о том, что мазок взят в середине цикла, дисбиотических изменениях или избытке эстрогенов. Поэтому требует внимания специалиста или, как минимум, контроля в динамике.
Флора
Преобладающей флорой женских половых путей в норме у женщин репродуктивного возраста, как известно, являются лактобактерии (или палочки Дедерлейна). Количество которых может быть от умеренного до обильного, в том зависимости, в том числе, от фазы менструального цикла.
Патологические элементы
Присутствия мицелия грибов, трихомонад, диплококков (в том числе и возбудитель гонореи), лептотрикса, мобилункуса и прочих патогенных микроорганизмов в нормальном мазке не допускается, даже в минимальном количестве. А их выявление – серьезный повод незамедлительно обратиться за лечением.
Цитологическая диагностика заболеваний шейки матки
Цитологическое исследование мазков из шейки матки позволяет оценить состояние слизистой оболочки, наличие или отсутствие признаков патологических процессов (реактивных, предопухолевых, опухолей). При выявлении другими лабораторными методами инфекционного агента (вирус папилломы человека, бактериальные и паразитарные инфекции), цитологический метод позволяет оценить реакцию организма на инфекционный агент, наличие или отсутствие признаков повреждения, пролиферации, метаплазии или трансформации эпителия. Возможно также при исследовании мазка определить причину изменений эпителия (наличие воспаления с ориентировочным или уверенным определением патогенной микробиоты (микрофлоры), патологических процессов, связанных с гормональным, лекарственным, механическим, лучевым воздействием на организм женщины и шейку матки, состояний, чреватых опасностью возникновения дисплазии и рака шейки матки, а при их развитии установить правильный диагноз. В связи с этим цитологическое исследование применяют как при скрининге (мазки с визуально нормальной шейки матки), так и при наличии видимых при гинекологическом осмотре изменений слизистой оболочки.
Получение материала
Рак шейки матки чаще всего развивается в зоне трансформации, ему предшествуют фоновые процессы и внутриэпителиальные поражения (дисплазия эпителия), которые могут располагаться на небольших участках, поэтому важно, чтобы материал был получен со всей поверхности шейки матки, особенно из зоны стыка плоского и цилиндрического эпителия. Число измененных клеток в мазке бывает различным, и если их мало, то увеличивается вероятность, что патологические изменения могут быть пропущены при просмотре препарата. Для эффективного цитологического исследования необходимо учитывать:
Материал из шейки матки должен брать врач-гинеколог или (при скрининге, профилактическом осмотре) хорошо обученная медицинская сестра (акушерка).
Важно, чтобы в мазок попадал материал из зоны трансформации, так как около 90% опухолей исходит из зоны стыка плоского и цилиндрического эпителия и зоны трансформации и только 10% из цилиндрического эпителия цервикального канала.
С диагностической целью материал получают раздельно из эктоцервикса (влагалищной порции шейки матки) и эндоцервикса (цервикального канала) с помощью шпателя и специальной щетки (типа Cytobrush). При проведении профилактического осмотра используют Cervex-Brush, различные модификации шпателя Эйра и другие приспособления для получения материала одновременно из влагалищной части шейки матки, зоны стыка (трансформации) и цервикального канала.
Перед получением материала шейку матки обнажают в “зеркалах”, дополнительных манипуляций не проводят (шейку не смазывают, слизь не удаляют; если слизи много – ее аккуратно снимают ватным тампоном, не надавливая на шейку матки.). Щетку (шпатель Эйра) вводят в наружный зев шейки матки, осторожно направляя центральную часть приспособления по оси цервикального канала. Далее ее наконечник поворачивают на 360° (по часовой стрелке), достигая тем самым получения достаточного числа клеток из эктоцервикса и из зоны трансформации. Введение инструмента выполняют очень бережно, стараясь не повредить шейку матки. Затем щетку (шпатель) выводят из канала.
Приготовление препаратов
Перенос образца на предметное стекло (традиционный мазок) должен происходить быстро, без подсушивания и потери прилипших к инструменту слизи и клеток. Обязательно перенести на стекло материал с обеих сторон шпателя или щетки.
Если предполагается приготовление тонкослойного препарата с помощью метода жидкостной цитологии, головку щетки отсоединяют от ручки и помещают в контейнер со стабилизирующим раствором.
Фиксация мазков выполняется в зависимости от предполагаемого метода окрашивания.
Окрашивание по Папаниколау и гематоксилин-эозином наиболее информативны в оценке изменений эпителия шейки матки; любая модификация метода Романовского несколько уступает этим методам, однако при наличии опыта позволяет правильно оценить и характер патологических процессов в эпителии и микрофлору.
Клеточный состав мазков представлен слущенными клетками, находящимися на поверхности эпителиального пласта. При адекватном получении материала с поверхности слизистой оболочки шейки матки и из цервикального канала в мазок попадают клетки влагалищной порции шейки матки (многослойный плоский неороговевающий эпителий), зоны стыка или трансформации (цилиндрический и, при наличии плоскоклеточной метаплазии, метаплазированный эпителий) и клетки цервикального канала (цилиндрический эпителий). Условно клетки многослойного плоского неороговевающего эпителия принято делить на четыре типа: поверхностные, промежуточные, парабазальные, базальные. Чем лучше выражена способность эпителия к созреванию, тем более зрелые клетки попадают в мазок. При атрофических изменениях на поверхности эпителиального пласта расположены менее зрелые клетки.
Интерпретация результатов цитологического исследования
Наиболее распространенная в настоящее время – классификация Bethesda (The Bethesda System), разработанная в США в 1988 г, в которую вносили несколько изменений. Классификация создана для более эффективной передачи информации из лаборатории врачам клинических специальностей и обеспечения стандартизации лечения диагностированных нарушений, а также последующего наблюдения за больными.
В классификации Bethesda выделяют плоскоклеточные интраэпителиальные поражения низкой и высокой степени (squamous intraepithelial lesions of low grade and high grade – LSIL и HSIL) и инвазивный рак. Плоскоклеточные интраэпителиальные поражения низкой степени включают изменения, связанные с папилломавирусной инфекцией и слабой дисплазией (CIN I), высокой степени – умеренную дисплазию (CIN II), тяжелую дисплазию (CIN III) и внутриэпителиальный рак (cr in situ). В этой классификации имеются также указания на специфические инфекционные агенты, вызывающие заболевания, передавае мые половым путем.
Для обозначения клеточных изменений, которые трудно дифференцировать между реактивными состояниями и дисплазией предложен термин ASCUS – atypical squamous cells of undetermined significance (клетки плоского эпителия с атипией неясного значения). Для клинициста этот термин мало информативен, однако он нацеливает врача на то, что данная пациентка нуждается в обследовании и/или в динамическом наблюдении. В классификацию Bethesda в настоящее время введен также термин NILM – no intraepithelial lesion or malignancy, объединяющий норму, доброкачественные изменения, реактивные изменения.
Так как данные классификации используются в практике врача-цитолога, ниже приведены параллели между классификацией Bethesda и классификацией, распространенной в России (Табл. 22). Цитологическое стандартизованное заключениепо материалу из шейки матки (форма № 446/у), утверждено приказом Минздрава России от 24.04.2003 № 174.
Причины получения неполноценного материала различны, поэтому цитолог перечисляет типы клеток, обнаруженные в мазках и по возможности указывает причину, по которой материал признан неполноценным.
«Мазок на флору»: о чём расскажет анализ?
Исследование «Мазок на флору» относится к микроскопическому виду анализа. Тест назначают при подозрении на инфекционный процесс репродуктивных органов.
Для проведения анализа необходимо получить мазок. У мужчин биотопом является уретра, у женщин — цервикальный канал, влагалище, уретра. Исходя из места локализации патологического процесса, врач может направить женщину сдать мазок только из влагалища или цервикального канала. Однако чаще требуются все три локуса сразу.
| Взятие мазка — процедура безболезненная и безопасная. Все беременные женщины также сдают мазок минимум три раза: первый визит, 30 и 36 неделя, при условии нормально протекающей беременности. Полученный мазок переносится на стекло, высушивается и окрашивается, после чего врач-лаборант исследует препарат под микроскопом и описывает его. Бланк результата содержит информацию о микрофлоре, лейкоцитах, эпителиальных клетках и патологических агентах. |  |
Микрофлора
В процессе анализа врач описывает её тип, обильность. В норме должна преобладать палочковая флора. Палочки являются представителями лактобактерий, поддерживают определенный уровень pH. Основная роль палочек — защита влагалища от болезнетворных микроорганизмов и стимулирование местных реакций иммунитета. Когда в мазке присутствует иные бактерии, например, кокковые, число палочек снижается. Такое состояние указывает на дисбиоз и требует обязательной коррекции.
Лейкоциты
Лейкоциты в мазке позволяют судить о наличии воспалительной реакции. Число лейкоцитов в графе «результаты» указывается через дефис. Первая и вторая цифры соответствуют минимальному и максимальному числу, обнаруженному в полях зрения микроскопа. Для каждого локуса есть свои референтные показатели. В цервикальном канале допустимо не больше 25 клеток в поле зрения, в уретре — не более 5, во влагалище — не более 10.
Увеличение абсолютного число лейкоцитов говорит о воспалении, поэтому необходимо получить консультацию гинеколога или уролога.
Эпителий
Эпителиальные клетки в препарате располагаются пластами или разрозненно в виде отдельных клеток. В мазке их число должно быть единичным. В случае увеличения количества клеток эпителия, врач указывает: умеренно — означает, что в одном поле зрения находятся до 10 эпителиальных клеток, много — до 20, обильно — свыше 25.
Изменение размера и морфологии клеток эпителия, могут косвенно говорить о воспалительной реакции или о проблемах гормонального характера. Клетки эпителия, покрытые по всей поверхности кокками, носят название «ключевых клеток». Обнаружение их в мазке является морфологическим критерием бактериального вагиноза.
Слизь
Значения «мало», «умеренно», «отсутствует» являются вариантом нормы. Если слизь присутствует в большем количестве, то это признак дисбиотических нарушений во влагалище.
Патологические элементы
В мазке врач может идентифицировать мицелий и споры дрожжеподобных грибков, трихомонады, актиномицетов, сперматозоиды и др. Но определить точную видовую принадлежность возбудителя не сможет из-за ограничений метода. Например, в урогенитальном тракте человека обитают несколько представителей рода Neisseriaceae, которые похожи между собой, поэтому отличить в стандартном микроскопе не представляется возможным.
Диагностическая чувствительность микроскопии при диагностике гонококковой инфекции в России составляет 30%, а трихомонадной инфекции — 44–68%. Микроскопия носит описательный характер, для точного определения вида возбудителя необходимо использовать молекулярно-биологические методы (ПЦР, NASBA) и культуральный метод.
Современные возможности колькоскопии (часть вторая)
Нормальные кольпоскопические картины
К нормальным картинам кольпоскопии относятся следующие визуализации:
1. Оригинальный (подлинный) сквамозный эпителий. Иначе называется многослойный плоский эпителий. При кольпоскопии данный тип эпителия визуализируется в виде гладкой и блестящей поверхности, выстилающей влагалищную часть шейки матки и стенки влагалища. Имеет розовую окраску. Во время беременности и непосредственно перед менструацией цвет эпителия меняется до фиолетового в результате усиления кровотока в сосудах. При обработке раствором уксусной кислоты многослойный плоский эпителий бледнеет незначительно, равномерно. При окраске раствором Люголя в норме равномерно и густо окрашивается в темно-коричневый цвет.
2. Цилиндрический эпителий, представляет собой однорядный слой клеток, продуцирующих цервикальную слизь. Располагается на поверхности цервикального канала — канала шейки матки, соединяющего полость матки и влагалище. При кольпоскопии цилиндрический эпителий определяется в виде мелкобугристой поверхности, уровень которой несколько ниже уровня многослойного плоского эпителия. При наличии эктопии цилиндрический эпителий выглядит в виде образований в виде гроздьев, различных форм и размеров. Участки эктопии обычно хорошо видны после обработки уксусной кислотой. Цилиндрический эпителий слабо реагирует на раствор Люголя. При проведении кольпоскопии невозможно дифференцировать врожденную эктопию от приобретенной.
3. Зона трансформации. Также называется зона превращения. Нормальная зона трансформации возникает в результате перекрытия цилиндрического эпителия многослойный плоским. Иными словами, зона трансформации располагается между соединением двух типов эпителия шейки матки. Границей считают линию, на которой располагается самая дальняя железа от наружного зева. Зона превращения представлена метапластическим эпителием, железами шейки матки (как открытыми, так и закрытыми). Но зона трансформации не во всех случаях соответствует гистологическому месту перехода. Часто она имеет меньший размер. Зона трансформации может располагаться в цервикальном канале, а также и на поверхности экзоцервикса (влагалищная часть шейки матки). Случаи, когда зона трансформации сочетается с эктопией, часто в клинической практике называются псевдоэрозией.
Проба с 3% уксусной кислотой (или 0,5% раствором салициловой кислоты). При проведении данной пробы под действием уксуса происходит кратковременный отек эпителия, набухание клеток, сокращение сосудов, находящихся под эпителием, нарушение кровообращения тканей, что при кольпоскопии проявляется в виде изменения цвета эпителия. Также для этих целей может быть использован адреналин, молочная кислота. Раствор не втирают, а осторожно промокают ватным шариком. Необходимо помнить, что процесс побеления эпителия занимает примерно 1-2 минуты, а через 2 минуты картина нормализуется. Проба с 3% уксусной кислотой является самым важным, решающим этапом расширенной кольпоскопии, так как с ее помощью гинеколог может получить максимальное количество информации.
1. Проба с 3% уксусной кислотой позволяет отчетливо отдифференцировать многослойный плоский и цилидрический эпителий. Цилидрический эпителий контурируется и выглядит как гроздья винограда.
2. Изменения плоского эпителия проявляются в виде побеления различной интенсивности и длительности.
Белым может стать, например, атрофический или метапластический эпителий, при этом контуры участков будут расплывчатыми, а эффект побеления — невыраженным и непродолжительным. Нормальные сосуды при обработке уксусом, обычно, исчезают на короткое время, атипичные сосуды, как правило, не изменяются.
Часто только с помощью пробы Шиллера можно выявить патологически измененный эпителий в виде немых, не окрашиваемых йодом, йоднегативных участков эпителия. Четко очерченные зоны йоднегативного эпителия подозрительны на атипию. Женщине требуется дальнейшее обследование или наблюдение.
После проведения пробы Шиллера возможна повторная аппликация уксусной кислоты. Уксусная кислота смывает следы раствора Люголя с цилиндрического эпителия и не смывает с многослойного плоского эпителия, что может позволить лучше разглядеть стык эпителиальных клеток, что особенно важно при необходимости биопсии.