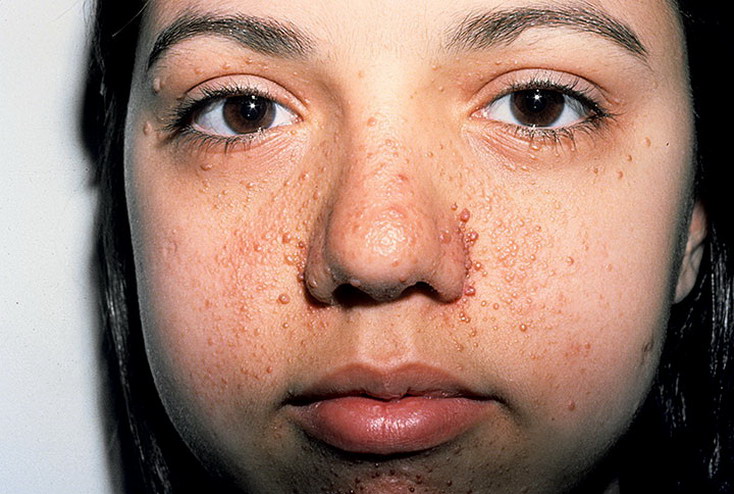туберозный склероз что это такое
Туберозный склероз
Туберозный склероз, или заболевание Бурневилля, является редким генетическим нарушением, при котором отмечается склонность к развитию доброкачественных опухолей по всему организму. Показатели заболеваемости составляют один случай на 30 тыс. населения. У новорожденных этот показатель ниже в 3–4 раза (один случай на 6–10 тыс.). Хотя туберозный склероз является наследственным заболеванием, существует вероятность возникновения спорадических случаев.
Почему возникает туберозный склероз?
Наследование заболевания осуществляется по аутосомно-доминантному типу и связано с генами, распложенными в девятой (длинное плечо, участок 34) и тринадцатой хромосоме (короткое плечо, участок 13). В первом случае нарушается кодирование белка гамартрина, а во втором ― туберина. Точная роль этих белков в организме до конца не изучена, однако известно, что они участвуют в механизмах, ответственных за подавление роста опухолевых клеток. При нарушении функций данных белков оказываемый ими эффект изменяется в противоположную сторону, что и приводит к развитию опухолей.
Клинические проявления туберозного склероза
В зависимости от того, в каком органе локализован патологический очаг, у пациента может наблюдаться разнообразная клиническая картина. Поражение головного и спинного мозга при туберозном склерозе являются самыми частыми и сопровождаются следующей симптоматикой:
Практически в каждом случае туберозного склероза отмечаются различные поражения кожи. Данная группа симптомов отличается большим разнообразием, но среди наиболее частых признаков можно выделить:
Среди органов-мишеней при туберозном склерозе можно отметить легкие, почки, сердце, кишечник, печень. В зависимости от объема поражения и конкретного органа у пациента проявляются специфические симптомы, например при поликистозе почек отмечается артериальная гипертензия, гематурия, полиурия и др. Выраженная клиническая картина проявляется не всегда. Часто встречаются формы туберозного склероза, для которых характерно длительное бессимптомное течение, что сильно затрудняет своевременную диагностику заболевания.
Подход к диагностике
Диагностика туберозного склероза возможна лишь при комплексном обследовании пациента. При этом необходимо подключить большое количество специалистов (нефролога, офтальмолога, невролога, кардиолога, дерматолога и т. д.). Список обследования может включать в себя такие методы, как электроэнцефалография, МРТ, КТ, УЗИ, нейросонографию, осмотр глазного дна, томографию сетчатки и др.
Существует и более точная, генетическая диагностика туберозного склероза. Суть её заключается в поиске мутаций в генах TSC1 и TSC2 методом секвенирования, с помощью которого можно получить аминокислотную последовательность, характерную для того или иного белка, и сравнить её с вариантом нормы. Секвенирование является точным методом диагностики и отлично подходит для выявления туберозного склероза на доклиническом этапе. Пройти обследование рекомендуется всем лицам, у которых имеются случаи заболевания у близких родственников. Тест на туберозный склероз также могут сдать люди, у которых имеются характерные признаки болезни. Кроме того, диагностику может пройти любой желающий, для этого требуется сдать кровь из вены.
Таргетная терапия эпилепсии
«Эверолимус» — эффективный, приемлемо переносимый препарат в лечении субэпендимальных гигантоклеточных астроцитом и ангиомиолипом, ассоциированных с туберозным склерозом. Он обладает потенциалом таргетного воздействия на множество клинических проявлений туберозного склероза (в том числе эпилепсию), снижая риск жизнеугрожающих осложнений.
Для лечения инфантильных спазмов препаратами первого выбора являются «Вигабатрин» («Сабрил», «Сабрилекс») и гормональные средства (синактен депо — синтетический полипептид со свойствами эндогенного адренокортикотропного гормона).
В медико-генетическом центре «Геномед» выполняется широкий спектр молекулярно-генетических исследований, в том числе и анализ на туберозный склероз. С помощью современного оборудования и квалифицированного персонала можно получить объективную и точную информацию о состоянии здоровья, выявить широкий спектр генетических нарушений, после чего подобрать адекватную тактику лечения.
Что такое туберозный склероз: симптомы, диагностика и лечение
Туберозный склероз — редкое (1 случай на 30 000 человек) генетическое заболевание, вызывающее образование опухолей в органах по всему телу. Поражаются чаще всего внутренние органы (почки, сердце, легкие), но на начальной стадии заболевание может проявлять себя внешне: на коже лица появляются множественные новообразования.
Впервые «туберсы» (от лат. tuber — нарост) — новообразования в головном мозге — описывает невролог Бурневилль, поэтому в некоторых источниках данную болезнь можно встретить под его именем.
Лечение и прогноз туберозного склероза — задача не из легких: здесь нужен целый ряд грамотных специалистов и проведение множества обследований. При этом прогноз будет зависеть от здоровья пациента в целом, как быстро ему поставили правильный диагноз и как скоро начали лечение. В лучшем случае пациенты с ТС могут прожить довольно долгую жизнь.
Причины туберозного склероза
Болезнь Бурневилля имеет генетическую природу и обусловлена мутациями в генах TSC1 и TSC2, в связи с чем у больных наблюдается неконтролируемый рост опухолевых тканей.
Выделяют 2 типа туберозного склероза в зависимости от локализации:
Мнение эксперта
Автор: Андрей Игоревич Волков
Врач-невролог, кандидат медицинских наук
Туберозный склероз — очень редкое заболевание, генетическое, характеризуется развитием доброкачественных опухолей в различных органах. ТС диагностируется в период полового созревания. Примерная частота — 1 на 6000. Если один из родителей имеет такое заболевание, то шанс того, что оно обнаружится у ребенка, составляет 50%. В то же время есть статистика, показывающая что 2/3 случаев — это новые мутации.
Клинические проявления заболевания очень разнообразны и зависят от локализации опухолей. Поражения ЦНС перекрывают поток нервных импульсов, приводят к задержке когнитивного развития, провоцируют судороги, спазмы. Туберомы могут разрастаться и перекрывать поток спинномозговой жидкости, что становится причиной односторонней гидроцефалии. Ангиолипомы (опухоли почек) и поликистоз почек провоцируют развитие артериальной гипертензии. Очень часто встречаются поражения кожи.
Для диагностики используются большие и малые признаки. Чтобы поставить диагноз туберозный склероз, достаточно двух больших признаков или одного большого признака в сочетании с двумя (и более) малыми. Обязательно нужны анализы крови и мочи, УЗД почек, ЭКГ, ЭЭГ, КТ, МРТ, генетические исследования.
Формы заболевания
ТС имеет два основные формы:
Симптомы туберозного склероза
Болезнь Бурневилля имеет довольно вариабельную клиническую картину, но в целом все признаки протекания болезни можно разделить на первичные и вторичные.
Для точного диагностирования туберозного склероза специалисту нужно подтверждение, как минимум двух первичных признаков или одного первичного признака и двух вторичных признаков.
У детей симптоматика следующая:
Поражение ЦНС
Поражение центральной нервной системы может проявляться по-разному. У пациента могут наблюдаться:
При поражении ЦНС на мозге появляются:
Дерматологические симптомы
Данное заболевание довольно активно проявляет себя внешне. Так, у больного могут обнаруживаться следующие симптомы:
Офтальмологические симптомы
У 50% пациентов наблюдаются офтальмологические симптомы, сложность заключается лишь в том, что их трудно обнаружить на ранних этапах. Проявляется заболевание на этом уровне в появлении доброкачественной опухоли (гамартома, нередко — множественных) сетчатки и зрительного нерва. Обычно опухоль локализуется рядом с оптическим диском.
Проявляет себя гамартома падением зрения, депигментацией радужки, отеком диска зрительного нерва, косоглазием, катарактой и пр.
Поражение внутренних органов
Новообразования внутренних органов при ТС часто бывают множественными и поражают парные органы. Какое-то время течение болезни может быть бессимптомным. Чаще других при ТС поражаются следующие органы:
Два последних нарушения приводят также к образованию дефектов зубов (углубления на эмали).
Диагностика туберозного склероза
ТС довольно трудно диагностировать. Как уже говорилось выше, иногда заболевание может протекать бессимптомно. Так как болезнь проявляет себя в разных органах (от глаз до кишечника), необходимы будут совместные усилия нескольких специалистов и проведение обширного обследования. Для начала специалистами проводится опрос пациента, который обычно содержит следующие вопросы:
Невролог осматривает пациента с целью найти какие-либо неврологические патологии (приступы эпилепсии, расстройства интеллекта и пр.).
Дерматологический осмотр нацелен на нахождение бугорков на коже или признаков ее обесцвечивания.
Офтальмолог осматривает глазное дно, сетчатку, зрительный нерв.
Также проводятся следующие обследования:
Лечение туберозного склероза
Полностью вылечиться от ТС на данный момент невозможно, так как заболевание является генетическим. Курс терапии призван прервать признаки болезни и улучшить общее состояние пациента.
Антиконвульсантная терапия является основной в лечении ТС, так как данное заболевание сопровождается частыми припадками эпилепсии, а степень олигофрении напрямую связана с частотой эпиприступов.
Врачами обычно назначаются препараты следующего рода:
Пациентам с ТС также важно правильно питаться: необходимо увеличить потребление жиров и уменьшить — белков и углеводов.
В случае тяжелого протекания болезни пациентам назначается операция (в зависимости от места локализации опухоли): удаляют опухоли в головном мозге, почках, органах ЖКТ и пр. Если опухоли множественные, нередко удаляется орган целиком. Бугорки на коже удаляют лазером или методом криодеструкции.
Для детей также необходима консультация психотерапевта для предупреждения олигофрении. Лечение в детском возрасте призвано устранить нервные судороги. При локализации опухолей в сердце или почках лечат сердечную и почечную недостаточность. Внутричерепные опухоли подлежат удалению, так как они провоцируют рост внутричерепного давления. Вовремя поставленный диагноз и грамотное лечение дает шансы ребенку прожить довольно долгую жизнь.
Осложнения
ТС — заболевание довольно опасное: диагностировать его трудно, вылечить практически невозможно, так еще и встречается ряд осложнений, а именно:
ТС опасен целым рядом осложнений, каждое из которых, в свою очередь, требует отдельного лечения, именно поэтому так важно вовремя поставить правильный диагноз и приступить к лечению ТС.
Прогноз заболевания
Полностью данное заболевание устранить невозможно, но вот облегчить симптомы — вполне. Поэтому так важно диагностировать ТС на ранних этапах: возможно для борьбы с признаками еще будет достаточно традиционной терапии без хирургического вмешательства.
Поэтому при обнаружении ряда вышеописанных симптомов (особенно у детей) сразу необходимо проконсультироваться с врачом, сдать необходимые анализы и пройти обследование. Так как ТС — нарушение генетическое, то людям, в чьих семьях оно встречалось, на стадии планирования беременности рекомендуется консультация медицинского генетика.
Туберозный склероз
Туберозный склероз — генное заболевание, характеризующееся поражением нервной системы в виде эпилепсии и олигофрении, полиморфными кожными симптомами, опухолевыми и неопухолевыми процессами в соматических органах. Диагностический алгоритм состоит из обследования нервной системы (МРТ, КТ головного мозга, ЭЭГ), офтальмологического исследования, обследования внутренних органов (УЗИ, МРТ сердца, КТ почек, рентгенография легких, ректороманоскопия). Главными направлениями лечения являются: противоэпилептическая терапия, нейропсихологическая коррекция, наблюдение и своевременное хирургическое лечение новообразований.
МКБ-10
Общие сведения
Туберозный склероз (ТС) — наследственная нейроэктодермальная патология, проявляющаяся изменениями кожи, эпилептическими приступами, олигофренией (умственной отсталостью) и возникновением новообразований различной локализации. Наряду с нейрофиброматозом, болезнью Гиппеля-Линдау, синдромом Луи-Бар, болезнью Стерджа-Вебера и др., ТС относится к факоматозам. Заболеваемость составляет 1 случай на 30 тыс. населения, среди новорожденных — 1 случай на 6-10 тыс. Известны не только семейные, но и спорадические случаи. Причем последние составляют до 70%.
Впервые туберозный склероз был описан Реклингхаузеном в 1862 г. Француз Бурневилль в 1880 г. подробно исследовал морфологические изменения, происходящие в головном мозге при этом заболевании, и впервые употребил термин «туберозный склероз». В 1890 г. дерматолог Прингл сделал описание ангиофибром лица у пациентов с ТС. Поэтому в литературе по неврологии можно встретить синонимичное название ТС — болезнь Бурневилля-Прингла.
Причины туберозного склероза
Заболевание имеет генетическую природу. Большинство случаев обусловлено возникновением новых мутаций и лишь 30% аутосомно-доминантным наследованием генных аберраций, имеющихся у родителей. Выделяют туберозный склероз тип 1, развитие которого обусловлено мутациями в гене 34 локуса 9-й хромосомы, ответственном за кодирование гамартина, и туберозный склероз тип 2, связанный с нарушениями в 13-ом участке 16-й хромосомы, отвечающем за кодирование туберина.
Биохимические аспекты патогенеза до конца не изучены. Известно только, что в норме гамартин и туберин являются факторами подавления опухолевого роста. Морфологическим субстратом выступают разросшиеся глиальные элементы церебральной ткани, гистологически представленные гигантскими клетками с атипично увеличенными ядрами и большим числом отростков. Глиальные разрастания формируют субэпендимальные узлы, корковые туберы и специфические островки в белом веществе. Все эти образования имеют тенденцию к обызвествлению. Субэпендимальные узлы зачастую дают начало образованию гигантоклеточной астроцитомы. В 10% случаев отмечается поражение тканей мозжечка. Глиальные разрастания наблюдаются также на диске зрительного нерва и в периферических отделах сетчатки.
Симптомы туберозного склероза
Клиника, которую имеет туберозный склероз, очень вариабельна. Она включает поражение центральной нервной системы (ЦНС), дерматологические и офтальмологические проявления, новообразования внутренних органов. Дебют приходится на различные возрастные периоды, но чаще туберозный склероз манифестирует в течение первых 5-ти лет жизни. Возможны различные по тяжести варианты течения. В легких случаях пациенты имеют ряд факультативных неспецифических симптомов и зачастую не проходят диагностику на наличие ТС. Туберозный склероз в стертой форме протекает без эпиприступов, олигофрении и расстройств поведения.
Поражение ЦНС
Изменения в ЦНС выступают доминирующими проявлениями ТС. Среди них наиболее часто (в 80-90% случаев) встречается судорожный синдром, с которого обычно манифестирует заболевание. Для эписиндрома, дебютирующего на первом году жизни, характерны инфантильные спазмы (синдром Веста), затем трансформирующиеся в синдром Леннокса-Гасто. Возможны атипичные абсансы, сомато- и сенсомоторные пароксизмы, вторично-генерализованные приступы. Возникновение в возрасте до года, высокая частота и гетерогенность приступов сопровождаются их резистентностью к антиконвульсантной (противоэпилептической) терапии. Эпилептические пароксизмы являются причиной задержки психического развития и нарушений поведения (агрессивности, аутизма, СДВГ) у детей.
В половине случаев туберозный склероз сопровождается выраженной в различной степени олигофренией. Наряду с эпилепсией, причиной ее развития считается наличие корковых туберов. Уже в младшем возрасте у детей отмечается анормальное поведение: общее беспокойство, капризность и недовольство наряду с медлительностью, затруднениями переключаемости внимания. Степень этих нарушений тем выше, чем раньше возник туберозный склероз. У большинства пациентов также наблюдаются нарушения сна. Они характеризуются ночными пробуждениями, инсомнией, сомнамбулизмом, ранним утренним переходом от сна к бодрствованию.
Дерматологические симптомы
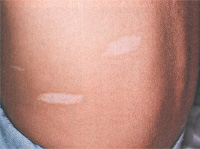
Изменения со стороны кожи сопровождают туберозный склероз практически в 100% случаев. Они характеризуются большим полиморфизмом элементов и их сочетаний. Чаще всего (в 90% случаев) наблюдаются пятна гипопигментации, которые возникают обычно в первые 3 года жизни и в дальнейшем увеличивают свое количество. Они асимметрично разбросаны по ягодицам, туловищу и на передне-латеральных поверхностях конечностей. Возможна депигментация ресниц, бровей и волос. В 14% случаев выявляются участки гиперпигментации в виде пятен, более характерных для нейрофиброматоза. Как правило, их насчитывается не более 5 штук.
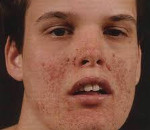
Ангиофибромы лица по различным данным отмечаются у 50-90% пациентов и образуются в основном после 4-летнего возраста. Это множественные или одиночные плотные узелки в виде зерен проса, красноватого или желтоватого цвета. «Шагреневая кожа» имеет место в 21–68 % случаев. Обычно возникает в период от 10 до 20 лет. Представляет собой асимметричные участки жесткой огрубевшей кожи, локализующиеся на спине и пояснице, имеющие размер от 2-3 мм до 10 см. При дерматоскопии видно, что шагреневые участки состоят из множества фиброзных гамартом.
В 25% случаев туберозный склероз сопровождается образованием фиброзных бляшек, в 30% случаев — мягких дерматофибром. До 50% больных после пубертата имеют склонные к прогредиентному росту околоногтевые фибромы. Последние более часто располагаются на ступнях. Имеют вид тусклых красных узелков или папул, окружающих ногтевую пластинку.
Офтальмологические симптомы
Отмечаются редко, хотя почти у половины больных ТС выявляется наличие гамартом зрительного нерва и/или гамартом сетчатки. Гамартомы могут иметь плоскую гладкую, незначительно возвышающуюся поверхность или представляют собой узловатое образование, иногда встречаются гамартомы смешанного типа — узловатые в центре. Основным проявлением гамартом является прогрессирующее падение зрения, но зачастую наблюдается их субклиническое течение. Возможны и другие офтальмологические расстройства: депигментация радужки, отек диска зрительного нерва, колобома, косоглазие, ангиофибромы век, катаракта.
Поражение внутренних органов
Новообразования соматических органов, сопровождающие туберозный склероз, отличаются множественностью и частым двусторонним поражением парных органов, длительно протекают субклинически. Период их манифестации колеблется от 5 до 40 лет. К наиболее патогномоничным для ТС новообразованиям относятся: рабдомиома сердца, кисты легких, поликистоз почек, гамартомы печени, ректальные полипы. В 4,5% случаев при ТС наблюдаются злокачественные опухоли, чаще почечно-клеточный рак.
Со стороны сердечно-сосудистой системы выявляются опухоли сердца. В 30-60% случаев это рабдомиомы. При их внутриутробном развитии может наблюдаться антенатальная гибель плода. У половины новорожденных с ТС рабдомиомы выявляются случайно при выполнении ЭхоКГ. У маленьких детей они проявляются аритмией, синдромом WPW, тахикардией, фибрилляцией желудочков. Интрамуральное положение рабдомиомы влечет за собой расстройство сократимости; обтурация опухолевой массой сердечных камер приводит к сердечной недостаточности. У старших детей рабдомиомы преимущественно бессимптомны; возможна блокада ножки пучка Гиса, псевдоишемические отклонения на ЭКГ. Зачастую наблюдается регресс и даже полное исчезновение рабдомиомы к 6-летнему возрасту.
Поражение легких отмечается у пациентов, имеющих туберозный склероз, после 30 лет. На рентгенограмме определяется характерная для множественных легочных кист картина «сотового легкого». Поражение ЖКТ включает опухоли полости рта, дефекты зубной эмали, множественные или одиночные гамартомы в печени, не склонные к малигнизации полипы прямой кишки. Поражение почек сопровождают туберозный склероз в 50-85%. Могут отмечаться ангиомиолипомы, кисты, гломерулосклероз, нефрокальциноз, интерстициальный нефрит, гломерулонефрит. Патология почек выступает второй после поражения ЦНС причиной летального исхода при ТС.
Диагностика
Диагностировать туберозный склероз возможно лишь совместными усилиями нескольких специалистов (невролога, офтальмолога, дерматолога, кардиолога, нефролога) с проведением широкого аппаратного обследования пациента. Церебральная эпилептическая активность регистрируется при помощи ЭЭГ и ЭЭГ с пробами. У детей до года возможно проведение нейросонографии. Наибольшую значимость в диагностике поражений ЦНС имеют КТ и МРТ. КТ головного мозга более информативно в отношении кальцифицированных туберов и субэпендимальных узлов, а МРТ головного мозга — в выявлении некальцифицированных туберов. С целью своевременной диагностики астроцитомы детям, имеющим туберозный склероз, рекомендовано прохождение МРТ или КТ-исследования не реже чем раз в 2 года.
Проводится комплексное обследование соматических органов: ЭКГ, УЗИ и МРТ сердца, УЗИ брюшной полости, УЗИ и КТ почек, урография, обзорная рентгенография грудной клетки, ректороманоскопия, колоноскопия. Диагностика офтальмологических поражений осуществляется путем прямой и непрямой офтальмоскопии, сканирующей томографии сетчатки.
В связи с большой полиморфностью сопровождающих туберозный склероз проявлений, для установления диагноза используют диагностические критерии, разработанные в 1998 г. в Швеции. Они включают первичные, вторичные и третичные признаки. Туберозный склероз достоверен, когда имеет место 1 первичный признак в сочетании с 2 вторичными или третичными. Туберозный склероз вероятен при наличии 1 вторичного и 1 третичного или 3 третичных признаков. Окончательную точку в вопросе диагностики туберозного склероза помогает поставить генетический анализ.
Лечение туберозного склероза
Основополагающим направлением в лечении ТС является антиконвульсантная терапия, поскольку степень олигофрении и ЗПР напрямую коррелирует с частотой эпиприступов, а эпилептический статус может стать причиной смертельного исхода. Выбор препарата зависит от вида пароксизмов, при недостаточной эффективности монотерапии, назначается комбинированное лечение. При синдроме Веста применяют вигабатрин и тетракозактид. Препаратами второй очереди выступают вальпроаты. Если туберозный склероз протекает с парциальными эпиприступами, то базовой терапией считается сочетание вальпроатов с карбамазепином. При отсутствии эффекта в эту схему лечения включают ламотриджин. При генерализованных эпиприступах и парциальных пароксизмах в качестве монопрепарата и в комбинации с другими противоэпилептическими средствами могут применяться современные антиконвульсанты топирамат и леветирацетам.
Терапия олигофрении проводится преимущественно путем нейропсихологической коррекции и комплексного психологического сопровождения ребенка. Назначение ноотропов и прочих стимулирующих нейропрепаратов противопоказано из-за наличия эписиндрома. При выявлении астроцитомы проводится динамическое наблюдение. Хирургическое удаление внутримозговой опухоли показано только при резком увеличении ее размеров с подъемом внутричерепного давления. Операцию проводят нейрохирурги.
В отношении новообразований соматических органов применяется преимущественно выжидательная тактика. Хирургическое лечение проводится по показаниям, в основном в случаях, когда опухоль вызывает существенную дисфункцию органа или имеется угроза ее злокачественного течения.
Туберозный склероз что это такое
Туберозный склероз (эпилойя, болезнь Бурневилля — Прингла) известен с конца XIX в., относится к группе факоматозов [Калинина Л. М., 1973; Козлова С. И. и др., 1987; Маринчева Г. С., Гаврилов В. И., 1988; Маринчева Г. С., Леденев Б. А., 1995].
Частота встречаемости 1 случай на 6800—12 000 детей и подростков [Hunt A., Shepherd С., 1993]. Предполагается равное распределение среди мальчиков и девочек одного и того же возраста. В отдельных работах называют большую встречаемость среди мальчиков.
Наследуется по аутосомно-доминантному типу с разной пенетрантностью. Новые мутации обнаруживаются в 68 % от всех случаев, начинающихся в раннем возрасте [Fleury P. et al., 1980; Hunt A., Lindenbaum R., 1984; Ahlsen J., 1994].
При туберозном склерозе (ТС) имеет место нарушение обмена протеина с расстройством обратного захвата дофамина. Последнее связывается с 9, 11, 16-й хромосомами, что представляет несомненный интерес в связи с наличием у больных с ТС аутистическиподобных расстройств [Webb D. et al., 1993]. Туберозные узлы обнаруживаются в констелляциях астроцитов, нейронов и по их путям в стенках передних желудочков мозга, в области манроева отверстия, хвостатого ядра и таламуса.
Туберозный склероз прежде всего характеризуется нарастающим слабоумием, наличием судорожных припадков и поражениями кожи и других органов.
В большинстве случаев наблюдаются эпиприступы типа кивков, абсансов, малых и больших развернутых, психомоторных и джексоновских припадков. Они трудно или вовсе не купируются. В единичных наблюдениях приступы, возникая с первого года жизни ребенка, являются первыми клиническими симптомами заболевания.
Наблюдается задержка в умственном и речевом развитии и более чем в половине случаев с первых лет жизни обнаруживаются моторное возбуждение, общее беспокойство, которые напоминают полевое поведение при аутизме. Характерно нарастание психопатических черт в поведении с недовольством, капризностью, взрывчатостью, застреваемостью на аффективных реакциях. Дети медлительны, торпидны, с трудом переходят от одного вида деятельности к другому.
На разных этапах онтогенеза у них наблюдаются аутистические черты в поведении. В таких случаях ограничено общение с окружающими, резко подчеркнута отрешенность. Дети проводят почти все время в стороне от всех, сидят, ничем не занимаясь, устремив «пустой» взгляд в пространство, раскачиваются, однообразно вертят или разглядывают кисти рук. При попытках вовлечь их в игру возникают негативистические отказные реакции со злобностью. С годами у них нарастает эмоциональное потускнение с безразличием к родным, формальностью.
Периодически меняется настроение: сниженное настроение обычно сочетается с недовольством, агрессивностью; значительно реже наблюдается дисфория с дурашливостью, недовольством.
Отмечается задержка умственного развития, достигающая умеренной, средней и тяжелой степени выраженности. Коммуникативность утрачивается. Моторное беспокойство сменяется малой подвижностью. В отдельных случаях заторможенность приближается к суб-ступорозной, протекает с явлениями застывания, подчиняемостью, стереотипиями и амбивалентностью в действиях и полной утратой речи. Больные бездействуют. Ничто не привлекает их внимания. Негативные реакции усиливаются и нередко завершаются тяжелой агрессией с взрывом недовольства, криком, очень медленным изживанием аффекта. Характерны расстройства сна с длительным периодом засыпания, частыми ночными пробуждениями, бессонницей.
Сочетание симптомов недоразвития и распада приобретенных навыков, знаний создает сложную картину умственного дефекта.
В большинстве наблюдений у детей с ТС есть понимание обращенной к ним простой речи и сохранность экспрессивной речи с грубыми аграмматизмами, косноязычием, бедностью словарного запаса. Резко страдают целенаправленная деятельность, психическая активность, побуждения, снижены память и внимание.
В ряде случаев у этих детей в препубертатном, пубертатном периоде возникают стертые психотические состояния, страхи, обманы восприятия, нарастают кататонические расстройства. Наблюдается нецеленаправленное поведение, отсутствует критика собственных поступков, отмечается дезориентировка в окружающем; при этом сохраняется ориентировка в избирательных видах деятельности.
Становится явной диссоциация между степенью интеллектуального дефекта и тяжестью нарушения деятельности. Речь используется только в эмоционально-значимой ситуации и напоминает нелепое реагирование случайного характера, не соотносимое с окружающей реальностью.
Итак, низкий уровень побудительных мотивов, неравномерность интеллектуального снижения, нарушение общения, стереотипии в пальцах рук, негативистические реакции, периодическая заторможенность, достигающая субкататонии, и другие перечисленные выше особенности в поведении — вот перечень симптомов, | создающих некоторое сходство с расстройствами аутистического типа. Эти нарушения отличны от проявлений классического аутизма и могут быть отнесены к так называемым аутистическиподобным расстройством или, по МКБ-10, — атипичным формам аутизма у детей с УМО разного генеза.
Туберозный склероз нуждается в дифференциации с такими прогредиентными заболеваниями, как токсоплазмоз, лейкодистрофические процессы, лейкоэнцефалиты, сопровождающиеся слабоумием и эпиприступа-ми. Особый характер кожных и органных расстройств, их сочетанность с быстро нарастающей деменцией и особый характер коморбидных с ними аутистическиподобных проявлений — все это помогает в дифференциации этих расстройств от ТС.
Наличие у детей с ТС внутренней гидроцефалии, локализация внутримозговых петрификатов в области III желудочка мозга или по соседству с ним, локализация туберкул по всему пути желудочковых стенок, а также в хвостатом ядре и таламусе, по мнению ряда авторов, и лежит в основе нарушений социального поведения, сверхподвижности, психического недоразвития и аутизма. Эти феномены, свойственные ТС, служат дифференциально-диагностическими маркерами данного состояния.
Изменения на ранних стадиях развития ТС наблюдаются и при ряде других расстройств разного происхождения. Нарушения в указанных областях мозга являются как бы общими для таких заболеваний, как детский аутизм, туберозный склероз, синдром Ретта и другие расстройства [Smith P. et al., 1986]. Эти находки позволяют высказать предположения о фенокопировании аутизма в связи с поражением сходных структур мозга при разных расстройствах.
Есть и другие гипотезы о связи генного дефекта при ТС с дофаминовым метаболизмом, а отсюда и о происхождении аутистических расстройств при ТС [Kandt R. et al., 1992; Gillberg Ch., 1995].
Мы считаем, что аутистические расстройства при ТС следует относить к так называемым аутистически-подобным расстройствам и дело будущего — исследовать причинность данных психопатологических проявлений в круге самых разных патологических состояний, умственной отсталости разного хромосомного, обменного генеза.
Дети с подозрением на ТС нуждаются во всестороннем обследовании, включая МРТ, ЭЭГ, ультразвуковое исследование почек, сердца, консультации окулиста (исследование глазного дна), дерматолога и обязательно генетиков.
Специальной терапии при ТС не существует. Противосудорожное лечение проводится обязательно, особенно надо учитывать, что наличие генерализованных эпиприступов ведет к утяжелению больных с ТС. При наличии инфантильных спазмов рекомендуется введение кортикостероидов. В отдельных работах приводятся описания хирургического удаления туберкул мозга с последующим приостановлением эпиприступов.
Рекомендуется обязательное генетическое изучение семьи для предсказания возможности повторных случаев ТС. Если один из родителей имеет признаки ТС, то риск возможности последующего рождения ребенка с ТС увеличивается. В случае присутствия в семье у родителей физических признаков ТС вероятность рождения ребенка с ТС увеличивается до 1:10.
Продолжительность жизни у лиц с ТС иногда приближается к популяционной. Лица с ранним началом и наличием тяжелых эпиприступов умирают до 29 лет. Приводим клиническое наблюдение.
Больная Д., 6 лет. Родилась от 1-й, нормально протекавшей беременности. Роды в срок, физиологические. Масса тела 3600 г, длина 52 см. Закричала сразу. К груди приложена на 2-е сутки, сосала активно. Из роддома выписали на 6-й день. В грудном, раннем детском возрасте росла беспокойной, находилась на грудном вскармливании, прибавляла в массе тела, хорошо переносила прикорм. Раннее моторное развитие с отставанием: голову держала с 3 мес, села к 8 мес, пошла в 1 год 4 мес. Не гулила, лепет к 12 мес, первые слова после 1,5 года, фразовая речь с 2,5 года. Выделяла мать, но могла лежать одна в кроватке, игрушками интересовалась мало. В 8 мес внезапно возник приступ клонических, затем генерализованных судорог с потерей сознания. В последующие 7 мес (до 15 мес жизни) приступы повторялись 1—2 раза в неделю. Затем они изменились, стали преобладать кивки, абсансы. Частота их достигала 3—4 раз в сутки. С 9 мес наблюдалась невропатологом, получала противосудорожную терапию без видимого эффекта. Со времени появления приступов психическое развитие ребенка замедлилось.
После 2 лет стала еще более беспокойной, капризной, подолгу помнила обиды, с трудом переходила от одного вида деятельности к другому. К детям не стремилась, редко играла с игрушками, могла сидеть, устремив «пустой» взгляд в пространство. При попытках матери вовлечь ее в игру становилась агрессивной, злобной. С 3 лет периодами бегала из угла в угол по комнате или раскачивалась сидя на стуле. После 5 лет нарушился сон, подолгу не могла заснуть, часто пробуждалась ночью или вообще не спала ночами. Наряду с тем, что словарный запас пополнялся медленно, периодами совсем не пользовалась речью как средством общения, замолкала. В это время была малоподвижной, подолгу лежала в однообразных позах. Эпилептические приступы повторялись. Нарастало отставание в развитии. В 6-летнем возрасте поступила в НЦПЗ РАМН.
Психический статус. В кабинет введена матерью, не отпускала ее от себя, сопротивлялась осмотру. Не смотрит в глаза собеседнику. Речь фразовая, бедная с грубыми аграмматизмами, периодами эгоцентрическая. Есть понимание простой обращенной к ней речи. Целенаправленная деятельность, психическая активность, побуждения нарушены. Резко снижены память, внимание. Наряду с плохим развитием мелкой моторики сохраняются атетозоподобные движения в пальцах рук. Интеллект снижен.
Соматический статус: девочка правильного телосложения, повышенного питания. В области спины, поясницы множественные депигментированные пятна, кожа шершавая. На Щеках, носу плотная розово-красная сыпь.
Неврологический статус: череп гидроцефальной формы, легкая лицевая асимметрия, мышечный тонус не изменен.
На ЭЭГ: полиморфные медленные и островершинные колебания высокой амплитуды, гипервентиляция усиливает выраженность медленных колебаний с тенденцией к образованию билатеральных вспышек 0- и Д-волн.
Диагноз: туберозный склероз.
Назначена терапия депакином в сочетании с ноотропами, аминокислотами.
Таким образом, данное наблюдение демонстрирует вариант умственной отсталости при туберозном склерозе с аутистическиподобными расстройствами.