трубная беременность что делают
Внематочная беременность
Это заболевание лечат:
Отделение гинекологии
Запись на приём Задать вопрос
Внематочная беременность
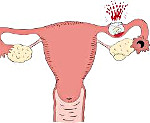
Внематочная беременность (международное название – «эктопическая беременность») – это беременность, при которой оплодотворенное плодное яйцо имплантируется (прикрепляется) вне полости матки.
Несмотря на достижения современной медицины, внематочная беременность остается весьма серьезной проблемой, поскольку причины ее развития до настоящего времени не известны. До сих пор акцент в научных трудах и исследованиях посвящен разработке тактики ведения больных с внематочной беременностью, поскольку от качества оказания им медицинской помощи зависит их репродуктивное здоровье и жизнь.
В последние 20 лет отмечается увеличение частоты этого осложнения беременности, что обусловлено увеличением числа абортов, воспалительных заболеваний органов малого таза, использованием внутриматочных спиралей, нейроэндокринных нарушений и высоким психоэмоциональным напряжением женщин в XXI веке.
При внематочной (эктопической) беременности плодное яйцо развивается вне полости матки: в брюшной полости, на яичнике, в маточных трубах, в шейке матки. В индустриально развитых странах средняя частота внематочной беременности составляет 1,2-1,7 % по отношению к общему числу беременностей. В России внематочная беременность встречается в 1,13 случаев на 100 беременностей, или в 3,6 случаев на 100 родивших живых детей. В связи с тем, что эта аномальное расположение беременности, при ее развитии кровоснабжение плодного яйца формируется от места патологической имплантации. По мере дальнейшего роста беременности создается риск разрыва органа, в котором развивается эктопическая беременность, в связи с тем, что только матка приспособлена для размещения развивающегося плода.
В случае несвоевременной диагностики и без адекватного лечения внематочная беременность может представлять опасность и для жизни женщины. Кроме того, внематочная беременность может привести к бесплодию. У каждой 4-й пациентки развивается повторная внематочная беременность, у каждой 5-6 возникает спаечный процесс в малом тазу, а у 3/4 женщин после оперативного лечения возникает вторичное бесплодие.
Чаще всего среди всех локализаций внематочной беременности встречается трубная беременность (97,7 %). При этом плодное яйцо располагается в ампулярном отделе трубы в 50% наблюдений, в средней части трубы до 40%, в маточной части трубы у 2-3% пациенток и в области фимбрий трубы у 5-10%. Яичниковую, шеечную, брюшную, интралигаментарную и развивающуюся в рудиментарном роге матки беременность относят к редким формам внематочной беременности. Яичниковая беременность встречается в 0,2-1,3% случаев. Выделяют две формы яичниковой беременности: интрафолликулярную, когда оплодотворение зрелой яйцеклетки происходит внутри полости овулированного фолликула, и овариальную при которой имплантация плодного яйца происходит на поверхности яичника. Брюшная беременность наблюдается в 0,1-1,4% случаев. При первичной брюшной беременности плодное яйцо сразу имплантируется непосредственно на брюшине, сальнике, кишечнике или других внутренних органах брюшной полости. Вторичная брюшная беременность формируется, когда плодное яйцо попадает в брюшную полость из трубы. Имеются сведения о возможности развития первичной брюшной беременности после ЭКО при лечении бесплодия у пациентки. Частота шеечной беременности составляет 0,1-0,4 %. При этом плодное яйцо имплантируется в цилиндрическом эпителии канала шейки матки. Ворсины трофобласта глубоко проникают в мышечную оболочку шейки, что приводит к разрушению ее тканей и сосудов и заканчивается массивным кровотечением.
К редким формам относится внематочная беременность в добавочном роге матки, составляя 0,2-0,9% случаев. Несмотря на то, что имплантация плодного яйца в роге матки, с точки зрения топографической анатомии, характерна для маточной беременности, но клинические проявления идентичны таковым при разрыве матки. Очень редко (0,1%) встречается интралигаментарная внематочная беременность, когда плодное яйцо развивается между листками широкой связки матки, куда попадает (вторично) после разрыва стенки трубы в сторону брыжейки маточной трубы. Редко наблюдается и гетеротопическая (многоплодная) беременность, когда в полости матки имеется одно плодное яйцо, а другое располагается за пределами матки.
Частота данной патологии возрастает в связи с использованием современных технологий вспомогательной репродукции (ЭКО) достигая в этих случая частоты 1 на 100-620 беременностей.
Причины и факторы риска развития внематочной беременности:
На фоне перечисленных патологических состояний нарушается физиологическое продвижение оплодотворенной яйцеклетки в сторону матки.
Клинические проявления и симптомы
В большинстве случаев имеет место трубная беременность, которая чаще формируется в правой маточной трубе. Клиническая картина зависит от расположения плодного яйца, срока беременности, прогрессирует ли беременность или она прерывается. В последнем случае клинические проявления зависят от характера прерывания беременности – по типу трубного аборта или разрыва трубы.
Классическая клиническими признаками прервавшейся эктопической беременности являются: боль, задержка менструации и влагалищное кровотечение. Однако далеко не во всех случаях имеют место эти типичные проявления. У пациенток с внематочной беременностью встречаются и некоторые другие симптомы, которые могут иметь место в ранние сроки и при маточной беременности: тошноту, увеличение молочных желез, слабость, схваткообразные боли внизу живота, боль в области плеча.
Симптомов, характерных только для прогрессирующей трубной беременности, не существует. У пациентки отмечаются точно такие же ощущения, как и при обычной прогрессирующей маточной беременности.
Однако при гинекологическом исследовании при прогрессирующей трубной беременности отмечаются следующие признаки:
Трубная беременность обычно прерывается на 4-6-й неделе (значительно реже развивается до 8-недельного срока). Чаще трубная беременность прерывается по типу трубного аборта, что сопровождается схваткообразными болями, свидетельствующими о повреждении целостности плодного яйца. Характерно внезапное начало боли, которая может сопровождаться жалобами на резкую слабость, головокружение, тошноту, потливость. Возможна также потеря сознания. Боли могут отдавать в задний проход, поясницу, ноги.
Обычно через некоторое время (несколько часов) после болевого приступа у 50-80 % пациенток из половых путей отмечается кровотечение или скудные темные, иногда коричневые кровянистые выделения. На ранних сроках эмбрион погибает, кровотечение прекращается, происходит рассасывание плодного яйца. В более поздние сроки плодное яйцо целиком отторгается и, попадая в брюшную полость, может имплантироваться на различных органах, что может реализоваться в виде брюшной беременности. Однако чаще всего после отторжения плодного яйца кровотечение не прекращается, и клиническая картина зависит от выраженности кровопотери. В большинстве случаев при трубном аборте не характерно наличие массивного внутрибрюшного кровотечения и острой анемии. Симптоматика стертая, течение заболевания обычно медленное, от нескольких дней до нескольких недель.
У каждой третьей пациентки нарушение внематочной беременности протекает по типу разрыва трубы, что сопровождается обильным кровотечением. У больных, как правило, отмечается резкая сильная боль внизу живота, отдающая в область прямой кишки, ключицу, подреберье. Имеет место резкое ухудшение состояния, слабость, холодный пот, потеря сознания, головокружение, тошнота, рвота. При внешнем осмотре отмечается заторможенность, апатия; бледность кожи и слизистых оболочек; бледность или цианоз губ; холодный пот; одышка. Вследствие значительной кровопотери при внутрибрюшном кровотечении имеет место шум в ушах, мелькание «мушек» перед глазами, падение систолического артериального давления ниже 80 мм рт. ст. Живот мягкий, умеренно вздут, определяется резкая болезненность в нижних отделах. При влагалищном исследовании определяется цианоз или бледность слизистых оболочек влагалища и шейки; отсутствие наружного кровотечения; увеличенная и мягкая консистенция матки; резкая болезненность при смещениях шейки матки к лобку; отмечается сглаженность чаще одного бокового свода; опухолевидное образование тестоватой консистенции, выявляемое в области придатков.
Диагностика внематочной беременности
При прогрессирующей трубной беременности диагностика часто бывает затруднена. Следует ориентироваться на данные анамнеза (перенесенные заболевания, задержка менструации и т.п.), принимая во внимание факторы риска.
Наибольшие данные врачу удается получить при влагалищном исследовании. Большое значение для диагностики внематочной беременности и дифференциальной диагностики с другими заболеваниями имеет УЗИ. Наиболее достоверным ультразвуковым критерием внематочной беременности является обнаружение расположенного вне полости матки плодного яйца с живым эмбрионом: визуализируется сердечная деятельность, а при сроке более 7 недель – его двигательная активность. Однако частота подобных клинических ситуаций составляет не более 8%. Проведение прицельной пункции прямокишечно-маточного углубления под контролем УЗИ при подозрении на прервавшуюся беременность повышает эффективность исследования в 1,5-2 раза, позволяя своевременно диагностировать минимальное внутрибрюшное кровотечение.
Внематочную беременность следует отличать от: прогрессирующей маточной беременностью малого срока; угрожающего и начавшегося аборта; кисты желтого тела с кровоизлиянием; апоплексии яичника; воспаления придатков матки; дисфункционального маточного кровотечения; перекрута ножки придаткового образования; нарушения кровообращения в узле миомы; острого аппендицита, перитонита.
Лечение внематочной беременности
Основным методом лечения внематочной беременности является хирургический. Однако в течение последних двух десятилетий все чаще используют методики минимально инвазивной хирургии с целью сохранения трубы и ее функции. Во всем мире лапароскопия при лечении больных с внематочной беременностью стала методом выбора в большинстве случаев. Операцию со вскрытием брюшной полости обычно применяют для лечения тех пациенток, у которых имеются гемодинамические нарушения, а также при локализации плодного яйца в области рудиментарного рога матки. Кроме того, такой доступ является предпочтительным для хирургов, не владеющих лапароскопией, и у больных, где лапароскопический доступ заведомо затруднен (например, при выраженном ожирение, наличии в брюшной полости значительного количества крови, а также при выраженном спаечном процессе в брюшной полости). Выбор хирургического доступа и характера операции при трубной беременности зависит от общего состояния больной, объема кровопотери, выраженности спаечного процесса в малом тазе, локализации и размеров плодного яйца, качества эндоскопического оборудования и квалификации врача-эндоскописта.
Реабилитационные мероприятия после внематочной беременности должны быть направлены на восстановление репродуктивной функции после операции.
К таковым относятся:
Для предупреждения спаечного процесса широко используют физиотерапевтические методы: переменное импульсное магнитное поле низкой частоты, низкочастотный ультразвук, токи надтональной частоты (ультратонотерапия), низкоинтенсивную лазерную терапию, электростимуляцию маточных труб; УВЧ-терапия, электрофорез цинка, лидазы, а также ультразвук в импульсном режиме. На время курса противовоспалительной терапии и еще в течение 1 мес после окончания рекомендуется контрацепция, причем вопрос о ее длительности решается индивидуально, в зависимости от возраста пациентки и особенностей ее репродуктивной функции. Безусловно, следует учитывать желание женщины сохранить репродуктивную функцию. Длительность гормональной контрацепции также сугубо индивидуальна, но обычно она не должна быть менее 6 мес после операции.
После окончания реабилитационных мероприятий, прежде чем рекомендовать пациентке планировать следующую беременность, целесообразно выполнить диагностическую лапароскопию, позволяющую оценить состояние маточной трубы и других органов малого таза. Если при контрольной лапароскопии не выявлено патологических изменений, то пациентке разрешают планировать беременность в следующий менструальный цикл.
Требуется медицинская помощь?
Запишитесь на приём к специалистам Клинической больницы на сайте или по телефону +7 (495) 620-83-83
Трубная беременность
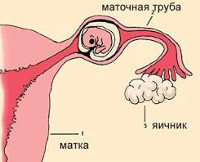
Трубная беременность – это патология гестации, характеризующаяся имплантацией плодного яйца в фаллопиевой трубе. Проявления зависят от срока и варианта прерывания беременности. Заболевание может протекать бессимптомно или сопровождаться болевым синдромом, кровянистыми выделениями из влагалища, внутренним кровотечением различной степени выраженности. Диагноз устанавливается на основании анамнестических данных, результатов гинекологического осмотра, ультразвукового исследования, оценки уровня хорионического гонадотропина крови. Лечение чаще хирургическое, при разрыве маточной трубы одновременно проводится интенсивная терапия.
МКБ-10
Общие сведения
Трубная беременность – наиболее распространённая форма внематочной беременности. Эктопическое расположение плодного яйца является одной из основных проблем практической гинекологии, частота встречаемости патологии составляет 1,5-6 случаев на 100 гестаций, на долю трубной нидации приходится 95-98,5%. Пик заболеваемости регистрируется у женщин 28-30 лет. Прогрессирование беременности продолжается до четвёртой-двенадцатой (реже – двадцатой) недели, исходом у двух третей больных является трубный аборт, у остальных происходит разрыв маточной трубы. Трубная нидация эмбриона является угрожающим жизни состоянием, её доля в структуре материнской смертности составляет около 7-8%.
Причины
Трубная беременность имеет мультифакторную природу. К основным причинам её возникновения относятся нарушения транспортировки оплодотворённой яйцеклетки и имплантации эмбриона, обусловленные анатомическими или функциональными патологиями женской репродуктивной системы, изменением ферментной активности трофобласта. Среди наиболее значимых факторов риска выделяют:
К другим причинам тубарной беременности можно отнести возрастную инволюцию маточных труб (у женщин старше 40 лет), артифициальные аборты, психоэмоциональный стресс, иногда провоцирующий нарушения трубной перистальтики. Кроме того, трубная нидация является одним из основных осложнений ЭКО и других методов лечения бесплодия, предусматривающих применение гормональных индукторов овуляции.
Патогенез
В норме зрелая яйцеклетка после выхода из фолликула яичника захватывается фимбриальными ворсинами, находящимися в самом дистальном отделе фаллопиевой трубы, где происходит оплодотворение. Затем под воздействием перистальтики стенок и мерцания ресничек эпителия трубы по истечении трёх-четырёх дней бластоциста передвигается к полости матки, после чего происходит прикрепление яйца к готовому его принять эндометрию. Под воздействием неблагоприятных факторов передвижение зиготы может прекратиться на любом этапе, и имплантация происходит на соответствующем отрезке трубы.
При трубной нидации плодовместилище образовано с внутренней стороны эндосальпинксом, снаружи – мышечной и серозной оболочками трубы. В отличие от матки, этот орган не приспособлен к вынашиванию плода ввиду слабой растяжимости, малой толщины мышечной ткани, отсутствия адекватной дифференцировки эпителия, достаточного кровоснабжения. Таким образом, вследствие повышения давления, вызванного ростом эмбриона, и разрушительного воздействия трофобласта гестационный процесс неминуемо заканчивается самопроизвольным прерыванием.
Сроки прерывания зависят от величины просвета трубы, толщины мышечного слоя области прикрепления оплодотворённой яйцеклетки. Так, беременность в маточном отделе труб прогрессирует дольше ввиду наличия здесь достаточно толстой мышечной оболочки, хорошего сосудистого снабжения соединительной ткани. Имеется описание единичных случаев доношенной беременности, развившейся в этом отделе.
Прерывание может произойти с нарушением внутренней или наружной капсулы. При повреждении внутренней капсулы (такой исход характерен для прикрепления бластоцисты в отдалённых от матки отделах) плодное яйцо изгоняется в брюшную полость с излитием небольшого количества крови под воздействием сокращений миосальпинкса. Если эмбрион остался жизнеспособным, может развиться вторичная брюшная беременность. Повреждение наружной капсулы плодовместилища (обычно при беременности в проксимальных отделах) сопровождается перфорацией трубы с массивным кровотечением.
Классификация
По клиническому течению выделяют прогрессирующий, неразвивающийся и прервавшийся вариант трубной беременности. Прерывание процесса гестации может протекать по типу разрыва трубы (с нарушением целостности всех её слоёв) и трубного аборта (с разрушением внутренней капсулы плодовместилища) с изгнанием отторгнутого плодного яйца, его перемещением в полость живота, редко – в матку. По месту имплантации эмбриона в трубе различают следующие формы:
Встречаются также переходные формы патологии – трубно-яичниковая, трубно-брюшная, маточно-трубная беременности. К казуистическим случаям можно отнести двустороннюю трубную, а также гетеротопическую беременность при многоплодии, когда одна эмбриональная камера прикрепляется внутри фаллопиевой трубы, а другая имеет типичную маточную локализацию. Такое осложнение чаще является следствием применения вспомогательных репродуктивных технологий.
Симптомы трубной беременности
К субъективным признакам прогрессирования эктопической беременности относятся симптомы нормальной гестации (задержка менструации, нагрубание молочных желёз, изменение аппетита). Тревожное проявление – кровомазание после задержки месячных, регистрирующееся у 75-80% пациенток с аномальным расположением эмбриона. При начинающемся трубном аборте могут наблюдаться схваткообразные боли, продолжающиеся нескольких дней или недель, однако у большинства больных это патологическое состояние протекает бессимптомно.
Яркой симптоматикой, присущей картине острого живота и внутреннего кровоизлияния, сопровождается разрыв трубы. Наблюдается резкая, иногда нестерпимая абдоминальная боль, вздутие живота, отхождение жидкого стула, холодный пот, общая слабость, обмороки и беспокойство, сменяющееся сонливостью и спутанностью сознания. Выраженному болевому приступу могут предшествовать схваткообразные боли с нарастающей интенсивностью внизу живота.
Осложнения
Самым опасным осложнением трубной беременности является массивная кровопотеря, влекущая геморрагический шок, полиорганную недостаточность. Более распространённое (у 90% больных) негативное последствие – обусловленный травматическим повреждением и внутрибрюшным кровотечением спаечный процесс в малом тазу, нередко приводящий к бесплодию. Ещё один результат потери больших объемов крови – развитие некроза гипофиза и связанной с ним гипофизарно-гипоталамической недостаточности (синдрома Шихана).
Диагностика
Диагностика трубной беременности проводится гинекологом. Патологию можно заподозрить во время клинического осмотра по анамнестическим данным, объективным признакам (болезненному опухолевидному образованию в области придатков, цианозу вагинальных и цервикальных слизистых, несоответствию размера матки сроку гестации). К другим обязательным диагностическим методам относятся:
Для уточнения диагноза дополнительно может назначаться МРТ малого таза, лапароскопия, биопсия эндометрия. Дифференциальная диагностика проводится с внетубарной эктопической беременностью, угрожающим, начинающимся и неполным выкидышем при маточной беременности, аднекситом, пузырным заносом, опухолевыми образованиями матки и придатков, острой хирургической патологией (аппендицитом, перитонитом, холециститом, почечной коликой).
У больных с признаками внутрибрюшного кровотечения диагностические мероприятия включают оценку тяжести кровопотери и коагулопатии (измерение артериального давления, пульса, частоты дыхания, клинический анализ крови, коагулограмма, диурез). При геморрагическом шоке диагностика осуществляется в условиях операционной с привлечением реаниматолога, параллельно с интенсивной терапией.
Лечение трубной беременности
Лечение (как хирургическое, так и консервативное) проводится в медицинском учреждении с обязательным наличием отделения реанимации и интенсивной терапии. Показаниями к оперативному вмешательству являются нарушенная (прерванная, прерывающаяся) или прогрессирующая гестация с высоким (от 5000 единиц) уровнем b-ХГЧ. При сниженных (до 1000 МЕ/л) показателях b-ХГЧ применяется выжидательная тактика ввиду высокой вероятности спонтанного регрессирования беременности.
Женщинам, желающим в дальнейшем реализовать репродуктивную функцию, после выполнения консервативных операций назначают реабилитационное лечение, предусматривающее создание искусственного гидроперитонеума, курсы антибиотиков и гидротубаций, физиотерапию. Длительность проведения реабилитационных мероприятий достигает полугода, в течение этого времени необходима надёжная контрацепция.
Прогноз и профилактика
Летальность при трубной беременности составляет около 3,5 случаев на 10 000 эктопических нидаций. Прогноз репродуктивного здоровья после перенесённой трубной беременности ближе к неблагоприятному – частота повторных случаев достигает 7-17%, до 50-70% женщин после хирургического лечения страдают вторичным бесплодием. Лучших результатов удаётся добиться при ранней диагностике и лечении на этапе развивающейся беременности.
Первичная профилактика заключается в рациональной контрацепции, тщательном обследовании и лечении до наступления беременности женщин с воспалительными гинекологическими заболеваниями, эндокринными расстройствами. Мероприятия вторичной профилактики – наблюдение гинекологом беременных из групп риска с первых недель гестации и пациенток, недавно перенесших эктопическую беременность, послеоперационная реабилитация генеративной функции.
Внематочная беременность — признаки и лечение опасной патологии
» data-image-caption=»» data-medium-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/06/vnematochnaya-beremennost.jpg?fit=450%2C280&ssl=1″ data-large-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/06/vnematochnaya-beremennost.jpg?fit=884%2C550&ssl=1″ />
Внематочная беременность — опаснейшее состояние, угрожающее жизни. Патология фиксируется при каждой 10-й беременности, поэтому ее признаки должна знать каждая женщина. Чем раньше выявляется проблема, тем меньше последствий она оставляет.
Что такое внематочная беременность
Внематочная или эктопическая беременность — это репродуктивная патология, заключающаяся в имплантации оплодотворённой яйцеклетки не в мягкий слой эндометрия внутри матки, а вне органа, например, в яичнике, брюшной полости. Яйцеклетка может закрепиться в любом органе, в том числе и не относящемся к репродуктивной системе. Поэтому симптомы внематочной беременности разнообразны и часто смазаны.
» data-image-caption=»» data-medium-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/06/vnematochnaya-beremennost.jpg?fit=450%2C280&ssl=1″ data-large-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/06/vnematochnaya-beremennost.jpg?fit=884%2C550&ssl=1″ loading=»lazy» src=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/06/vnematochnaya-beremennost-884×550.jpg?resize=790%2C492″ alt=»внематочная беременность» width=»790″ height=»492″ srcset=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/06/vnematochnaya-beremennost.jpg?resize=884%2C550&ssl=1 884w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/06/vnematochnaya-beremennost.jpg?resize=450%2C280&ssl=1 450w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/06/vnematochnaya-beremennost.jpg?resize=768%2C478&ssl=1 768w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/06/vnematochnaya-beremennost.jpg?w=1029&ssl=1 1029w» sizes=»(max-width: 790px) 100vw, 790px» data-recalc-dims=»1″ />
Внематочная беременность случается в 10% случаев, из них 98% имплантаций эмбриона происходит в маточной (фаллопиевой) трубе. Такую беременность не сохраняют, и чаще всего удаляют эмбрион вместе с фаллопиевой трубой. Чем раньше будет поставлен диагноз, тем больше шансов, что женщина сможет в дальнейшем забеременеть и родить.
Механизм внематочной беременности
При нормальной беременности яйцеклетка и сперматозоид встречаются в фаллопиевой трубе, где происходит обмен хромосомных наборов, в результате чего получается зигота. Это самая первая стадия зародившейся жизни, которая длится не более 2 суток. За эти два дня зигота активно делится, перемещаясь по фаллопиевой трубе в сторону матки. Движение происходит за счёт сократительной способности маточных труб за счёт особой концентрации в крови гормонов эстрогена и прогестерона.
Под конец 2-х суток она попадает в полость органа, где закрепляется в мягком слое эндометрия. Всё, беременность наступила, и зародившаяся жизнь перешла на новую стадию развития — эмбриональную. Именно эндометрий выходит с выделениями в критические дни, если беременность не состоялась. Отделение эндометрия происходит под влиянием гормонов.
При внематочной беременности всё происходит по-иному. Зигота по каким-либо причинам (сращение органа, сужение или опухоль) не продвигается дальше к матке, а застревает в фаллопиевой трубе либо идёт назад в яичник. Может случится и так, что зигота некоторое время находится в маточной трубе, а потом увеличивается в размерах, разрывает её и внедряется в брюшную полость. Ворсинки хориона, из которых позже образовалась бы плацента, прорастают в ткань расположенного рядом органа, повреждая структуру и вызывая кровотечение.
Все варианты внематочной беременности очень опасны, так как грозят разрывом органа, нагноением тканей, кровотечением и заражением крови.
Виды внематочной беременности
В зависимости от расположения эмбриона в теле женщины внематочная беременность имеет свою классификацию:
Если оставить внематочную беременность до состояния пока орган лопнет, можно потерять не только здоровье. Женщина может навсегда остаться бесплодной, поэтому при симптомах, хотя бы отдаленно указывающих на патологию, нужно немедленно обратиться к гинекологу и пройти обследование.
Причины внематочной беременности
Эктопическая беременность — многопричинная патология, но основным фактором считаются функциональные и анатомические нарушения, приводящие к затруднению продвижения оплодотворённой яйцеклетки к полости матки.
Анатомические изменения органов репродуктивной системы
К этой группе факторов относятся: относятся сужение просвета фаллопиевой трубы, постабортивные рубцы, нарушение структуры слизистой поверхности, неправильная форма органов. Среди причин анатомических изменений можно отметить следующее:
Гормональный и другие факторы
Иногда внематочная возникает по причинам, никак не связанным с травмами органов и изменениями, вызванными ИППП. Сюда относятся:
Симптомы внематочной беременности
При внематочной обычно менструация через некоторое время наступает (в 78%), но с некоторой задержкой и не совсем обычно (слишком обильно или скудно).
Другие признаки внематочной беременности:
признаки внематочной беременности
» data-image-caption=»» data-medium-file=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/06/Priznaki-vnematochnoy-beremennosti.jpg?fit=450%2C244&ssl=1″ data-large-file=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/06/Priznaki-vnematochnoy-beremennosti.jpg?fit=900%2C488&ssl=1″ loading=»lazy» src=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/06/Priznaki-vnematochnoy-beremennosti-900×488.jpg?resize=790%2C428″ alt=»признаки внематочной беременности» width=»790″ height=»428″ srcset=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/06/Priznaki-vnematochnoy-beremennosti.jpg?resize=900%2C488&ssl=1 900w, https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/06/Priznaki-vnematochnoy-beremennosti.jpg?resize=450%2C244&ssl=1 450w, https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/06/Priznaki-vnematochnoy-beremennosti.jpg?resize=768%2C417&ssl=1 768w, https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/06/Priznaki-vnematochnoy-beremennosti.jpg?w=1239&ssl=1 1239w» sizes=»(max-width: 790px) 100vw, 790px» data-recalc-dims=»1″ />
Опасность и последствия внематочной беременности
Внематочная беременность опасна для жизни. Если её вовремя не распознать, она приводит к печальным последствиям.
Эмбрион врастает в ткань органа, к которому прикрепился (фаллопиева труба, печень, кишечник, шейка матки, яичнику), что приводит к сильному кровотечению. Если срок беременности превышает 8 недель, женщине удаляют фаллопиеву трубу целиком. Хирургическое вмешательство при удалении зародыша нарушает функциональность органа, что ведёт к бесплодию. При этом любая женщина испытывает сильнейший стресс, и в последствии чувствует себя неполноценной.
Как выявляют внематочную беременность
Любая женщина, ведущая половую жизнь, при малейшем ухудшении самочувствия, повышении температуры и болях внизу живота должна обратиться к врачу-гинекологу. На ранних сроках определить внематочную беременность помогают два анализа:
УЗИ малого таза или УЗИ матки — это единственный эффективный метод увидеть, где именно расположен эмбрион. Анализы лишь подтверждают, что внематочная беременность есть или опровергают ее наличие.
Если ультразвуковое исследование показывает, что эмбриона в полости матки нет, но все остальные анализы указывают на беременность, применяется лапароскопическое исследование — введение через небольшой разрез в брюшную полость эндоскопа (лапароскопа) — длинной трубки диаметром 1 см с камерой на конце. Когда будет установлено расположение эмбриона, женщину отправляют на операцию. Критический срок для проведения операции без осложнений считается 8 недель. Перешагнув этот рубеж увеличиваются риски послеоперационных осложнений и развития бесплодия.
Делать лапароскопию можно только в больнице! Никакие клиники не заменят полноценный стационар и уход после операции. Сколько бы ни писали о том, что лапароскопия — малотравматична, это все-равно настоящая операция с полноценным вмешательством в женский организм.
Советы гинеколога: на какие симптомы нужно обратить особенное внимание
Каждой женщине, ведущей половую жизнь, независимо от того, предохраняется она или нет, нужно внимательно следить за менструальным циклом. Но статистика показывает, что более половины женщин на осмотре у гинеколога не может вспомнить дня начала последних месячных. Пользуйтесь обычным календарем, отмечая дни цикла.
Характерный признак внематочной — наблюдается задержка на 5-6 дней, но месячные всё-равно есть. Иногда за них женщины принимают кровяные выделения из влагалища.
Молочные железы увеличиваются и становятся более яркой окраски. Грудь набухает и приподнимается, при надавливании немного болит.
Диагностика и лечение внематочной беременности
Чем раньше будет установлена внематочная беременность (желательно на сроке до 6 недель), тем больше шансов благополучного исхода и последующего наступления нормальной маточной беременности.
Как диагностируется и лечится внематочная беременность различных типов
Вид внематочной беременности
Как определяется
Как лечится
Проводится исследование трансвагинальным датчикам, определяется несоответствие размеров матки срокам беременности, фиксируется нахождение эмбриона в маточных трубах, берётся анализ ХГЧ
Если срок меньше 8 недель, то лапароскопическим способом делают разрез маточной трубы и удаляют эмбрион. Затем женщина проходит сложный восстановительный период. Если срок превышает 8 недель, удаляют всю фаллопиеву трубу.
На сроке до 4 недель гинеколог осматривает в кресле и замечает синюшность шейки матки. Ощупывание пальцами показывает увеличение одного размера яичника по сравнению со вторым. Только УЗИ исследование в полной мере подтверждает диагноз.
В зависимости от размеров эмбриона женщине вводят препарат Метотрекстат. Он провоцирует гибель эмбриона и дальнейшее рассасывание зародышевых тканей. Такой метод позволяет избежать операции и сохраняет орган. В случае разрыва яичника или сильном кровотечении женщине проводят клиновидную резекцию яичника и достают оттуда эмбрион. Если начался сепсис, удаляется весь яичник.
Диагностировать брюшную беременность сложно, потому что имплантированный отдельно от матки эмбрион при пальпации можно принять за миому. Только очень опытный врач при осмотре на кресле может увидеть, что размеры матки соответствуют норме. в данном случае поможет рентген. На 5-й неделе можно увидеть зачатки будущего скелета и поставить точный диагноз.
Есть случаи вынашивания и рождения ребёнка при брюшной беременности, но существует угроза механического травмирования плода на поздних сроках. если зародыш имплантировался на не снабжённых кровеносной системой участках (сальник, брюшина), то вскоре он погибает сам. Если он прикрепился к хорошо питаемом кровью органу, печени, кишечнику, то возможно прорастание хориона в ткани и последующее разрушение органа. Операцию по удалению эмбриона проводят лапароскопически. В случае с кишечником делают анастомоз — удаление места прикрепления зародыша и дальнейшее сшивание двух частей кишки.
При пальпации матка отклонена в сторону, малоподвижна. Размеры матки при этом обычные, как у небеременной.
Женщине проводят перитонизацию — разрезают брюшину, удаляют эмбрион и сшивают её обратно.
При визуальном осмотре наблюдается укорочение влагалища при нормальных размерах матки как при отсутствии беременности. УЗИ показывает прикрепление зародыша к шейке матки.
Возможно ли медикаментозное лечение внематочной?
Лечение лекарствами можно использовать если диаметр плодного яйца находится в пределах 2—4 см. Второе обязательное условие — отсутствие разрыва маточной трубы и острого кровотечения.
Можно ли забеременеть после внематочной беременности?
Статистика показывает, что в случае трубной беременности в 95% случаев следующая беременность также будет внематочной. Но, если устранить главную причину — сужение фаллопиевой трубы, то после её устранения шанс благополучно забеременеть увеличивается до 99%!
Сдать анализы и пройти УЗИ на внематочную беременность на новом УЗ-аппарате, Вы можете в нашей клинике по адресу: Санкт-Петербург Заневский пр-т, д. 10