тиреоидная ткань щитовидной железы что это такое
Влияние щитовидной железы на работу организма
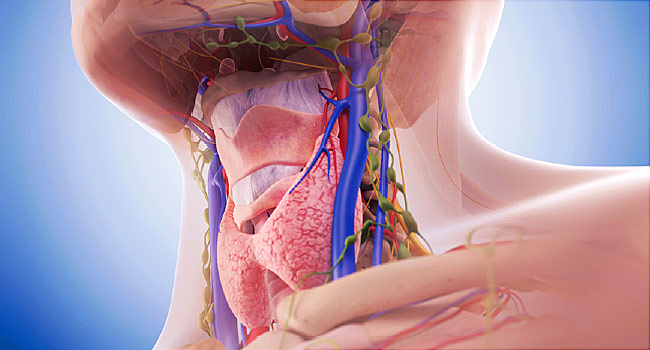
Щитовидная железа – орган эндокринной системы. Находится под гортанью перед трахеей. Имеет форму бабочки – две доли с перешейком между ними. Окружена капсулой.
Тиреоидная ткань – ткань щитовидной железы – состоит из фолликулов – пузырьков, заполненных белком тиреоглобулином. Средний размер здорового органа в норме – 5*6*2 см.
За что отвечает щитовидная железа
Щитовидная железа хранит йод и вырабатывает тиреоидные гормоны трийодтиронин Т3 и тиреоидин Т4 (йодированные производные аминокислоты тирозина), а также гормон кальцитонин. Из фолликулов с током крови эти биологически активные вещества поступают к органам и тканям, где воздействуют на рецепторы клеток-мишеней. Так тиреоидные гормоны влияют на обмен веществ, работу сердечно-сосудистой системы, умственное и физическое развитие, состояние костной ткани.
В частности, они регулируют:
Недостаток тиреоидных гормонов во время беременности у матери может стать причиной недостаточного развития мозга у ребенка.
Нарушения работы
Выработку Т3 и Т4 регулирует тиреотропный гормон гипофиза ТТГ. Работа щитовидки чаще нарушается с возрастом или из-за патологий других органов. При снижении выработки тиреоидных гормонов развивается гипотиреоз. При увеличении синтеза Т3 и/или Т4 диагностируют гипертиреоз, или тиреотоксикоз.
В 70-80 % случаев причины гипертиреоза – патологии щитовидной железы:
Болезнь развивается преимущественно в возрасте 20-50 лет, у женщин в 10 раз чаще, чем у мужчин.
При гипотиреозе замедляется обмен веществ. Состояние в 99 % случаев развивается из-за поражения щитовидки – травматического, лучевого, инфекционного или аутоиммунного, а также из-за дефицита йода в организме или приема некоторых лекарств. У 1 % пациентов причина гипотиреоза – поражение гипоталамуса или гипофиза. Поражения гипофиза сопровождаются повышением уровня ТТГ.
Симптомы недостатка и избытка гормонов щитовидной железы
| Гипотиреоз | Гипертиреоз |
|---|---|
| Замедленный пульс меньше 60 ударов в минуту | Учащенный пульс выше 90 ударов в минуту |
| Ломкость, сухость и выпадение волос | Ранняя обильная седина, истончение ногтей и волос |
| Повышенная зябкость конечностей | Усиленное потоотделение, непереносимость жары |
| Лишний вес на фоне нормального питания | Снижение веса при нормальном питании |
| Снижение аппетита | Повышение аппетита |
| Тошнота, рвота, запоры, чрезмерное газообразование | Рвота, поносы или запоры |
| Повышение уровня холестерина | Нарушения ритма сердца |
| Нарушения менструального цикла | Светобоязнь, пучеглазие, чувство песка в глазах |
| Утомляемость, слабость, сонливость | Утомляемость и мышечная слабость |
| Эмоциональная подавленность | Дрожание рук |
| Сухость кожи, желтушность. | Истончение кожи |
| Отечность конечностей и лица | Нарушения сна |
| Заторможенность мышления и речи | Увеличение щитовидки |
| Снижение артериального давления | Повышение артериального давления |
| Головные боли | Обильные и частые мочеиспускания, сильная жажда |
| Хрипота, отечность гортани, затруднение дыхания и нарушения слуха | Снижение потенции у мужчин и нарушения менструального цикла у женщин |
| Прерывистый сон, бессонница, гипотермия | Беспокойств, чувство страха, повышенная возбудимость и раздражительность, повышение температуры тела |
Гипотиреоз у детей может вызывать необратимые нарушения. Если врожденный гипотиреоз не лечить до 2-х лет, развивается умственная отсталость, кретинизм, карликовость.
У взрослых гипотиреоз может провоцировать вторичные патологии – сахарный диабет, ожирение, гипертонию, болезни почек, сердца и сосудов. Гипертиреоз у взрослых сопутствует остеопорозу, умственным нарушениям, заболеваниям ЖКТ и сердечно-сосудистой системы.
Признаки нарушения работы щитовидной железы
Чтобы заподозрить болезни щитовидной железы на ранних стадиях, рекомендуется ежемесячно проводить самоосмотр. Внешне щитовидки не должно быть видно. Даже незначительное увеличение – повод обратиться к врачу эндокринологу.
Бывает, что размер органа не меняется, но наблюдается резкий набор веса или похудение при обычном питании, плаксивость, увеличение глазных яблок, дрожание пальцев рук и потливость, ощущение кома в горле и затрудненное глотание. При перечисленных проблемах также обратитесь за консультацией к специалисту.
Аутоиммунный тиреоидит
Описание
Причинами развития часто является генетическая предрасположенность и сопутствующие аутоиммунные заболевания. Для данной патологии характерно производство иммунной системой антител к собственным клеткам. Антитела разрушают ткани железы, снижая ее функциональную способность, вызывает воспалительный процесс. Заболевание имеет хроническое течение.
Щитовидные гормоны оказывают сильное влияние на весь организм – отвечают за обмен веществ, рост, развитие, синтез некоторых гормонов и др. Их недостаток или избыток может привести к серьезным заболеваниям органов.
Хронический тиреоидит иногда связан с наличием другого аутоиммунного заболевания (болезнь Аддисона, сахарный диабет 1 типа, гипопаратиреоз, пернициозная анемия, ревматоидный артрит, системная красная волчанка, синдром Шмидта).
Основным осложнением аутоиммунного тиреодидита, становится гипотиреоз. А гипотиреоз может приводить к развитию микседемы ーотека всего тела с нарушением функций органов и систем.
Болезнь протекает в двух формах: атрофическая (размер не изменяется) и гипертрофическая (появляется зоб — безболезненное увеличение размера и плотности щитовидки). Обе формы могут протекать с субклиническим или манифестным гипотиреозом. Течение хроническое, медленно прогрессирующее и обычно приводит к устойчивому гипотиреозу. Очень редко возникают обострения с внезапным увеличением размеров и пальпационной болезненностью щитовидки, а также системными проявлениями воспаления.
Симптомы
Клинические признаки аутоиммунного тиреоидита обычно начинаются с безболезненного увеличения щитовидной железы или чувства распирания в области шеи. Клиническая картина гипотиреоза в эутиреоидной и субклинической фазе отсутствуют. В отдельных, относительно редких случаях, в эутиреоидной фазе происходит увеличение объема железы, которое редко достигает значительных степеней. У пациента могут возникать жалобы на «ком в горле». Со временем воспаление поражает ткани железы, что приводит к гипофункции. У людей с гиперфункцией щитовидки на начальной стадии наблюдается тахикардия, нервозность, непереносимость тепла.
Вследствие разрушения, в железе, уменьшается количество гормон-секретирующих клеток, организм испытывает дефицит тироксина и трийодтиронина. При дальнейшем снижении функции щитовидной железы появляются симптомы гипотиреоза:
В норме гормоны усиливают выработку тепла из коричневого жира. При гипотиреозе процессы угнетаются, больной испытывает постоянное чувство холода. Патология вынуждает организм не тратить калории на энергетические процессы, а запасать их в виде жировой ткани. В результате пациент чувствует постоянную слабость, а масса тела растет даже при небольшом объеме съедаемой пищи. В результате изменения обменных процессов организм для получения энергии начинает разрушать мышечную ткань, поэтому у пациента возникают жалобы на постоянную усталость. В волосяных фолликулах содержится много стволовых клеток, ответственных за регенерацию тканей, при гипотиреозе процессы регенирации замедляются. Дефицит гормонов щитовидной железы может проявляться расстройством сна, снижением интеллекта, головными болями вследствие повышения внутричерепного давления. Нередко пациенты обращаются к врачу с клиническими проявлениями остеохондроза грудного или шейного отдела позвоночника: слабостью и мышечными болями в руках, покалыванием, жжением в пальцах. В результате обследования выясняется, что симптомы были вызваны гипотиреозом. Нарушение функции щитовидной железы часто «маскируется» под нарушения со стороны сердечно-сосудистой системы, может наблюдаться гипертония, аритмия, брадикардия.
На начальных этапах разрушения железы, могут наблюдаться симптомы гипертиреоза: повышенная потливость, снижение веса при повышенном аппетите, тахикардия, озноб, нервозность. Но клиника гипертиреоза быстро сменяется симптомами гипотиреоза.
При АИТ беременность не противопоказана при нормальной функции щитовидки и компенсированном гипотиреозе.
Если гипотиреоз еще не развился, АИТ, как правило, не имеет выраженных симптомов, заболевание остается незамеченным. Часто патология выявляется случайно, при проведении профилактических осмотров
Причины
Для аутоиммунного тиреоидита характерна наследственная предрасположенность. Заболевание встречается гораздо чаще у женщин, чем у мужчин.
Аутоиммунная реакция представляет собой выработку иммунной системой антител к белкам своего организма. Заболевание развивается на фоне генетически детерминированного дефекта иммунного ответа, приводящего к Т-лимфоцитарной агрессии против собственных тиреоцитов, заканчивающейся их разрушением. Гистологически определяется лимфоцитарная и плазмоцитарная инфильтрация, онкоцитарная трансформация тиреоцитов (образование клеток Гюртле-Ашкенази), разрушение фолликулов. Причиной, чаще всего является генетическая предрасположенность к подобным реакциям или встреча организма с вирусами, белки которых схожи с белками тканей щитовидки. Нередко развитие болезни связано с перестройкой гормонального фона или сильным психоэмоциональным стрессом.
Причины развития аутоиммунных заболеваний до конца не изучены. Основными провоцирующими факторами могут стать:
В качестве факторов рассматриваются гормональные нарушения коры надпочечников и воздействие окружающей среды. Часто тиреоидит встречается с сопутствующим синдромом поликистоза яичников или с другим аутоиммунным заболеваниями: диабетом типа 1 и целиакией.
Диагностика
Для подтверждения диагноза сопутствующей целиакии может быть проведен анализ крови на наличие трансглутаминазы, а также антител к эндомизию и иерсии-энтероколитика.
Лабораторная диагностика проводятся для определения концентрации Т3, T4, ТТГ и тиреоидных аутоантител. На ранних стадиях развития болезни концентрация T4 и ТТГ остается в пределах нормы, количество антител к тиреоидной пероксидазе повышено, но активного разрушения железы нет. Среди женщин в конкретных возрастных группах подобное «носительство» встречается в 20% случаев. У других больных разрушение тканей антителами происходит, но ее функциональная способность не нарушена. При активном повреждении щитовидной железы происходит нарушение ее функций, что впоследствии приводит к развитию гипотиреоза.
TТГ (тиреотропный гормон) — вырабатывается гипофизом, отвечающий за стимуляцию выработки и поддержания стабильного уровня Т3 и Т4. При низком уровне выработки гормонов щитовидной железы, гипофиз начинает вырабатывать больше ТТГ. Поэтому высокая концентрация ТТГ в крови может свидетельствовать о сниженной функциональной способности щитовидной железы.
Т4 (тироксин) — гормон, отвечающий за профилактику атеросклероза, улучшение белкового обмена, стимулирование синтеза витамина А, положительно влияет на сократимость сердца, повышает выведение кальция с мочой.
Т3 (трийодтиронин) – большая часть данного гормона преобразована из Т4, отвечает за синтезирование гормонов репродуктивной системы и витамина А, всасывающую способность ЖКТ витаминов группы В, рост костной ткани, развитие НС у детей, профилактика атеросклероза.
Многие клинические проявления, вызванные дефицитом железа, депрессивным и тревожным состоянием, могут быть схожи с симптомами патологий щитовидной железы, поэтому проводится тщательная диагностика основного заболевания и сопутствующих.
Для полноценной диагностики может понадобиться консультация и исследование у профильных врачей. Диагноз ставится только после комплексного обследования и не может быть поставлен по результатам только УЗИ.
Лечение
Аутоиммунный тиреоидит является хроническим заболеванием. Лечение направлено на устранение симптомов и прогрессирования патологии. Посещение периодических профилактических осмотров и исследований для выявления дефицита гормонов щитовидной железы.
Лечение аутоиммунного заболевания заключается в подавлении активности иммунной системы. Если гипотиреоз развился – проводится постоянная заместительная терапия, для поддержания уровня гормонов. В некоторых случаях гипотиреоз носит транзиторный характер. Большинство пациентов нуждаются в пожизненном заместительном лечении тиреоидными гормонами
Питание. Избыток йода в питании негативно сказывается на течении болезни, поэтому стоит не превышать норму для своего организма. Добавьте в свой рацион продукты богатые омега-3 жирными кислотами (скумбрия, лосось и др.). Также положительно влияет на иммунитет и уменьшает воспалительные процессы селен, он содержится в шампиньонах, морепродуктах и рыбе, крупах, твороге, мясе.
Пробиотики. Для эффективного функционирования иммунитета большую роль играет кишечная микрофлора. Благоприятно на нее воздействуют пробиотики, содержащиеся в квашеной капусте, йогуртах, кефире, некоторых видах сыра.
Глютен. Аутоиммунный тиреоидит нередко сопровождается непереносимостью глютена. Уменьшите его количество в своем рационе (пшеница – хлеб, макароны, выпечка; сухие завтраки; рожь, овес, ячмень; густые соусы; колбасы) Как альтернативу продуктам можно использовать гречку, рис, пшено, бобовые, свежие фрукты и овощи, чистые приправы, растительное и сливочное масло, уксус, животный жир.
Витамин D. Нередко у людей со сниженной функциональной способностью щитовидки наблюдается дефицит витамина D. Следует контролировать его уровень в крови. Благотворно на его количество влияет и время, которое вы проводите на солнце.
Информация из статьи носит ознакомительный характер, не занимайтесь самолечением, необходимо проконсультироваться с врачом. В клинике «Юнона» вам будет оказана высококвалифицированная медицинская помощь. Наша клиника предоставляет услуги по диагностике и лечению аутоиммунного тиреоидита. Лечение подбирает врач индивидуально по результатам тщательного обследования. Запишитесь на прием уже сейчас.
Аутоиммунный тиреоидит: симптомы, лечение
Аутоиммунный тиреоидит – это воспалительное заболевание щитовидной железы, вызванное атакой специфических белков на функциональные клетки собственного организма. Патология имеет генетический характер. Симптомы аутоиммунного тиреоидита нарастают по мере угнетения функции железы, но первые признаки патологии часто путают с проявлениями других соматических болезней. Медикаментозную терапию начинаю при изменении гормонального статуса пациента. Аутоиммунный тиреоидит является хроническим заболеванием.
Этиология аутоиммунного тиреоидита щитовидной железы
Воспаление возникает вследствие генетической мутации, которая изменяет механизмы взаимодействия клеток-киллеров и лимфоцитов-супрессоров. Увеличивается клеточная агрессия против тканей щитовидной железы. Иммунная система организма распознает собственные тиреоидные антитела и начинает синтез специфических белков против функциональных структур и рецепторов гормонов. В результате атаки начинается воспаление, клетки щитовидной железы замещаются соединительной тканью. Гормонпродуцирующая функция снижается. У пациентов с генетической предрасположенностью помимо тиреоидита может развиваться зоб, ревматоидный артрит, витилиго и другие болезни.
Впервые симптомы и причины аутоиммунного тиреоидита щитовидной железы были описаны японским врачом Хашимото, поэтому заболевание было названо его именем. Распространенность патологии – 3-4 % населения. Женщины болеют чаще, чем мужчины.
Причины аутоиммунного тиреоидита
У каждого 10-го жителя планеты в крови присутствуют антитела к тиреоидным агентам. Но не во всех случаях развивается аутоиммунный тиреоидит Хашимото. Патологические процессы протекают при наличии провоцирующих факторов:
Одной из причин аутоиммунного тиреоидита является ослабление иммунитета. Заболеванию в большей степени подвержены подростки, женщины в послеродовой период и в перименопаузу.
Классификация аутоиммунных тиреоидитов
По характеру нарушений и морфологии изменений в тканях щитовидной железы различают несколько клинических форм болезни:
Фазы и симптомы аутоиммунного тиреоидита щитовидной железы:
Существуют деструктивные варианты аутоиммунного тиреоидита:
Деструктивные формы заболевания длятся до 1 года и поддаются консервативному лечению. Адекватная терапия завершается клиническим выздоровлением пациента. Функция железы восстанавливается не зависимо от причины ее нарушения.
Симптомы заболевания
Симптомы аутоиммунного тиреоидита щитовидной железы связаны с нарушением функций органа: усилением или недостаточностью выработки гормонов.
Признаки снижения уровня Т3 и Т4:
Деструктивные формы заболевания начинаются с проявлений тиреотоксикоза:
Выпячивание глазных яблок при тиреотоксикозе не успевает развиться. Уровень гормонов постепенно снижается, появляются симптомы гипотиреоза.
Диагностика аутоиммунного тиреоидита
Заболевание не имеет характерных симптомов, поэтому для дифференциальной диагностики пациент должен пройти комплексное обследование. В первую очередь прием эндокринолога. Врач собирает анамнез, осматривает пациента, определяет наличие или отсутствие пальпируемых изменений в структуре щитовидной железы.
Лабораторные анализы крови при аутоиммунном тиреоидите:
Первичный гипотиреоз при аутоиммунном тиреоидите проявляется повышением ТТГ при нормальном или сниженном уровне тиреоидных гормонов. Титры АТ-ТПО повышены.
Инструментальные методы диагностики:
Дифференциальная диагностика хронической и деструктивной формы болезни проводится на фоне гормонозаместительной терапии. Пациент в течение года принимает препараты до стабилизации состояния. Затем лечение отменяют и контролируют гормональный фон больного. Если изменений в биохимических показателях крови не происходит, значит, функция щитовидной железы восстановлена полностью, хронизация отсутствует.
Лечение аутоиммунных тиреоидитов
Аутоиммунные патологии без нарушения функции щитовидной железы не требуют лечения. Больной должен регулярно проходить обследование у эндокринолога, наблюдать за своим самочувствием. Рекомендуется больше времени проводить на свежем воздухе, вести здоровый образ жизни, придерживаться правильного питания.
Консервативное лечение назначают при появлении признаков гипотиреоза. Врач рассчитывает дозировку гормональных препаратов и назначает лекарства для длительного применения. На фоне терапии состояние больного значительно улучшается. В некоторых случаях лекарства принимают пожизненно, что позволяет купировать фиброзные и воспалительные процессы, сохранить качество жизни на прежнем уровне.
Дополнительный прием йодида калия рекомендован только жителям эндемических районов. Пациенты в других регионах не нуждаются в такой терапии, так как аутоиммунный тиреоидит не связан с дефицитом йода. Избыточное количество микроэлементов может наоборот усугубить течение болезни.
Любые народные рецепты для улучшения состояния щитовидной железы должны быть согласованы с врачом. В некоторых случаях одобряют гомеопатические средства как дополнение к комплексному лечению.
Прогноз по аутоиммунным тиреоидитам благоприятный. Гормонозаместительная терапия в адекватных дозировках позволяет предотвратить осложнения.
Диагностика и лечение аутоиммунного тиреоидита
В клинике «Альфа-Центр Здоровья» вы можете получить консультацию врача-эндокринолога, пройти обследование, получить подробный план лечения и наблюдаться до полного выздоровления. Звоните!
Тиреоидит: причины, симптомы, диагностика, лечение
Тиреоидит – воспаление тканей щитовидной железы – представляет собой группу патологических состояний, различающихся по природе, происхождению и клиническим проявлениям. Это воспаление может быть острым и хроническим, носить аутоиммунный или инфекционный характер, развиваться после родов или цитокинового шторма. По частоте встречаемости тиреоидиты занимают второе место среди нарушений функционирования эндокринной системы.
Причины тиреоидита
Острый тиреоидит чаще имеет инфекционное происхождение (грибковое, бактериальное или вирусное). Возбудитель проникает в щитовидную железу с током крови или лимфы, реже – при травмах или анатомических аномалиях этого органа.
Подострый тиреоидит может быть гранулематозным или лимфоцитарным.
Гранулемы – узелки – образуются на поверхности щитовидной железы под влиянием воспаления. При лимфоцитарных тиреоидитах ткань щитовидной железы пропитывается лимфоцитами, макрофагами и прочими клетками воспаления.
Подострый гранулематозный тиреоидит (зоб де Кервена, вирусный или гигантоклеточный тиреоидит) чаще всего развивается после перенесенной вирусной инфекции (вирусы Коксаки, эпидемического паротита) и имеет генетическую предрасположенность. Заболевание носит сезонный характер, возникая преимущественно осенью и зимой.
Подостый лимфоцитарный тиреоидит – безболевой («молчащий»), послеродовый, спонтанно разрешающийся тиреотоксикозом – относится к группе аутоиммунных заболеваний, также имеющих семейную предрасположенность. Начинаясь как гипертиреоз, в дальнейшем приводит к гипофункции, но переходя в хроническое течение, незначительно влияет на уровень гормонов щитовидной железы.
Хронический тиреоидит может быть иммунным или фиброзным.
Хронический аутоиммунный тиреоидит – тиреоидит (зоб) Хашимото, ХАИТ, лимфоцитарная струма – это органоспецифическое генетически обусловленное аутоиммунное заболевание. Антитела разрушают клетки щитовидной железы, причем дефект может замещаться лимфоидной (гипертрофическая форма) или фиброзной (атрофическая форма) тканью. Гипертрофическая форма характеризуется увеличением ткани пострадавшего органа, при этом может встречаться узловатый зоб. В обоих случаях количество гормонов снижается (гипотиреоз). Именно зоб Хашимото встречается чаще прочих форм тиреоидита.
Хронический фиброзный тиреоидит – тиреоидит или струма Риделя, деревянистый тиреоидит – редкое фиброзное воспаление тканей щитовидной железы на фоне распространенного или очагового склероза. Процесс относительно быстро прогрессирует и завершается гипотиреозом.
Симптомы тиреоидита
Диагностика тиреоидита
Постановка диагноза тиреоидита, независимо от его формы и происхождения, базируется на клиническом осмотре и лабораторной диагностике. При осмотре проводят измерение массы тела, определение пульса и артериального давления, а также пальпацию щитовидной железы.
Из инструментальных исследований специфическим является сцинтиграфия – радиоизотопное исследование по поглощению тканями щитовидной железы заряженных изотопов йода.
Ультразвуковое исследование щитовидной железы позволяет обнаружить значительные изменения ее тканей, лимфоидное или фиброидное перерождение ее участков. Для диагностики осложнений назначают компьютерную томографию.
Наибольшей точностью обладает инвазивная процедура – пункция щитовидной железы с забором биологического материала для биопсии. Широко применяется ее щадящая модификация – тонкоигольная аспирационная биопсия или ТАБ. Процедура длится несколько секунд и позволяет получить достаточный материал для гистологического исследования.
Тиреоидит быстро приводит к функциональным нарушениям, поэтому для постановки диагноза требуется начать с линейки лабораторных тестов.
Лечение тиреоидита
Острый тиреоидит в случае развития гнойного воспаления требует применения антибиотиков и, возможно, хирургического лечения. В противных случаях лечится симптоматически – нестероидными противовоспалительными препаратами и бета-блокаторами, глюкокортикостероидными гормонами.
При подостром тиреоидите неинфекционного характера назначают антигистаминные средства, в тяжелых случаях – кортикостероиды, бета-адреноблокаторы и НПВС, ингаляции противовоспалительных средств.
Лечение аутоиммунного тиреоидита заключается в компенсации сниженной функции щитовидной железы с помощью заместительной гормональной терапии – приема гормонов щитовидной железы в таблетках. Способы воздействия на аутоиммунный процесс в самой железе с доказанной эффективностью на сегодняшний день отсутствуют.