терминальный илеит что это такое и как лечить
Илеит
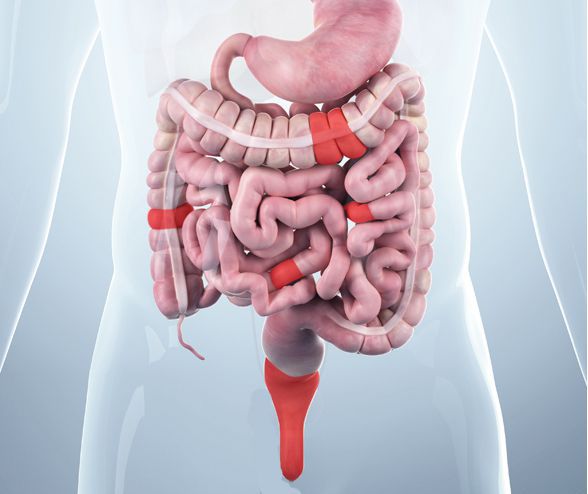
Илеит – что это такое
В основном илеит диагностируется у людей в возрасте от 20 до 40 лет, чаще у мужчин. У сельского населения встречается в два раза реже, чем у жителей крупных городов. Согласно научным данным, в 70% случаев боль в правой подвздошной области является симптомом хронического илеита. Вообще описываемая патология составляет 6% от всех воспалений кишечника.
Классификация илеита
По критерию поражения тонкой кишки выделяют:
По причине возникновения илеит бывает:
Также он может быть первичным или вторичным (является следствием другого заболевания ЖКТ).
С учетом ферментативной активности врачи выделяют:
По особенностям течения воспаление может протекать с осложнениями или без в трех формах:
Типы илеита
В зависимости от локализации воспаления, илеит разделяют на два типа:
Формы илеита
Учитывая особенности течения илеита, гастроэнтерологи классифицируют его на три формы:
В зависимости от особенностей клинической картины, бывает:
Причины илеита
Самой частой причиной инфекционного илеита является инвазия иерсиний. Реже воспаление в подвздошной кишке вызывают:
Вирусный острый илеит – следствие негативного действия ротовирусов и энтеровирусов. Лямблиоз и глистные инвазии приводят к хронической форме заболевания.
К общим причинам илеита относятся:
Также илеит может быть симптомом брюшного тифа, туберкулеза, язвенного колита.
Симптомы илеита кишечника
Острый илеит проявляется:
Из-за расстройства пищеварительной системы может возникнуть обезвоживание, способное привести к судорогам, нарушению свертывающей системы крови, гиповолемическому шоку.
Для хронического илеита характерны:
Если Вы обнаружили у себя схожие симптомы, незамедлительно обратитесь к врачу. Легче предупредить болезнь, чем бороться с последствиями.
Диагностика илеита
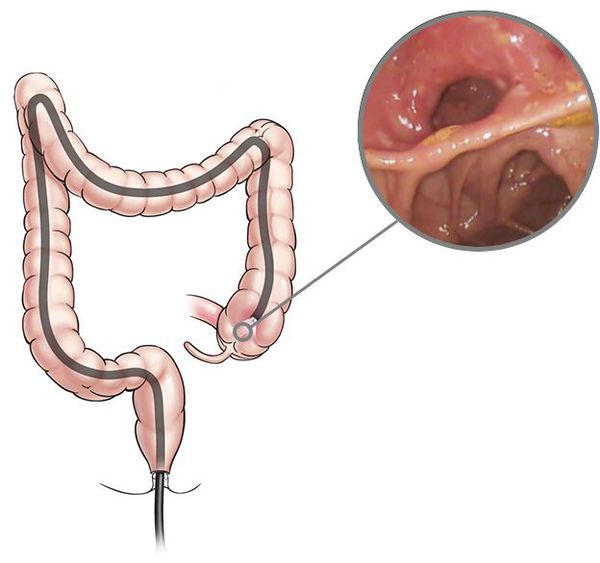
Поскольку дистальный отдел тонкой кишки практически невозможно осмотреть с помощью эндоскопа, диагностика илеита базируется на проведении лабораторных методов. Больному назначаются:
Информативным диагностическим методом при подозрении на илеит является рентгенография пассажа бария по тонкому кишечнику. Исследование дает возможность обнаружить нарушения моторики кишечника и кишечную непроходимость. Также на снимках могут быть выявлены свищи, стриктуры, зоны спазма подвздошной кишки.
При подозрении на панкреатит и желчнокаменную болезнь пациенту назначается УЗИ брюшной полости.
Лечение илеита
Все пациенты, у которых присутствуют симптомы илеита, должны проконсультироваться с гастроэнтерологом. Острая форма заболевания лечится только в стационаре. Бактериальное воспаление после определения чувствительности микрофлоры к антибиотикам устраняется с помощью антибактериальных препаратов. При упорной рвоте и диарее применяется инфузионная терапия солевыми растворами, глюкозой. Чтобы нормализировать усваивание пищи, назначаются ферментные лекарственные препараты.
Лечение хронического илеита предусматривает соблюдение щадящей диеты, прием ферментов и препаратов, способствующих нормализации кишечной моторики, витаминов, минералов, пробиотиков, растительных вяжущих средств.
Диета при илеите
Больным илеитом назначается диета №4 по Певзнеру. Они могут есть:
Под запретом находятся:
Чем опасен илеит
Илеит кишечника может привести к образованию стриктур и свищей, кровотечениям, абсцессу, кишечной непроходимости, перфорации кишечной стенки. Также он может спровоцировать развитие желчекаменной и мочекаменной болезни, анемии.
Профилактика илеита
Профилактика илеита состоит в грамотном лечении хронических заболеваний пищеварительного тракта, соблюдении режима питания, отказе от вредных привычек. Раз в год рекомендуется проходить гастроэнтеролога.
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.
Илеит
Илеит – что это такое
Илеит – это воспаление, локализующееся в основном в конечном отделе тонкой кишки и охватывающее прилежащие ткани. Приводит к формированию полиповидных либо рубцово-язвенных образований. Поражает не только термальную часть тонкой кишки, но и двенадцатиперстную, тощую, толстую кишки.
В основном илеит диагностируется у людей в возрасте от 20 до 40 лет, чаще у мужчин. У сельского населения встречается в два раза реже, чем у жителей крупных городов. Согласно научным данным, в 70% случаев боль в правой подвздошной области является симптомом хронического илеита. Вообще описываемая патология составляет 6% от всех воспалений кишечника.
Классификация илеита
По критерию поражения тонкой кишки выделяют:
По причине возникновения илеит бывает:
Также он может быть первичным или вторичным (является следствием другого заболевания ЖКТ).
С учетом ферментативной активности врачи выделяют:
По особенностям течения воспаление может протекать с осложнениями или без в трех формах:
Типы илеита
В зависимости от локализации воспаления, илеит разделяют на два типа:
Формы илеита
Учитывая особенности течения илеита, гастроэнтерологи классифицируют его на три формы:
В зависимости от особенностей клинической картины, бывает:
Причины илеита
Самой частой причиной инфекционного илеита является инвазия иерсиний. Реже воспаление в подвздошной кишке вызывают:
Вирусный острый илеит – следствие негативного действия ротовирусов и энтеровирусов. Лямблиоз и глистные инвазии приводят к хронической форме заболевания.
К общим причинам илеита относятся:
Также илеит может быть симптомом брюшного тифа, туберкулеза, язвенного колита.
Что такое болезнь Крона? Причины возникновения, диагностику и методы лечения разберем в статье доктора Магомедов С. М., проктолога со стажем в 12 лет.
Определение болезни. Причины заболевания
Синонимы заболевания: гранулематозный энтерит, регионарный энтерит, трансмуральный илеит, регионарно-терминальный илеит.
Частые проявления болезни Крона: боли в животе, хроническая диарея с выделением слизи и прожилок крови или без них.
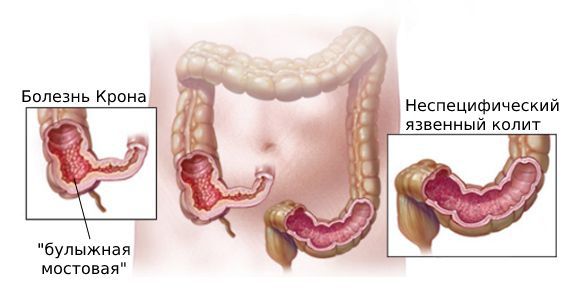
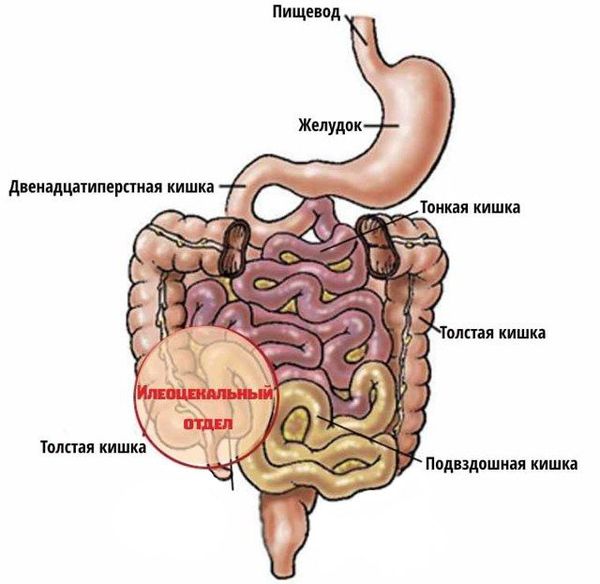
Заболевание относится к группе воспалительных заболеваний кишечника и наряду с неспецифическим язвенным колитом способно поражать все отделы желудочно-кишечного тракта: от полости рта до ануса. Илеоцекальный отдел (место перехода тонкой кишки в толстую) — наиболее излюбленная локализация болезни Крона. При поражении этой области симптомы заболевания схожи с проявлениями острого аппендицита, что затрудняет постановку диагноза в экстренных случаях.
Распространённость болезни Крона
Причины болезни Крона
Точные причины развития болезни Крона до сих пор неизвестны. Существуют гипотезы, которые частично объясняет пусковые механизмы болезни:
Все эти гипотезы свидетельствует о том, что этиология болезни Крона многофакторна, но некоторые аспекты до сих пор остаются неясными.
Факторы риска
Симптомы болезни Крона
Распределение поражения органов ЖКТ у пациентов с болезнью Крона, согласно Монреальской классификации:
Клиническая картина заболевания
Проявления заболевания различаются в зависимости от сегмента поражения.
В большинстве случаев пациенты отмечают следующие симптомы:
Внекишечные проявления терминального илеита встречаются примерно у 20-40 % больных, их появление зависит от активности заболевания.
В некишечные проявления болезни Крона
Анемия — самое распространённое заболевание, сопутствующее болезни Крона. Главным образом она вызвана дефицитом железа из-за хронического воспаления, реже — в результате кишечного кровотечения или недостатка витамина В12.
Вторыми наиболее часто поражаемыми тканями при болезни Крона являются суставы. Поражение глаз отмечается в 2-13 %, кожи — в 2-15 %. Склерозирующий холангит обычно возникает только у пациентов с колитом Крона. Панкреатитом страдает до 4 % больных, но зачастую заболевание является побочным эффектом медикаментозного лечения и холецистолитиаза (камней в желчном пузыре).
Патогенез болезни Крона
Причины болезни Крона неизвестны, его проявления разнообразны (возможно поражение всех отделов желудочно-кишечного тракта и других органов), поэтому патогенез заболевания остаётся малоизученным.
Поражения при болезни Крона носят системный характер. Причинные факторы приводят к ненормальной защитной реакции организма — важную роль в этом играет генетическая предрасположенность к «поломкам» иммунной системы. Патогенез болезни Крона объясняется развитием аутоагрессии, т. е. повреждения собственных клеток организма иммунной системой, что позволяет отнести болезнь Крона к аутоиммунным заболеваниям.
Описанные патофизиологические процессы приводят к повреждению тканей и органов разной степени тяжести: от незначительных, не нарушающих общее состояние, до выраженных — «молниеносных проявлений», угрожающих жизни, даже несмотря на проводимую комплексную терапию.
Классификация и стадии развития болезни Крона
Существует множество классификаций заболевания, но ни одна из них не отвечает потребностям врачей в «сортировке» клинико-патологических процессов и подборе лечения Ниже приведены несколько классификаций болезни Крона.
Классификация М. Х. Левитана и др., 1974
По локализации патологического процесса:
По тяжести клинических проявлений:
По течению болезни:
Венская классификация болезни Крона
По возрасту к моменту установления диагноза:
По локализации процесса:
По х арактеру течения:
Монреальская классификация болезни Крона
По возрасту к моменту установления диагноза:
По локализации процесса:
По характеру течения:
Осложнения болезни Крона
Болезнь Крона осложняется разнообразными патологическими состояниями, каждое из которых без своевременного лечения может привести к летальному исходу.
Осложнения, требующие срочного оперативного лечения:
Не требующие срочного оперативного лечения:
Диагностика болезни Крона
Диагноз ставится на основе клинической картины, течения заболевания и диагностических методов: лабораторного обследования, эндоскопии, гистологии и рентгенологии.
Лабораторные исследования
Первичное лабораторное обследование, помимо стандартных анализов (общих анализов крови и мочи), включает определение маркеров воспаления. В первую очередь оценивают уровень С-реактивного белка — показателя повреждения тканей при воспалении.
Фекальный кальпротектин и лактоферрин исследуют для различения воспаления от функциональных жалоб, так как эти белки являются маркерами воспаления кишечника. Кальпротектин в большинстве случаев помогает отличить воспалительное заболевание кишечника от синдрома раздражённого кишечника. Однако эти тесты не специфичны для болезни Крона, поэтому применяются в основном при наблюдении за пациентами во время и после лечения.
Альбумин — параметр, характеризующий соотношение мышечной и жировой массы, его определение особенно важно в предоперационном периоде, поскольку низкая концентрация связана с более высоким риском осложнений.
Эндоскопия
Для установления диагноза проводят илеоколоноскопию и мультифокальную биопсию из терминальной подвздошной кишки и каждого сегмента толстой кишки. При илеоколоноскопии врач осматривает прямую, сигмовидную и ободочную кишки, образующие толстую кишку, а также подвздошную кишку.
Лучевые методы исследования
Ультразвуковое исследование показано при острых состояниях, а также для выявления свищей, стенозов, абсцессов и для контроля воспаления кишечника во время лечения.
Обычную рентгенограмму применяют в экстренных ситуациях, например при непроходимости и перфорации кишечника.
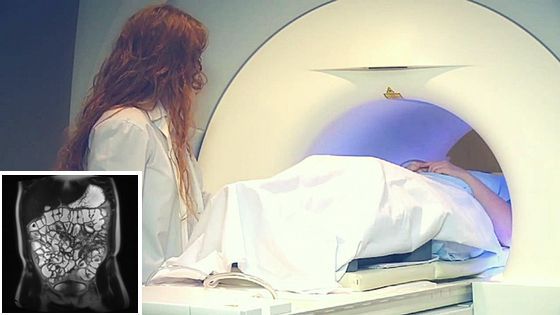
Магнитно-резонансная томография (МРТ) и КТ-энтерография (компьютерная томография) при болезни Крона с высокой точностью выявляют поражения кишечника и осложнения, такие как свищи и абсцессы. МРТ и КТ проводятся во время первичного обследования при высоком подозрении на болезнь Крона.
При проведении МРТ отсутствует воздействие радиоактивного излучения, поэтому она предпочтительнее КТ.
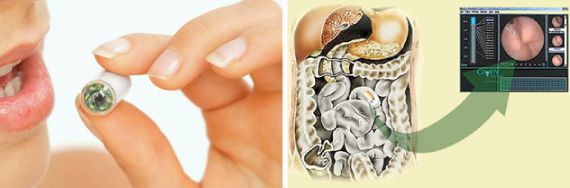
В редких ситуациях, когда стандартные методы визуализации неинформативны, для уточнения используется капсульная эндоскопия.
Двухбаллонная энтероскопия показана только в тех случаях, когда требуется биопсия (например, для исключения злокачественных новообразований), или при проведении терапевтических процедур, например при расширении стеноза.
МРТ — основной метод при перианальных поражениях. Альтернативой МРТ является эндосонография, но её применяют реже из-за анального стеноза, ограничивающего доступ, и болевых ощущений, особенно при тяжёлых перианальных поражениях.
Дифференциальная диагностика
Основные диагнозы, с которыми необходимо различать болезнь Крона: синдром раздражённого кишечника, язвенный и инфекционный колиты.
При острой боли в нижней части живота наиболее важные дифференциальные диагнозы — острый аппендицит и инфекционное заболевание иерсиниоз (псевдотуберкулёз).
Гранулематозные хронические воспаления кишечника могут быть вызваны системным воспалительным заболеванием саркоидозом или туберкулёзом. Злокачественные лимфомы и рак тонкой кишки иногда приводят к развитию стеноза тонкой кишки и формированию конгломератов кишечных петель — эти диагнозы также следует дифференцировать с болезнью Крона.
Лечение болезни Крона
Лечение при болезни Крона преимущественно консервативное. Однако иногда потребуется хирургическое вмешательство, например при изолированном коротко-сегментарном илеоцекальном воспалении или в экстренных ситуациях.
Терапия первой линии:
Из-за побочных эффектов и неэффективности в поддержании ремиссии стероиды не применяют длительно.