Программа life cycle при скрининге что это значит
Программа life cycle при скрининге что это значит
1.ФГБУ «НИИАГ им. Д.О. Отта» СЗО РАМН,
Главной задачей пренатальной диагностики является своевременное выявление врожденной и наследственной патологии и выработка на основе этой информации максимально точного прогноза для жизни и здоровья плода. Врожденная патология плода нередко возникает у женщин, не относящихся к группе высокого риска, в том числе и в молодых семьях с неотягощенным акушерско-гинекологическим или генетическим анамнезом. Ведущую роль в отборе женщин групп высокого риска по врожденной и наследственной, прежде всего хромосомной патологии плода играют скринирующие программы.
Табл. 1. Отклонения биохимических маркеров в разные сроки беременности в крови матери при синдроме Дауна у плода [ 4 ].
Срок беременности (нед.)
случаев
Медиана
N= 170
Нормальными значениями в диагностические сроки считаются уровни белков от 0,5 до 2 МоМ. Однако использование указанного диапазона для выделения группы высокого риска хромосомных аномалий приведет к резкому увеличению числа ложноположительных результатов скрининга, поэтому отбор беременных в группу высокого риска должен основываться на расчете индивидуального риска рождения ребенка с синдромом Дауна. Риск оценивается с помощью компьютерных программ, позволяющих учесть факторы, влияющие на отклонения маркеров. В направлении на скрининг должны быть указаны:
· паспортные данные женщины с указанием полной даты рождения, а не просто возраст или год рождения;
· дата взятия крови, дата УЗИ и срок беременности. Возможен контроль сроков по дате первого дня последнего менструального цикла (ПДПМ).
· наличие у беременной сахарного диабета 1 типа.
· этническая принадлежность пациентки. Все национальности, проживающие в России, относятся к европейской этнической группе ( caucasian ). Данный фактор необходимо учитывать при обследовании беременных, относящихся к семьям восточно-азиатского, арабского или африканского происхождения.
· курение при беременности
· факт использования вспомогательных репродуктивных технологий (например, ЭКО). В случае наступления беременности после применения донорской яйцеклетки или суррогатного материнства указывается (и используется в расчете риска) возраст донора яйцеклетки (некоторые программы требуют сообщить дату подсадки эмбриона).
Расчет индивидуального риска может производиться только с помощью автоматизированных средств, т.к. он сложен даже для одного маркера, а при учете трех маркеров (двух биохимических и одного ультразвукового) просто невыполним вручную. В России доступно несколько вариантов импортных программ расчета риска в 1-м триместре беременности: финская программа « Life Cycle », немецкая программа « PRISCA » и немецкая программа « Astraia ». В программе « Astraia » в расчете риска учитываются дополнительные УЗ параметры, что дает возможность уменьшить группу риска до 3%.
Программа «Исида» устанавливается в учреждение с обеспечением технической и консультативно – методической поддержки, которая совместно осуществляется разработчиками программного комплекса «Исида», производителями тест- систем – ООО «Алкор Био» и специалистами лаборатории пренатальной диагностики НИИАГ им. Д.О. Отта. В «Исиде» предусмотрена возможность создавать документы произвольного формата на основании любой информации из базы данных, это упрощает составление отчетов и оптимизирует мониторинг пренатального скрининга. Консультативно-методическая поддержка включает в себя важный раздел – контроль стабильности медиан. Выявление систематического сдвига медиан УЗ и биохимических маркеров является сигналом для проведения анализа с целью выявления и устранения ошибок или проведения корректировок медиан с учетом региональных особенностей. Так в Твери, в «Центре специализированных видов помощи» им. В.П.Аваева биохимический скрининг проводится на тест-системах «Алкор Био» с использованием программного комплекса «Исида» с 2009 года. Рассчитанные еще в 2009 году медианы АФП и ХГЧ были подтверждены в 2011 году, что указывает на стабильность реагентов и отсутствие методических ошибок при проведении пренатального скрининга. В 2011 году центр начал проводить пренатальный скрининг уже в I триместре беременности.
В Санкт-Петербурге в 2009-2011 гг. чувствительность комбинированного скрининга в 9-13 недель беременности составила 96% (129 из 134 случаев СД у плода) при 7,4% ложноположительных результатов. Распоряжением Комитета по здравоохранению Санкт-Петербурга №39 от 01/02/12 массовый биохимический скрининг беременных полностью ориентирован на сроки 9-13 недель. Определение АФП и ХГЧ сохраняется только для беременных, обратившихся в женскую консультацию при сроке более 14 недель, или по назначению генетика для пациенток с пограничными значениями комбинированного риска (от 0,1 до 0,39%) по результатам скрининга первого триместра. В результате около 70-75% беременных могут закончить обследование до 14 недель [5].
Особенностью скрининга в 9-13 недель беременности являются повышенные требования к стандартизации измерения как ультразвуковых, так и биохимических маркеров. Это связано с выраженной зависимостью уровня маркерных сывороточных белков МСБ от срока беременности. Снижение коэффициентов вариации маркеров приводит к снижению числа ложноположительных результатов и, соответственно, к уменьшению группы риска.
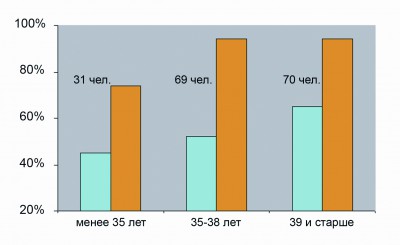
Анализ 170 случаев пре- и постнатального выявления синдрома Дауна медико-генетической службой города показал, что эффективность ультразвукового скрининга трисомии 21 у плода в 11-13 недель улучшается, однако, еще невелика. Если в 2009 году увеличение ТВП более 2,5 мм было выявлено у 20% плодов с синдромом Дауна, то в 2011 году у 51% (у 81 из 157 плодов с СД). При этом среди молодых беременных увеличение ТВП плода при синдроме Дауна наблюдалось гораздо реже, чем в старших возрастных группах (рис. 1). В отечественных и зарубежных статьях нет сведений о зависимости величины ТВП плода от возраста матери. Поэтому мы предполагаем, что молодые беременные не получают должного внимания специалистов УЗД, либо их обследование доверено недостаточно квалифицированным кадрам. Согласно Распоряжению № 496 от 28/09/2007 беременные старше 35 лет сразу направлялись на скрининговое УЗИ 2-го уровня в 11-13 недель в медико-генетический центр (СПбДЦ(МГ)).
Рис.1 Эффективность выявления синдрома Дауна у плода по ТВП более 2,5 мм и по результатам расчета комбинированного риска среди беременных разного возраста (N=170). Голубой – доля плодов с ТВП более 2,5 мм, желтый – доля беременных с риском более 1/250 (0,4%).
Стандартизация и точность измерения ультразвуковых параметров оказывают наибольшее влияние на результаты комбинированного скрининга. Медианы ТВП, используемые в настоящее время в Санкт-Петербурге при расчете риска, основаны на данных, опубликованных в 2009 году [6]. Однако, медианы ТВП, полученные в 2005 году при отладке методики скрининга 1-го триместра [5] отличаются от среднегородских и подтверждены автором в 2011 году при обследовании почти 1000 беременных в режиме «клиники одного дня», где УЗ – диагностика осуществлялась тремя специалистами с международным сертификатом при постоянном контроле качества измерений (табл. 2). Подобная картина, когда копчико-теменной размер и ТВП занижаются неопытными врачами УЗД [7,8], наблюдается в большинстве стран, проводящих массовый УЗ скрининг. В программном комплексе «Исида» установлены среднегородские медианы Санкт-Петербурга. В обследуемых регионах необходимо получать собственные нормативные значения ТВП. В процессе мониторинга качества УЗИ по мере повышения квалификации и приобретения опыта специалистами УЗД возможна корректировка медиан.
Табл. 2. Медианы ТВП в среднем по Санкт-Петербургу [6] и по результатам работы в режиме «клиники одного дня» (КОД) [2].
Пренатальная (дородовая) диагностика врожденной патологии плода
Рождение здорового ребенка – естественное желание каждой беременной женщины. Но, к сожалению, надежды на счастливое материнство не всегда оправдываются. Около 5% новорожденных имеют различные врожденные заболевания. Скрининг в 1 и во 2 триместрах беременности позволяет определить, насколько велик риск врожденной патологии у будущего ребенка.
В настоящее время существуют достаточно эффективные методы пренатальной (дородовой) диагностики многих заболеваний плода, которые можно выявить с 11 недели беременности. Своевременное проведение скрининговых обследований дает возможность определить большой спектр патологии плода и увидеть ультразвуковые признаки хромосомных аномалий.
Что такое ранний пренатальный скрининг и когда он проводится
Скрининг (от англ. «просеивание») – это совокупность исследований, позволяющих определить группы беременных, у которых существует риск рождения ребенка с хромосомными аномалиями и врожденными пороками. Но ранний скрининг – это только начальный, предварительный этап обследования, после которого женщинам, с выявленным риском врожденных аномалий, рекомендуется более детальное диагностическое обследование, которое точно подтвердит или исключит наличие патологии.
Что включает в себя ранний пренатальный скрининг
В комплексное обследование входят:
Полученные данные: анамнез, УЗИ и биохимические маркеры помещают в специально разработанную программу Astraia, которая рассчитывает риск рождения ребенка с врожденными аномалиями. Комбинация данных исследований увеличивает эффективность выявления плодов с синдромом Дауна и другими хромосомными заболеваниями.
Что такое программа Astraia
Astraia – это профессиональная программа, вычисляющая вероятность хромосомных аномалий у плода. Программа была разработана Фондом Медицины Плода (Fetal Medicine Foundation – FMF) в Лондоне и успешно апробирована на огромном клиническом материале во многих странах мира. Она постоянно совершенствуется под руководством ведущего специалиста в области пренатальной диагностики профессора Кипроса Николаидеса, в соответствии с последними мировыми достижениями в области медицины плода.
Специалист, проводящий ранний пренатальный скрининг, должен иметь международный сертификат FMF, дающий право на выполнение данной диагностики и работу с программой Astraia. Сертификат подтверждается ежегодно после статистического аудита проделанной за год работы и сдачи сертификационного экзамена. Таким образом обеспечивается высокая диагностическая точность полученных рисков.
Проведение раннего пренатального скрининга с помощью данной программы регламентировано приказом Министерства Здравоохранения РФ от 1 ноября 2012 г. № 572н «Об утверждении порядка оказания медицинской помощи по профилю «акушерство-гинекология» (за исключением использования вспомогательных репродуктивных технологий)».
Ранний пренатальный скрининг позволяет вычислить следующие риски:
Что оценивается при УЗИ в 1 триместре
1. Копчико-теменной размер (КТР) плода
Правильное измерение КТР плода
2. Маркеры хромосомной патологии:
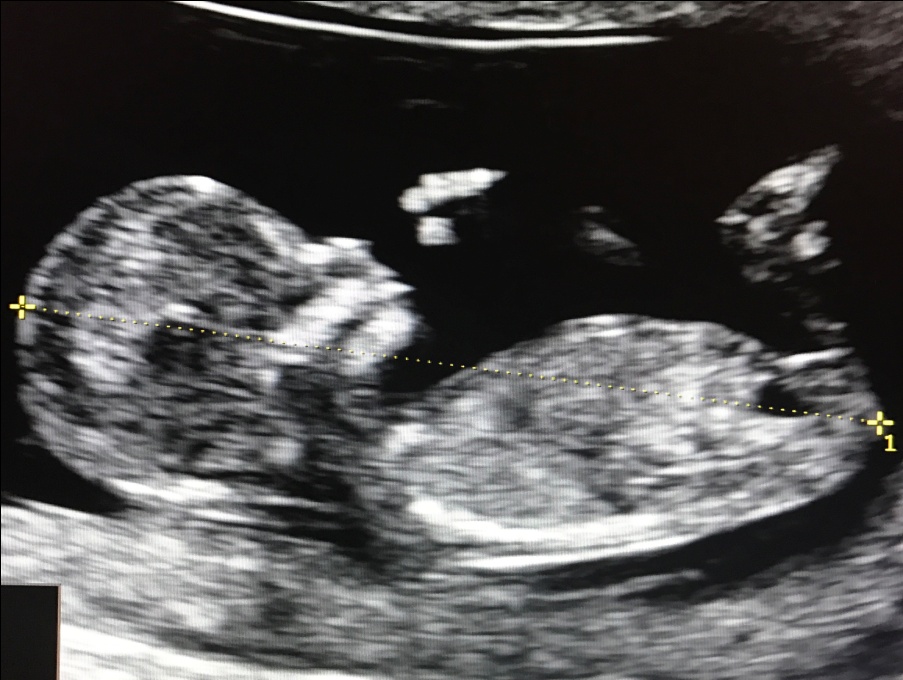
— толщина воротникового пространства (ТВП) – является основным признаком хромосомной патологии у плода. Патологической величиной считается увеличение ТВП больше 95-й процентили для каждого срока гестации. Каждое увеличение ТВП повышает риск существования хромосомной аномалии у плода.
ТВП в норме ТВР при патологии
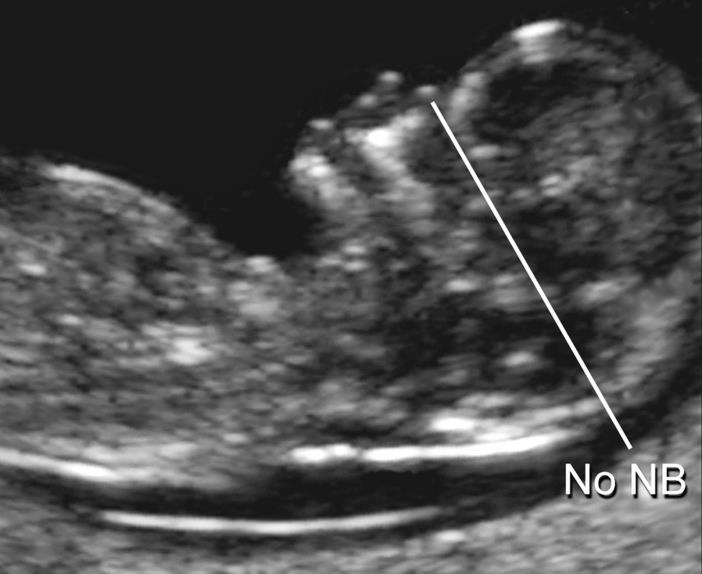
— носовая кость. У плодов с синдромом Дауна носовая кость может отсутствовать, либо быть уменьшенной (гипоплазированной). Очень редко такое может встречаться и у совершенно здоровых детей. Точный диагноз устанавливается только при помощи генетического анализа.
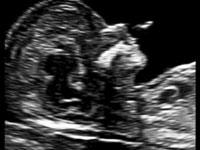
Нормальная носовая кость Отсутствие носовой кости
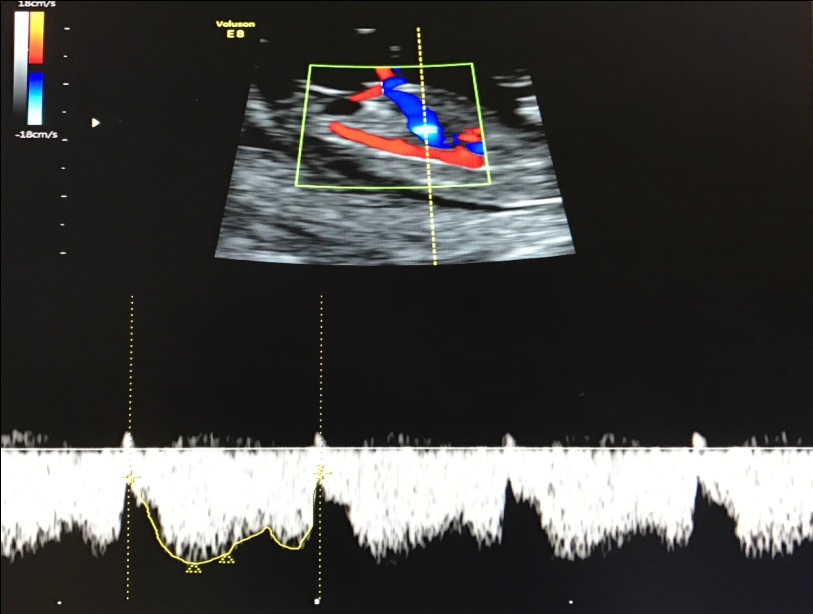
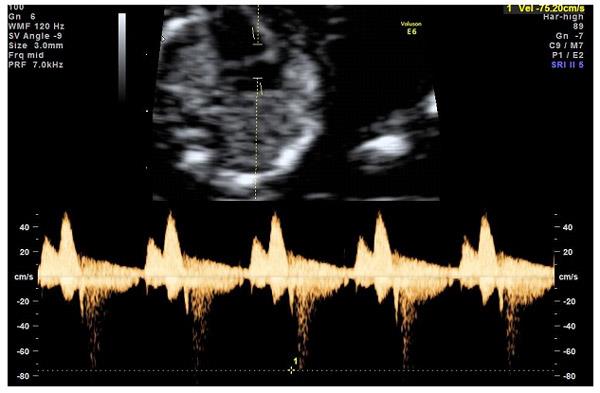
— кровоток в венозном протоке – это маленький сосуд в печени плода. При обратном (ретроградном) токе крови в данном сосуде можно предположить, что у плода хромосомный синдром, либо врожденный порок сердца.
Нормальный кровоток в венозном протоке
Но важно правильно получить этот кровоток и дать ему оценку. Для этого требуются определенные навыки и квалификация врача, которые подтверждаются ежегодной сертификацией FMF.
— кровоток через трикуспидальный клапан в сердце плода. Здесь ретроградный (обратный) кровоток тоже указывает на хромосомную патологию, либо может проявляться при врожденных пороках сердца.
3. Анатомические структуры плода и исключение крупных врожденных пороков
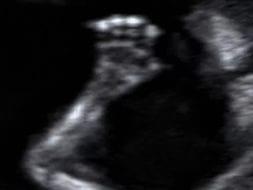
Ручка плода Мозг плода в виде “бабочки” в норме
4. Длина шейки матки
5. Стенки матки и придатков (яичников)
6. Кровоток в маточных артериях
УЗИ может проводиться как трансабдоминально, так и трансвагинально.
Что делать при высоком риске хромосомной патологии у плода
Если комплекс раннего пренатального обследования указывает на высокий риск врожденной патологии у плода, Вам будет рекомендована консультация генетика с последующей инвазивной диагностикой (биопсия ворсин хориона на сроке до 14 недель или амниоцентез, проводимый после 16 недель) и генетическим анализом. Именно генетический анализ точно определяет хромосомные заболевания и врожденные патологии у плода.
Что представляет собой скрининг во втором триместре беременности
Согласно приказу № 572н от 1.11.2012 г., второй скрининг состоит из ультразвукового исследования плода на сроке 18-21 неделя беременности. В этом возрасте кровь на биохимические маркеры уже не сдается. Плод имеет массу около 300-500 грамм и длину 20-25 см, и УЗИ позволяет детально проанализировать все анатомические структуры плода и выявить большинство пороков развития. Тогда же оценивается количество околоплодных вод, расположение и структура плаценты, длина шейки матки и др.
После проведения УЗИ на данных сроках беременности большинство вопросов пренатальной диагностики считаются закрытыми.
Надеемся, что эта информация поможет Вам лучше понять важность и необходимость скрининга в первом и втором триместрах беременности. В нашей клинике у Вас есть уникальная возможность пройти качественное обследование и получить максимально объективные данные о состоянии Вашего плода.
Cкрининг 1 триместра беременности
Скрининг 1 триместра беременности – это комплекс исследований беременных женщин для выявления врождённых пороков развития плода. Позволяет вычислить вероятность хромосомных нарушений, генетических аномалий. В период с 10 по 13 неделю пренатальный скрининг рекомендуется проходить всем женщинам в положении.
В МЖЦ обследование проводится с помощью системы DELFIA-LifeCycle®, которая позволяет делать расчёт рисков в короткие сроки с максимальной точностью. В программу скрининга входят:
Стоимость пренатального исследования в первом триместре
Расчет стоимости лечения Все цены
Зачем делать пренатальный скрининг 1 триместра
По результатам раннего пренатального скрининга с высокой точностью определяют риск рождения малыша с хромосомными заболеваниями, несовместимыми с жизнью или вызывающими умственную отсталость: синдромом Дауна, Патау, Эдвардса. При выявлении серьёзных рисков женщина вправе решиться на проведение дополнительных исследований либо на прерывание беременности.
В случае отказа от пренатальной диагностики женщина рискует родить жизнеспособного ребёнка с патологиями, неизлечимыми в условиях и средствами современной медицины.
Специалисты
акушер-гинеколог, гемостазиолог, кандидат медицинских наук
главный врач и директор по развитию Медицинского женского центра, акушер-гинеколог, кандидат медицинских наук
Преимущества DELFIA-LifeCycle®
В нашем центре пренатальный скрининг проводится на базе программы DELFIA-LifeCycle®. Основным недостатком аналогичных систем, применяемых в нашей стране, считается узкий спектр определяемых хромосомных патологий, как следствие, большой процент ошибок.
С помощью DELFIA-LifeCycle® риск развития целого ряда патологий – синдрома Дауна, Корнелии де Ланге, Эдвардса, Шерешневского-Тернера, Патау, а также пороков нервной трубки рассчитывается с высокой долей вероятности – около 98 %. При этом процент ошибок очень мал – примерно 6-7 %.
Высокая точность результатов достигается за счёт минимизации «человеческого» фактора – при расчёте риска учитываются как индивидуальные особенности здоровья беременной, так и особенности самой беременности, такие как ЭКО, многоплодие.
Программа создана как единый комплекс, в который входит анализатор для определения биохимических маркеров и компьютерное обеспечение, формирующее результаты в автоматическом режиме.
Сроки проведения
Важным показателем развития плода является толщина воротникового пространства – шейной складки, в которой содержится жидкость. Её скопление в большом количестве, а также повышенная складчатость в этой области указывает на наличие генетических патологий.
До 11 недели ТВП слишком мала, чтобы делать какие-либо выводы, а после 14 недели подкожная жидкость поглощается лимфатической системой, поэтому проводить расчёты уже нецелесообразно.
Чтобы получить максимально объективные результаты ранний пренатальный скрининг должен быть проведён не позднее конца 13 недели + 6 дней, при значениях КТР (копчико-теменного размера) 45-88 мм.
Как делается скрининг 1 триместра беременности
В программу пренатального скрининга входят УЗИ и анализ крови, которые проводятся последовательно.
Выполняется либо традиционным методом – трансабдоминальным, либо с помощью трансвагинального датчика.
В ходе ультразвукового скрининга уточняется срок беременности, оценивается состояние матки и яичников. Доктор акцентирует внимание на определении таких параметров как симметричность и степень развития полушарий мозга, конечностей, положение внутренних органов – сердца, желудка, длину костей.
Биохимический скрининг
В основе анализа крови лежит исследование уровня ХГЧ – специфического гормона, который вырабатывается плодом. По параметрам бета-ХГЧ можно судить о нормальном или аномальном развитии. Вследствие хромосомных мутаций уровень антител повышается.
О возможных генетических отклонениях плода говорит пониженный уровень белка РАРР-А в крови беременной.
При расчёте рисков показатели УЗИ-диагностики и анализа крови рассматриваются в совокупности, кроме того учитываются персональные данные беременной – наличие заболеваний иммунной системы, многоплодность, масса тела и др.
Как подготовиться к обследованию
Трансабдоминальное УЗИ проводится при заполненном мочевом пузыре, поэтому женщине необходимо примерно за 1,5 часа до процедуры выпить 500-600 мл негазированной воды.
Чтобы анализ крови показал объективные результаты, в течение двух дней до исследования не употребляйте калорийные продукты – орехи, шоколад, копчёности, жареное мясо, морепродукты. Кровь из вены сдаётся в утреннее время натощак.
Сколько ждать результатов
Наш центр оборудован собственной лабораторией, поэтому результаты анализа крови и УЗИ скрининга 1 триместра можно получить в течение одного-двух дней. Данные комплексного исследования обрабатываются с помощью программы DELFIA-LifeCycle®, которая обеспечивает корректность результатов на момент проведения диагностики.
Женщина получает документ, в котором обозначены данные лабораторных исследований и указан количественный показатель вероятности патологий.
Расшифровка результатов скрининга 1 триместра
Расчёт риска хромосомных нарушений и грубых патологий развития плода осуществляется на основании отклонений от нормы. Женщине важно понимать, что на разных сроках беременности, на сроке 10, 11, 12, 13 недель нормативные показатели отличаются, поэтому корректные выводы может сделать только врач.
Результаты УЗИ показывают данные об основных показателях:
Расшифровка биохимического анализа «норма – отклонение»:
Где сделать скрининговую диагностику в Москве
Доктора МЖЦ применяют новейшие достижения научной школы пренатальной диагностики, благодаря которым появилась возможность с высоким процентом вероятности определять серьёзные генетические отклонения ребёнка.
Чтобы записаться на комплексное обследование по программе DELFIA-LifeCycle®, заполните форму обратной связи.
Скрининг на выявление врожденных заболеваний плода при беременности
Что собой представляет скрининг при беременности и зачем он проводится
Скрининг при беременности — это комплекс обследований, в который входят УЗИ и биохимический анализ венозной крови на гормоны. Как правило, скрининг проводят трижды — в первом, втором и третьем триместре.
Раннее обнаружение патологий имеет очень большое значение. Это дает возможность приступить к лечению генетических заболеваний как можно раньше и если не полностью вылечить их, то хотя бы максимально купировать симптомы. Если при обследовании врач замечает отклонения, беременность контролируется особенно тщательно, что дает возможность предупредить развитие осложнений или преждевременные роды. Если же обнаруженные патологии окажутся слишком тяжелыми и несовместимыми с жизнью, врач направит пациентку на прерывание беременности по медицинским показаниям.
Скрининг при беременности безвреден как для мамы, так и для малыша. Это довольно точное исследование, хотя следует четко понимать, что оно не дает стопроцентной гарантии. Точность скрининга зависит от многих факторов — профессионализма исследователей, соблюдения женщиной правил подготовки к обследованию и других факторов.
Первый скрининг при беременности
Первый скрининг при беременности проводят между и неделями. Нет смысла проходить это обследование ранее — до недели беременности многие показатели практически не поддаются определению.
Исследование включает в себя два медицинских теста — УЗИ и анализ крови.
При помощи УЗИ врач определяет точный срок беременности, оценивает телосложение ребенка, его размеры (окружность головы, длину конечностей, рост), работу сердечной мышцы, симметричность головного мозга, объем околоплодных вод, структуру и размер плаценты, а также состояние и тонус матки. Для каждого из этих параметров есть показатели нормы, с которыми врач и будет сравнивать полученные результаты. Для беременности эти нормы составляют:
Длина кости носа — 2–4,2 мм. Слишком маленькая кость носа может говорить о патологии или же просто о том, что нос у малыша будет курносым. ЧСС (частота сердечных сокращений) — 140–160 ударов в минуту. Небольшое (до 40 ударов в минуту) отклонение в ту или иную сторону считается вариантом нормы.
Размер хориона, амниона и желточного мешка. Хорион — это внешняя оболочка плода, которая со временем станет плацентой. Если он расположен на нижней стенке матки, говорят о предлежании хориона. Это потенциально опасная ситуация, чреватая выкидышем, и в этом случае беременной рекомендован постельный режим.
Амнион — внутренняя оболочка, которая удерживает околоплодные воды. Нормальный объем околоплодных вод на сроке 11–13 недель — 50–100 мл.
Желточный мешок — это зародышевый орган, который в первые недели жизни плода выполняет роль некоторых внутренних органов, которые будут сформированы позже. К сроку первого скрининга желточный мешок должен практически исчезнуть (тогда в бланке обследования будет указано «не визуализируется»). Если же размер его составляет около 6 мм, то, возможно, у плода присутствуют определенные патологии.
Шейка матки. В норме ее длина к моменту первого скрининга составляет 35–40 мм. Более короткая шейка матки означает риск преждевременных родов.
УЗИ проводят двумя способами — трансабдоминальным, при котором датчик располагается на животе, и трансвагинальным, при котором он вводится во влагалище. Трансвагинальное УЗИ дает более полную и точную информацию, но его обычно проводят только в первом триместре. Этот метод, как правило, используют при обследовании женщин с лишним весом, поскольку жировая прослойка в области живота не позволяет в деталях рассмотреть плод и матку.
К УЗИ необходимо соответствующим образом подготовиться. Перед трансабдоминальным УЗИ советуют выпить примерно литр воды, чтобы на момент обследования мочевой пузырь был заполнен — тогда матка немного сместится в сторону живота и картинка будет четче. При трансвагинальном УЗИ степень наполненности мочевого пузыря не имеет никакого значения, однако перед обследованием лучше зайти в туалет — так будет комфортнее. Перед исследованием нужно принять душ или освежиться при помощи влажных салфеток. Скопление газов способно исказить результаты УЗИ, каким бы методом оно ни проводилось. Поэтому будущим мамам, страдающим от метеоризма, советуют за день до обследования принимать средства от метеоризма и не есть ничего газообразующего.
Анализ крови
Чтобы анализ крови дал максимально точные сведения, его нужно сдавать на голодный желудок, как минимум через 8 часов после последнего приема пищи. За 2–3 дня до анализа следует воздерживаться от жареной, жирной, острой, копченой пищи, шоколада, орехов, морепродуктов. Рекомендуется также не вступать в половые контакты. Все это не столь значительно, однако может тем или иным образом повлиять на результат.
Второй скрининг при беременности
Второй скрининг при беременности проводят на сроке 16–20 недель. Как и первый, он состоит их тех же двух этапов — УЗИ и анализа крови.
На этот раз врач определяет не только размеры, но и положение плода и его костную структуру, состояние внутренних органов и место прикрепления пуповины, а также объем околоплодных вод. Вот приблизительные основные показатели нормы для срока 16–20 недель:
ИАЖ (индекс амниотической жидкости, то есть объем околоплодных вод) — 73–230 мм. Маловодие может негативно повлиять на состояние костной структуры ребенка и развитие его нервной системы.
Локализация плаценты. Некоторый риск есть лишь при расположении плаценты на передней стенке матки — при такой локализации возможно отслоение плаценты.
Пуповина. Один из важнейших параметров — место прикрепления пуповины. Краевое, расщепленное или оболочечное прикрепление чревато гипоксией плода и трудностями во время родов, нередко оно становится показанием для кесарева сечения. Пуповина подпитывается через 2 артерии и 1 вену, хотя иногда в наличии имеется только одна артерия. Это может вызвать гипоксию плода, порок сердца, нарушения в работе системы ребенка, стать причиной пониженной массы тела малыша. Впрочем, если все остальные анализы и обследования не показывают отклонений от нормы, волноваться не стоит.
Шейка матки. Длина шейки матки на этом сроке должна составлять 40–45 мм. Короткая шейка матки означает угрозу выкидыша.
Визуализация. Неудовлетворительная визуализация может быть вызвана как особенностями положения плода или лишним весом будущей мамы, так и отеками или гипертонусом матки.
Анализ крови
Третий скрининг при беременности
Третий скрининг при беременности проводят на 30- неделе. По результатам этого скрининга врач принимает решение о необходимости кесарева сечения или возможности естественных родов. Основа третьего скрининга — все те же УЗИ. Иногда назначают допплерографию — исследование работы сосудов. Вот приблизительные нормы для данного срока беременности:
Пренатальный скрининг очень важен, и пренебрегать им не стоит. Вовремя выявленные патологии и отклонения от нормы могут спасти жизнь и здоровье вашему ребенку. Об этом стоит помнить, особенно тем родителям, которые отказываются от обследования из страха узнать о том, что развитие малыша идет не по плану.