Прогестерон и 17 он прогестерон в чем разница
Прогестерон и 17 он прогестерон в чем разница
17-гидроксипрогестерон является предшественником кортизола – гормона, который продуцируется надпочечниками и участвует в расщеплении белков, глюкозы и жиров, поддержании кровяного давления и в регуляции иммунной системы.
Иммуноферментный анализ (ИФА).
Нг/мл (нанограмм на миллилитр).
Какой биоматериал можно использовать для исследования?
Как правильно подготовиться к исследованию?
Общая информация об исследовании
Анализ определяет количество 17-гидроксипрогестерона (17-ОПГ) в крови. 17-гидроксипрогестерон является предшественником кортизола и используется организмом для его производства.
Кортизол – это гормон, вырабатывающийся надпочечниками, он участвует в расщеплении белков, глюкозы и жиров, в поддержании нормального кровяного давления и регулировании активности иммунной системы. Образование кортизола стимулируется адренокортикотропным гормоном (АКТГ), который производится гипофизом. Концентрация кортизола обычно колеблется в течение дня, при этом наблюдается пик уровня гормона в 8 утра с последующим понижением к вечеру. Кроме того, содержание кортизола в крови повышается при болезнях и стрессе.
Для образования кортизола требуется несколько специальных ферментов. При нехватке одного или нескольких из них или нарушении их функции образуется ненормальное количество кортизола и его предшественников, из-за чего 17-гидроксипрогестерон накапливается в крови. Надпочечники используют избыточное количество 17-гидроксипрогестерона, производя при этом много андрогенов. Избыточные андрогены, в свою очередь, могут вызывать маскулинизацию, способствовать развитию мужских половых признаков не только у мужчин, но и у женщин.
Итак, наследственный дефицит специальных ферментов и, как результат, чрезмерное количество андрогенов приводят к целой группе функциональных нарушений в организме, известных под общим названием «гиперплазия надпочечников». Чаще всего она вызвана недостатком фермента 21-гидроксилазы, что является причиной заболевания в 90 % случаев. Гиперплазия надпочечников передается по наследству в легкой либо в тяжелой форме.
В более серьезных случаях врождённой гиперплазии надпочечников дефицит 21-гидроксилазы и избыточное количество андрогенов могут привести к тому, что ребенок женского пола появится на свет с невыраженными гениталиями – это затруднит определение пола у младенца. Мальчики же при таком заболевании выглядят нормальными при рождении, однако впоследствии половые признаки у них начинают развиваться преждевременно. У девочек вероятен гирсутизм сначала в детском возрасте и далее в период полового созревания, затем возникают нерегулярные менструации и появляются признаки маскулинизации. Почти у 75 % пациентов обоих полов, подверженных дефициту 21-гидроксилазы при врождённой гиперплазии надпочечников, производится меньше альдостерона – гормона, который регулирует удержание солей. Новорождённых детей обоих полов это может привести к угрожающему жизни «кризису потери солей»: у них в организме накапливается слишком много жидкости и поэтому слишком большое количество соли выводится с мочой. Бывает, что у пациентов с этими симптомами может быть пониженный уровень натрия в крови (гипонатриемия), повышенный уровень калия (гиперкалиемия), понижение альдостерона и повышенная активность ренина. Такая тяжелая, хотя и реже встречающаяся, форма заболевания часто обнаруживается при профилактическом медицинском осмотре новорождённых.
При более мягкой, наиболее распространенной, форме заболевания может наблюдаться только частичная недостаточность фермента. Иногда эта форма называется поздней, или неклассической, врождённой гиперплазией надпочечников – ее симптомы способны проявиться в любое время в детском возрасте, в период полового созревания либо у взрослых. При этом они могут быть слабовыраженными, возможно их медленное развитие со временем. И хотя такая форма гиперплазии надпочечников не представляет угрозу для жизни, она все же опасна проблемами с ростом, c развитием организма, а также аномальным половым созреванием у детей, что может стать причиной дальнейшего бесплодия.
У 75 % новорождённых с дефицитом 21-гидроксилазы, вызванным гиперплазией надпочечников, также производится меньше альдостерона – гормона, который регулирует удержание соли в клетках. Потеря слишком большого количества жидкости и солей вместе с мочой грозит острой недостаточностью функции коры надпочечников и так называемым кризисом потери солей.
Для чего используется исследование?
Когда назначается исследование?
17-ОН-прогестерон – найди 10 различий со «старшим братом» прогестероном
Гормон 17-ОН прогестерон (17-OPH) имеет очень слабые гестагенные свойства, но является предшественником стероидных гормонов. Основной сайт синтеза находится в коре надпочечников, он также вырабатывается яичниками у женщин и яичками у мужчин. Его производство происходит циклически, у женщин это зависит от периода менструального цикла, состояния репродуктивной системы и даже времени суток.
Значение гормона
Синтез 17-ОН прогестерона происходит из холестерина. Основное место возникновения — ретикулярная область коры надпочечников. На его производство влияет адренокортикотропный гормон.
В чем разница между прогестероном и 17-ОН-прогестероном?
Место синтеза и функции:
По своей природе адреналин и кортизол высвобождаются во время действия стрессоров. Эти же вещества накапливаются в крови утром, когда вы просыпаетесь. Прогестерон 17-ОН аналогичен кортизолу. Его пиковое высвобождение происходит утром, а минимальная концентрация наблюдается ночью.
Несмотря на то, что описываемый гормон вырабатывается в организме мужчин и женщин, он считается более мужским. Однако такое суждение не совсем верно.
За что 17-OPH отвечает у женщин:
Однако синтез кортизола играет важную роль. Последний увеличивает выносливость, приток крови к сердцу и мозгу, ускоряет обмен веществ и снижает иммунные реакции. Дефицит кортизола и его предшественника приводит к патологиям не меньше, чем их избыток. Поэтому при подозрении на эндокринное нарушение врач назначает гемотест, чтобы прояснить ситуацию.
О прогестероне, его биохимии, функциях, показателях нормы и влиянии дисбаланса на организм вы можете прочитать в статье по ссылке.
Колебания уровня
Уровни кининов зависят от пола, возраста, а у женщин — от фазы цикла и состояния репродуктивной системы. У здоровых людей ночью происходит естественная убыль, а утром наблюдается повышенный выброс в кровоток.
Колебания во время цикла характерны для женщин. За день до максимального высвобождения лютеинизирующего гормона наблюдается значительное увеличение 17-OPG, и пик высвобождения совпадает с более поздним пиком LH. Затем следует кратковременное снижение на короткое время, которое затем сменяется одновременным повышением от прогестерона и эстрадиола и таким же снижением. Поэтому правильное определение, в какой день цикла следует проводить тест на 17-ОН прогестерон, поможет не ошибиться в последующем диагнозе.
Уровень 17-ОН-прогестерона увеличивается во время беременности, в зависимости от сроков беременности. Его синтез у беременных также связан с функционированием надпочечников плода. Высокие концентрации наблюдаются на протяжении всего развития плода, а также в течение нескольких дней после рождения. Следовательно, у недоношенных детей уровень 17-OPH намного выше. Спад наступает в первую неделю жизни. Он остается в таких низких концентрациях до начала полового созревания, когда он поднимается до взрослого уровня.
Причины назначения обследования
Хотя концентрация 17-OPH увеличивается в несколько раз во время беременности, тест не покажет никаких отклонений у беременной женщины или плода. Основные показания связаны с периодом подготовки к зачатию или невозможностью зачать ребенка.
Показания к обследованию следующие:
У женщин этот гормон повышен в лютеиновой фазе. Однако для качественного анализа их принимают на 3-4 день цикла. Он отражает повышение минимальной концентрации и более точно отражает состояние гормонального фона. Во второй фазе цикла тест на прием не подходит. Его сокращение может начинаться индивидуально в каждый день и не будет отражать фактический дефицит или профицит.
Подготовка к анализу
Гинекологи редко назначают однократные осмотры. Чаще всего это комплекс, состоящий из анализов крови на 17-ОН-прогестерон, ДГЭА, эстрадиол, прогестерон, пролактин, тестостерон, кортизол, ЛГ, ФСГ, ТТГ. Вместе они формируют гормональный профиль женщины, на основе которого мы можем оценить состояние репродуктивной системы и определить причины сбоев цикла или бесплодия.
Подготовка включает ожидание подходящего дня цикла. Если у женщины долгое время не было менструаций, тест назначается независимо от фазы цикла.
Кровь берется из вены утром натощак. Избегайте употребления жирной и острой пищи и алкоголя на ночь. Последний прием пищи должен быть не позднее 22:00. Перед началом анализа следует подождать не менее 8 часов. За 2 часа до обследования необходимо бросить курить.
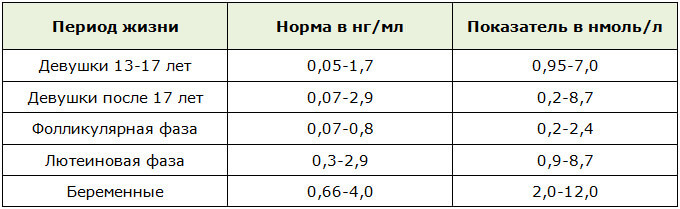
Показатели нормы
Значения результатов теста можно просмотреть самостоятельно с помощью специальной таблицы и соотнести со стандартом. Но правильную интерпретацию может дать только врач, который будет руководствоваться не только значениями таблицы 17-ОПГ, но и значениями других гормонов. Норма для женщин приведена в таблице:
Во время беременности концентрация этого гормона не остается неизменной. Наблюдаются его колебания. Норма в отдельные недели беременности следующая:
Имейте в виду, что в разных лабораториях есть разные диагностические системы, поэтому ставки также будут различаться. Чаще всего бланк конкретного лабораторного теста будет содержать информацию о нормальных результатах.
Подробнее об изменениях в гестационный период
Отклонения от нормы при беременности могут указывать на развитие патологии как у матери, так и у плода. Повышение 17-ОПГ свидетельствует о повышении концентрации мужских половых гормонов в надпочечниках. Слишком большое количество андростендиона может привести к серьезным последствиям:
Беременные женщины с высоким уровнем 17-гидроксипрогестерона со второго триместра могут подвергаться повышенному риску развития микробной недостаточности. Это изменения в шейке матки, которые укорачивают и сглаживают шейку матки, что обычно происходит в первом периоде родов.
Это состояние, если его не лечить, может привести к преждевременным родам. Соответственно, пациентам назначают лечение. В легких случаях беременным ставят акушерские пессарии. И если состояние значительно прогрессирует, накладываются специальные швы, чтобы помочь предотвратить раскрытие шейки матки, а также проводится терапия, чтобы остановить возникновение напряжения и сокращений матки.
Если у вас появляется тянущая боль в нижней части живота, коричневые или кровянистые выделения из влагалища, это может быть признаком травмы спинного мозга. При появлении этих симптомов срочно обратитесь к врачу.
Иногда при планировании беременности возникают симптомы повышенной концентрации 17-гидроксипрогестерона. Часто причиной может быть гиперплазия надпочечников и недостаток фермента 21-гидроксилазы. В большинстве женщин это заболевание сопровождается бесплодием, а также изменения внешнего вида, похожими на мужчин — волосатые волосы, груди и плеч. В этой ситуации требуется всеобъемлющее исследование, экспертиза гормонального профиля, исключение опухолей надпочечников и гипофиза. При необходимости выделяется адекватное лечение.
Отклонения от нормы у женщин
Причина увеличения прогестерона 17-о, может быть полностью физиологическими факторами: стресс, депрессия, травма или моменты, в которых организм требует высокого уровня кортизола.
Высокий уровень в фоликулярной фазе наблюдается в следующих нарушениях:
Заинтересованные неровности концентрации уже обнаружены в детстве. В некоторых случаях это состояние может развиться с подростками. Раки появляются все возрасты, но в яичниках чаще у женщин после 30 лет.
Пощещенная гипертрофия коры надпочечников представляет собой автосомно-рецессивное заболевание, которое включает в себя дефицит ферментов, принимающих участие в метаболизме кортизола и его предшественников. Степень дефицита ферментов может быть разной, поэтому проявления патологии также варьируются.
Чаще всего даже младенцы возникают избыток андрогена — несмотря на то, что генетические пола — самка, под воздействием тестостерона, приобретение сексуальных характеристик мужчин происходит. Маленькие девочки могут родиться с заросшим клитора, который напоминает пенис, а губы большего хлопья, как лом. В тяжелых случаях неровности прилагаются к потере значительного количества соли, что делает заболевание угрожает жизни.
В частичном дефиците ферментов-метаболитов в старости, расстройствах и внешних симптомах эндокринной патологии не раскрываются в течение длительного времени. С возрастом дефицит действует, а затем вы можете увидеть характерные симптомы нарушений метаболических нарушений. В период созревания изменения становятся видимыми. Следующие неровности характерны для женщин во время юности:
Задача педиатров и родителей — своевременно заметить нарушение создания внешних сексуальных признаков в девушке и ведут соответствующее лечение.
Если симптомы гиперплазии проявляются у пожилых женщин, это дисфункция менструального цикла, может изменить голос, повышенный рост волос на корпусе и лицо, уменьшить объем груди, но нет изменений на рисунке, потому что она давно закончилась его творение.
Причины снижения уровня 17-ОПГ
В обоих полах это происходит в болезни Аддисона, а у мужчин в ложном гермафродите.
Болезнь Аддисона — эндокринная патология, которая включает в себя гипотиреоз. Развитие заболевания длится долго, а симптомы не всегда специфики и маска в форме других патологий:
Коррекция отклонений
Корректирующие лекарственные препараты Гормональный субстрат
Лечение на повышенных показателях состоит в корректировке гормонального фона. Препараты, которые прямо или косвенно увеличивают уровень кортизола в крови. Может быть:
Тип заболевания и тяжесть симптомов принимается во внимание. Часто доктор объединяет несколько лекарств. Кроме того, при значительной потере соли, он дополнительно рекомендуется увеличить количество солевых продуктов в рационе, и общее потребление соли увеличивается на 1-3 грамма.
Только доктор может правильно выбрать лекарства, которые уменьшают уровень прогестерона 17 OH. Независимые предписанные гликокортикоиды опасны. Эти препараты имеют много побочных эффектов. Например, устойчивость значительно снижается во время их принятия. Поэтому женщины, проходящие такое лечение, часто борются с кандидозным вульвовагинитом, который становится хроническим. На фоне приема наблюдаются воспалительные патологии влагалища, шейки матки, вызванные условно-патогенной микрофлорой.
При сахарном диабете лечение проводят с осторожностью, так как препараты кортизола могут повышать уровень глюкозы. Они также снижают кровяное давление и нарушают водный и электролитный баланс. Остеопороз — серьезное осложнение длительного лечения.
У подростков в период полового созревания эстрогены, иногда в сочетании с гестагенами, используются для уравновешивания их развития в соответствии с полом, назначенным девочкам. Для мальчиков — тестостерон.
Гормональные анализы необходимы на этапе подготовки женщины к беременности и для определения причин сбоя цикла и возможных проблем с зачатием. Однако они не используются изолированно от оценки состояния половых органов. Поэтому правильно расшифровать значения гормонов, клинические проявления патологии, а также результаты других исследований может только врач.
Женский гормональный профиль: дисфункция яичников, нарушения менструального цикла
Описание
Комплекс тестов, помогающих в выявлении гормональных причин дисфункции репродуктивной системы у женщин (нарушения цикла, бесплодие).
Подготовка
Содержание
В данный профиль входят следующие анализы:
Кортизол (Гидрокортизон)
Стероидный гормон коры надпочечников; наиболее активный из глюкокортикоидных гормонов.
Регулятор углеводного, белкового и жирового обмена. Кортизол вырабатывается пучковой зоной коры надпочечников под контролем АКТГ. В крови 75% кортизола связаны с кортикостероид-связывающим глобулином (транскортином), который синтезируется печенью. Еще 10% слабо связаны с альбумином. Кортизол метаболизируется в печени, период полураспада гормона составляет 80-110 минут, он фильтруется в почечных клубочках и удаляется с мочой.
Этот гормон играет ключевую роль в защитных реакциях организма на стресс. Он обладает катаболическим действием. Повышает концентрацию глюкозы в крови за счёт увеличения её синтеза и снижения утилизации на периферии (антагонист инсулина). Уменьшает образование и увеличивает расщепление жиров, способствуя гиперлипидемии и гиперхолестеринемии. Кортизол обладает небольшой минералокортикоидной активностью, но при избыточном его образовании наблюдается задержка натрия в организме, отёки и гипокалиемия; формируется отрицательный баланс кальция. Кортизол потенцирует сосудосуживающее действие других гормонов, увеличивает диурез. Кортизол оказывает противовоспалительное действие и уменьшает гиперчувствительность организма к различным агентам, супрессивно действуя на клеточный и гуморальный иммунитет. Кортизол стабилизирует мембраны лизосом. Способствует уменьшению количества зозинофилов и лимфоцитов в крови при одновременном увеличении нейтрофилов, эритроцитов и тромбоцитов.
Пределы определения: 27,6 нмоль/л-6599,6 нмоль/л.
Тиреотропный гормон (ТТГ, тиротропин)
Гликопротеидный гормон, стимулирующий образование и секрецию гормонов щитовидной железы.
Вырабатывается базофилами передней доли гипофиза под контролем тиреотропного гипоталамического рилизинг-фактора, а также соматостатина, биогенных аминов и тиреоидных гормонов. Усиливает васкуляризацию щитовидной железы. Увеличивает поступление йода из плазмы крови в клетки щитовидной железы, стимулирует синтез тиреоглобулина и выщепление из него Т3 и Т4, а также прямо стимулирует синтез указанных гормонов. Усиливает липолиз.
Между концентрациями свободного Т4 и ТТГ в крови существует обратная логарифмическая зависимость.
Пределы определения: 0,0025 мЕд/л-100 мЕд/л.
Фолликулостимулирующий гормон (ФСГ)
Гликопротеидный гонадотропный гормон гипофиза. Стимулятор развития семенных канальцев и сперматогенеза у мужчин и фолликулов у женщин.
У женщин ФСГ стимулирует образование фолликулов. Достижение критического уровня ФСГ приводит к овуляции. У мужчин в пубертатном периоде ФСГ запускает сперматогенез, и затем участвует в его поддержании. ФСГ является основным стимулятором роста семявыносящих канальцев. ФСГ увеличивает концентрацию тестостерона в плазме, обеспечивая тем самым процесс созревания сперматозоидов.
Пределы определения: 0,05 мЕд/мл-750 мЕд/мл.
В связи с пульсирующим характером выделения ФСГ и ЛГ, при состояниях, приводящих к понижению уровня этих гормонов, может быть полезным исследование трех последовательных проб крови, через 30 минут каждую. При состояниях, связанных с повышенным уровнем ФСГ (как, например, при нарушениях функций половых желёз во время менопаузы), взятие одной пробы является адекватным.
Лютеинизирующий гормон (ЛГ)
Гликопротеидный гонадотропный гормон. Синтезируется базофильными клетками передней доли гипофиза под влиянием рилизинг-факторов гипоталамуса.
Выделение гормона носит пульсирующий характер и зависит у женщин от фазы овуляционного цикла. В пубертатном периоде уровень ЛГ повышается, приближаясь к значениям, характерным для взрослых. В менструальном цикле у женщин пик концентрации ЛГ приходится на овуляцию, после которой уровень гормона падает и держится всю лютеиновую фазу на более низких, чем в фолликулярной фазе, значениях. Во время беременности концентрация снижается. В период постменопаузы происходит повышение концентрации ЛГ, как и ФСГ (фолликулостимулирующего гормона). У женщин концентрация ЛГ в крови максимальна в промежуток от 12 до 24 часов перед овуляцией и удерживается в течение всего дня, достигая концентрации в 10 раз большей по сравнению с неовуляционным периодом.
Пределы определения: 0,09 мЕд/мл-1000 мЕд/мл.
Пролактин
Полипептидный гормон, стимулирующий пролиферацию молочной железы и секрецию молока.
Пролактин вырабатывается в передней доле гипофиза, небольшое количество синтезируется периферическими тканями. При беременности вырабатывается также в эндометрии. Во время беременности пролактин поддерживает существование жёлтого тела и выработку прогестерона, стимулирует рост и развитие молочных желёз и образование молока. Это один из гормонов, способствующих формированию полового поведения. Пролактин регулирует водно-солевой обмен, задерживая выделение воды и натрия почками, стимулирует всасывание кальция. В целом пролактин активирует анаболические процессы в организме. Среди других эффектов можно отметить стимуляцию роста волос. Пролактин оказывает также модулирующее воздействие на иммунную систему.
Тест на присутствие макропролактина проводится в качестве дополнительного исследования к определению пролактина при выявлении повышенного уровня пролактина (по соответствующим рекомендациям — для всех пациентов с результатом пролактина > 700 мЕд/л). Пролактин может присутствовать в крови в разных молекулярных формах.
Макропролактин — это пролактин, связанный в иммунные комплексы с антителами, присутствующий в крови в варьирующих количествах. Он выводится из крови медленней, чем мономерный пролактин и может накапливаться в высокой концентрации. Эта форма пролактина обладает меньшей биоактивностью, пациенты с высоким содержанием макропролактина могут не иметь классических симптомов, характерных для повышения концентрации пролактина.
Результаты данного исследования следует учитывать при трактовке повышенных значений показателя пролактина, расхождении результатов исследования с общей клинической картиной, отсутствии воспроизводимости при проведении исследований в разных лабораториях. Обращаем внимание на то, что выполнение исследования на макропролактин не увеличивает стоимость определения пролактина. Выявление возможного значимого присутствия макропролактина в пробах гиперпролактинемических пациентов необходимо для исключения диагностических ошибок, необходимости назначения ненужных биохимических и рентгенологических исследований, а также предотвращения неадекватной лекарственной терапии или хирургического вмешательства.
Пределы определения: 12,6 мЕд/л-172200 мЕд/л.
Эстрадиол
Наиболее активный эстрогенный (женский) половой стероидный гормон.
У женщин вырабатывается в яичниках, в плаценте и в сетчатой зоне коры надпочечников под влиянием фолликулостимулирующего гормона (ФСГ), лютеинизирующего гормона (ЛГ) и пролактина. В небольших количествах эстрадиол образуется в ходе периферического преобразования тестостерона. У мужчин эстрадиол образуется в семенниках, в коре надпочечников, но большая часть — в периферических тканях за счёт преобразования тестостерона.
Пределы определения: 37.0 пмоль/л-40370 пмоль/л.
Дегидроэпиандростерон-сульфат (ДЭА-S04)
Андрогенный гормон надпочечников.
Вырабатывается в коре надпочечников. Уровень этого гормона является адекватным показателем андроген-синтетической активности надпочечников. Гормон обладает лишь слабым андрогенным действием, однако, в процессе его метаболизма в периферических тканях образуются тестостерон и дигидротестостерон. Не обнаруживает заметных суточных колебаний и имеет низкую скорость клиренса.
Во время беременности вырабатывается корой надпочечников матери и плода и служит предшественником для синтеза эстрогенов плаценты. Его уровень повышается к периоду полового созревания, а затем плавно снижается по мере выхода человека из репродуктивного возраста. Во время беременности уровень этого гормона также снижается.
Определение ДЭА-SO4 заменяет определение 17-КС в моче при оценке выработки надпочечниками андрогенов. В яичниках синтеза ДЭА-сульфата не происходит (поэтому тест применяется для определения источника гиперандрогенемии в организме женщины).
Пределы определения: 0,08-81,42 мкмоль/л..
Тестостерон
Стероидный андрогенный гормон, обуславливающий развитие вторичных половых признаков, половое созревание и нормальную половую функцию.
У мужчин основная часть синтезируется в яичке; меньшее количество — клетками сетчатого слоя коры надпочечников и при трансформации из предшественников в периферических тканях. У женщин тестостерон образуется в процессе периферической трансформации, а также при синтезе в клетках внутренней оболочки фолликула яичников и сетчатого слоя коры надпочечников.
Тестостерон оказывает анаболические эффекты на мышечную ткань, способствует созреванию костной ткани, стимулирует образование кожного сала железами кожи, участвует в регуляции синтеза липопротеидов печенью, модулирует синтез b-эндорфинов («гормонов радости»), инсулина. У мужчин обеспечивает формирование половой системы по мужскому типу, развитие мужских вторичных половых признаков в пубертатном периоде, активирует половое влечение, сперматогенез и потенцию, отвечает за психофизиологические особенности полового поведения. У женщин участвует в механизме регрессии фолликула в яичниках и в регуляции уровня гонадотропных гормонов гипофиза.
Пределы определения: 0,15 нмоль/л-120 нмоль/л.
Глобулин, связывающий половые гормоны (ГСПГ)
Белок плазмы крови, участвующий в связывании и транспорте половых гормонов.
Тестостерон циркулирует преимущественно в виде связанного с ГСПГ, в меньшей степени с альбумином и кортизол-связывающим глобулином. Поскольку вариации содержания белков-переносчиков могут влиять на концентрацию тестостерона в циркуляции, содержание ГСПГ обычно определяют в дополнение к измерению общего тестостерона. Уровень синтеза ГСПГ в печени зависит от половых гормонов: эстрогены увеличивают, а андрогены снижают его продукцию. Поэтому содержание ГСПГ у женщин почти вдвое выше, чем у мужчин. При снижении продукции эстрадиола общее содержание гормона и концентрация свободного гормона в крови снижаются параллельно.
При снижении продукции андрогенов увеличение продукции ГСПГ обуславливает сохранение на постоянном уровне общего тестостерона, хотя концентрация свободного гормона снижается. Поэтому уровень общего тестостерона плазмы может быть парадоксально нормальным при ранних стадиях тестикулярных заболеваний. Сниженные уровни ГСПГ часто находят при гирсутизме, acne vulgaris и синдроме поликистозных яичников. При гирсутизме описывают снижение ГСПГ примерно у 30% обследованных женщин.
Уровень ГСПГ на поздних стадиях беременности или после введения эстрогенов может быть существенно увеличен. Введение андрогенов часто сочетается со сниженным уровнем ГСПГ. Индекс свободного тестостерона (Free androgen index, FAI), рассчитывающийся как отношение общего тестостерона к ГСПГ в %, коррелирует с содержанием биологически доступного свободного тестостерона и применяется в качестве полезного индикатора патологического статуса андрогенов.
После 60 лет содержание ГСПГ растёт примерно на 1,2% в год, таким образом, с возрастом уровень биологически доступного тестостерона снижается в большей степени, чем уровень общего тестостерона.
17-ОН прогестерон (17-ОП)
17-ОН прогестерон — промежуточный продукт синтеза кортизола в надпочечниках.
17-ОН-прогестерон (17-гидроксипрогестерон) — стероид, продуцирующийся в надпочечниках, половых железах и плаценте, продукт метаболических превращений прогестерона и 17-гидроксипрегненолона. В надпочечниках 17-ОН-прогестерон (при участии 21-гидроксилазы и 11-b-гидроксилазы) далее превращается в кортизол. Как в надпочечниках, так и в яичниках 17-ОН-прогестерон может также превращаться (при действии 17-20-лиазы) в андростендион — предшественник тестостерона и эстрадиола.
Для 17-ОН-прогестерона характерны АКТГ-зависимые суточные колебания (аналогично кортизолу, максимальные значения выявляются утром, минимальные ночью). У женщин образование 17-ОН-прогестерона в яичниках колеблется в течение менструального цикла. За день до пика лютеинизирующего гормона (ЛГ) наблюдается значительный подъем 17-ОН-прогестерона, затем следует пик, который совпадает с пиком ЛГ в середине цикла, после этого наступает кратковременное понижение, сменяющееся подъёмом, коррелирующим с уровнем эстрадиола и прогестерона. Содержание 17-ОН-прогестерона увеличивается во время беременности. Уровни 17-ОН-прогестерона зависят от возраста: высокие значения наблюдаются в течение фетального периода и сразу после рождения (у недоношенных новорожденных концентрации 17-ОН-прогестерона относительно выше). В течение первой недели жизни уровни 17-ОН-прогестерона падают и остаются постоянно низкими в детстве, прогрессивно повышаются в период половой зрелости, достигая концентрации взрослых.
Врождённая гиперплазия надпочечников — генетически обусловленное, аутосомно-рецессивное заболевание, которое развивается в большинстве случаев вследствие дефицита 21-гидроксилазы, а также вследствие дефицита других ферментов, участвующих в синтезе стероидов. Дефицит ферментов может быть разной степени выраженности. При врождённой гиперплазии надпочечников в младенческом периоде развивается вирилизации вследствие повышения продукции андрогенов надпочечниками, нарушение синтеза альдостерона при этом может частично компенсироваться активацией регуляторных механизмов. В более тяжёлых случаях дефицит 21-гидроксилазы вызывает глубокое нарушение синтеза стероидов, уровень альдостерона снижен, потеря солей потенциально опасна для жизни. Частичный дефицит ферментов, наблюдающийся у взрослых, может также иметь наследственный характер, но он первоначально незначительный, не проявляющийся клинически («скрытый»). Дефект синтеза ферментов может прогрессировать с возрастом или под воздействием патологических факторов и вызывать функциональные и морфологические изменения в надпочечниках, сходные с врождённым синдромом. Это вызывает нарушения в половом развитии в препубертатном периоде, а также может быть причиной гирсутизма, нарушений цикла и бесплодия у женщин в постпубертате.
Пределы определения: 0,1 нмоль/л-606 нмоль/л.