Прободная язва 12 перстной кишки что
Что такое язва двенадцатиперстной кишки? Причины возникновения, диагностику и методы лечения разберем в статье доктора Аверин А. А., эндоскописта со стажем в 14 лет.
Определение болезни. Причины заболевания
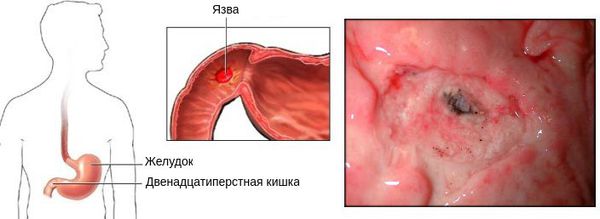
Язвенная болезнь двенадцатиперстной кишки (ДПК) — это хроническое рецидивирующее заболевание, которое протекает с чередованием периодов обострения и ремиссии. Его основным морфологическим признаком является образование язвы в ДПК. [1]
На территории России данной болезнью страдает 5-10 % взрослого населения. Болеют в основном мужчины до 50 лет. [2]
Факторы риска
Язвенная болезнь ДПК может возникнуть по различным причинам. Чаще всего к развитию этой болезни приводят следующие факторы:
Наиболее значимыми причинами заболевания в настоящий момент считают инфекцию Helicobacter pylori и наследственную предрасположенность. Стоит отметить, что наследуется не сама болезнь, а факторы, предрасполагающие к его развитию.
Симптомы язвы двенадцатиперстной кишки
Ведущие симптомы язвы двенадцатиперстной кишки — боль, диспепсия (расстройство пищеварения), астения и кровотечение (при развитии осложнений).
Болевой синдром
Боли при язве ДПК, как правило, связаны с приёмами пищи: они могут возникнуть как через 0,5-1 час после трапезы (ранние боли), так и спустя 1,5-2 часа после приёма пищи (поздние боли). Также характерны «голодные» боли (болезненные ощущения на голодный желудок) и аналогичные им «ночные» боли.
Пациенты характеризуют болезненные ощущения как ноющие или режущие с постепенным усилением или снижением интенсивности. Как правило, боли носят постоянный характер, проходят или становятся менее интенсивными после приёма пищи, а также антисекреторных и/или антацидных препаратов.
Так же отмечается сезонный характер боли, что совпадает с периодами течения язвенной болезни — фазы ремиссии и обострения. Чаще всего обострение возникает весной и осенью и длится от трёх до шести недель, после чего сменяется периодом ремиссии.
Часть язв (по некоторым источникам, до 25% случаев) вообще протекает без болевого синдрома — т. н. «немые язвы». [2]
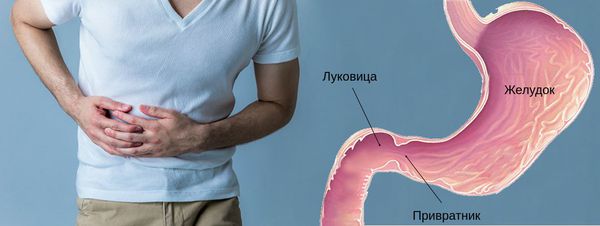
Болезненные ощущения чаще локализуются в эпигастрии, но могут распространятся и на правое подреберье. Наиболее ярко болевой синдром выражен при расположении язвенного дефекта в области луковицы и привратника (перехода между желудком и ДПК).
Пациентам необходимо прислушиваться к своему организму и при длительном болевом синдроме (более 3-4 недель), сезонности приступов боли и их связи с приёмами пищи следует обязательно обратиться к врачу.
Синдром диспепсии
Диспепсия проявляется целой группой симптомов, связанных с нарушениями пищеварения. Они тоже связаны с приёмами пищи и носят сезонный и периодичный характер.
Чаще всего встречаются следующие проявления (расположены по убыванию их частоты):
Иногда симптомы диспепсии преобладают над болевым синдромом.
Астенический синдром
Астения проявляется повышенной утомляемостью, плохим настроением, незначительным снижением веса: не смотря на повышенный аппетит, больные стараются ограничивать себя в еде, опасаясь усиления болей.
Кровотечение
Хотя кровотечение из язвы относится к осложнениям язвенной болезни, иногда оно может быть первым и единственным симптомом наличия язвенного дефекта в ДПК. Проявляется либо рвотой с примесью свежей и/или изменённой крови по типу «кофейной гущи», либо стулом чёрного цвета, напоминающего дёготь, с резким неприятным запахом — милена.
При наличии данного симптома требуется немедленно обратиться за медицинской помощью. Так как именно это осложнение приводит к наибольшей летальности при язвенной болезни. Игнорировать его нельзя!
Обострения язвы
Первые симптомы при обострении язвенной болезни: боль, диспепсия (расстройство пищеварения), астения и при осложнённом течении — кровотечение. Частота обострений при хроническом течении: 1-2 раза в год, как правило весной и осенью.
Патогенез язвы двенадцатиперстной кишки
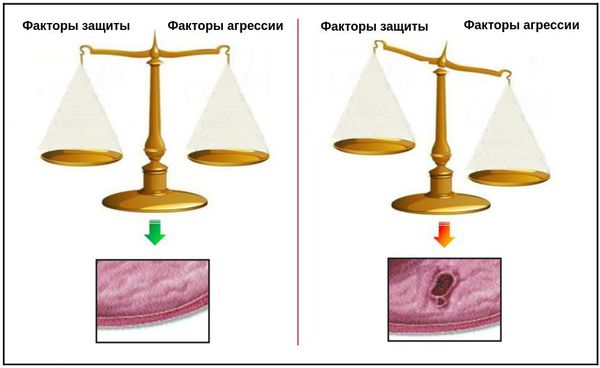
В основе патогенеза язвенной болезни ДПК лежит лежит дисбаланс между факторами агрессии и защитными свойствами слизистой оболочки ДПК. Данный факт наглядно иллюстрируют «весы», предложенные H. Shay и D.C.H. Sun. [1] Будет ли развиваться язва ДПК или нет, зависит от того, какая чаша перевесит — «агрессии» или «защиты».
Основными факторами агрессии являются:
Противостоят им факторы защиты:
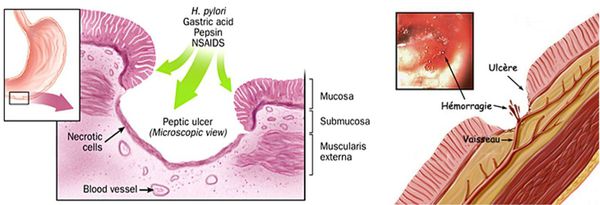
Низкая сопротивляемость факторам агрессии, как правило, носит наследственный характер. При длительном воздействии агрессивной среды (прямое разрушающее действие соляной кислоты и пепсина) на слизистую оболочку с низкой защитой и способностью к восстановлению происходит локальное разрушение слизистого барьера, а затем и слизистой оболочки с образованием сначала поверхностного дефекта. Затем происходит разрушение стенки кишки до подслизистого и мышечного слоя с образованием язвы, а при осложнениях (пенетрации или перфорации) разрушаются все слои кишечной стенки. При попадании в зону язвенного некроза крупного кровеносного сосуда, язва осложняется кровотечением.
Из всех факторов, снижающих способность слизистой к защите и восстановлению, ведущую роль играют:
После образования язвенного дефекта в слизистой в ответ на чрезмерную агрессию и повреждение начинают активироваться факторы защиты и регенерации. Развивается местная воспалительная реакция, усиливается кровоток, происходит лейкоцитарная инфильтрация слизистой по краям язвенного дефекта. Дно язвы покрывается фибрином, который защищает кишечную стенку от дальнейшего повреждения кислотой и пепсином. По краям язвы повышается способность клеток эпителия слизистой к делению, и постепенно происходит эпителизация язвенного дефекта (от краёв к центру).
Когда растущий новый эпителий слизистой сходится в центре, на месте язвенного дефекта образуется рубец. У детей и подростков заживления язвы может протекать без формирования рубца, и в месте язвы происходит восстановление полноценной слизистой.
В области рубца, образующегося на месте язвы, слизистая оболочка уже неполноценная. Часть функциональных клеток замещается клетками соединительной ткани и не может полноценно выполнять свою защитную функцию, а также быстро регенерировать. Поэтому при следующем преобладании факторов «агрессии» над факторами «защиты» происходит повторное образование язвенного дефекта слизистой. При хронических рецидивирующих язвах дефекты слизистой, как правило, образуются в том же месте. Таким образом, фаза ремиссии сменяется фазой обострения.
Классификация и стадии развития язвы двенадцатиперстной кишки
В настоящий момент общепринятой классификации язвенной болезни ДПК не существует. Однако в клинической практике принято различать это заболевание по следующим критериям:
В течении хронической язвенной болезни ДПК различают несколько стадий. К основным относятся:
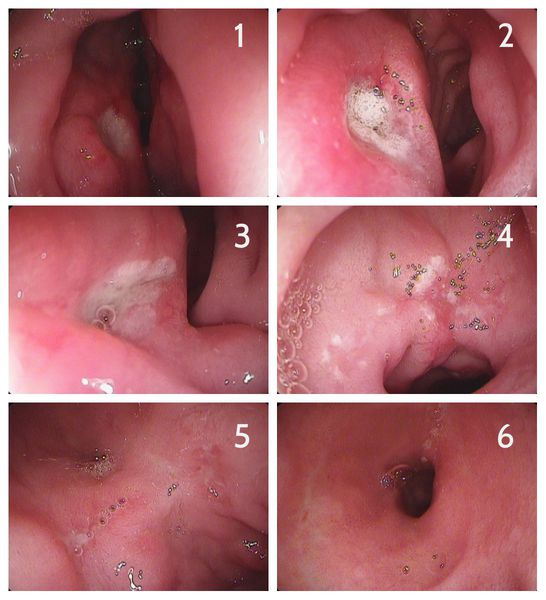
В зависимости от характерных признаков заболевания при проведении эндоскопии (ЭГДС) стадии язвенной болезни выглядят следующим образом: [3]
Осложнения язвы двенадцатиперстной кишки
В стадии обострения язвенная болезнь может осложнятся кровотечением, перфорацией или пенетрацией. В стадии рубцевания и ремиссии может возникнуть такое осложнение, как рубцовый стеноз ДПК, вплоть до кишечной непроходимости.
Кровотечение
Кровотечение из крупных сосудов, попавших в зону язвенного дефекта, является наиболее частым и грозным осложнением язвенной болезни — встречается в 15-20% случаев. Большинство кровотечений развиваются при расположении язвы на передней стенке луковицы ДПК и в постбульбарных отделах. Проявляется выделением изменённой крови по типу «кофейной гущи» при рвоте и/или с изменённым стулом по типу «мелены» (чёрный жидкий стул). В клиническом анализе крови будут изменятся показатели красной крови: падает гемоглобин, снижается уровень эритроцитов и гематокрита. Неинтенсивные кровотечения могут давать положительный результат кала на скрытую кровь. Данный вид осложнения нуждается в экстренной эндоскопической или хирургической помощи. [2] [5]
Перфорация
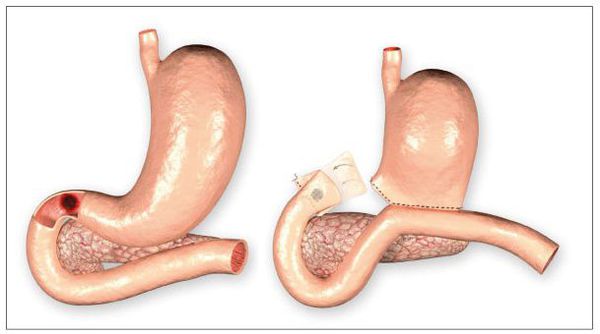
Данное осложнение представляет собой нарушение целостности стенки ДПК в месте язвенного дефекта. Оно возникает при распространении язвы вглубь стенки. Так, образуется отверстие, соединяющее просвет кишки с брюшной полостью. Его возникновение проявляется остро возникшей «кинжальной болью» с последующим развитием перитонита (как результат излития содержимого кишечника в брюшную полость). Встречается в 5-15% случаев. Требует хирургического лечения. [2] [5]
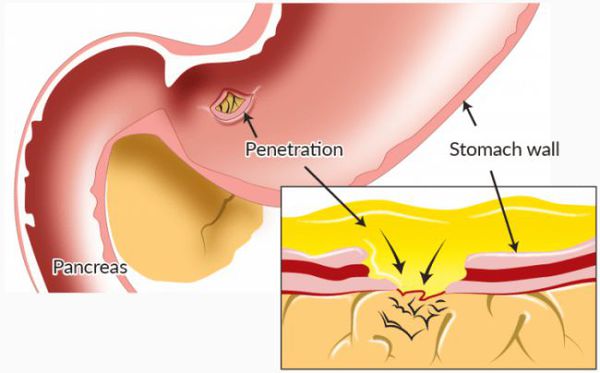
Пенетрация
При разрушении стенки ДПК в месте язвенного дефекта и фиксации его с близлежащим органом происходит разрушение тканей данного органа. Иными словами, язва проникает в соседние ткани. Чаще всего пенетрация распространяется на поджелудочную железу, малый сальник, печень, желчный пузырь и протоковую систему.
При этом осложнении боли теряют связь с приёмом пищи и становятся более интенсивными и постоянными. В анализе крови происходят воспалительные изменения. Такое осложнение устраняется хирургическим методом. [2]
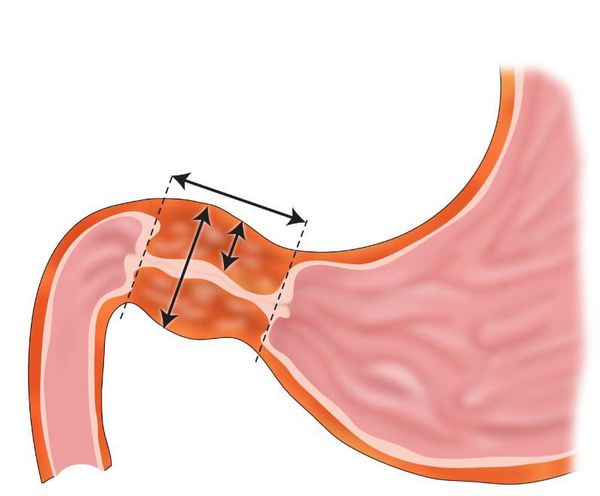
Стеноз
При формировании грубых рубцовых изменений стенки ДПК происходит сужение и в дальнейшем полное перекрытие просвета кишки. Это приводит к переполнению желудка содержимым и, как следствие, рвотам. Стул при этом отсутствует — развивается клиника высокой кишечной непроходимости. [2] [5]
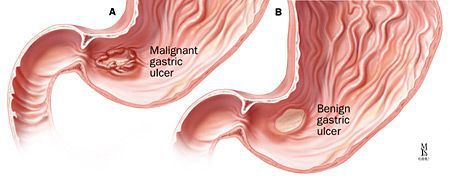
Малигнизация — трансформация доброкачественных клеток в злокачественные — для язвенной болезни ДПК, в отличие от язв желудка, не характерна.
Диагностика язвы двенадцатиперстной кишки
К какому врачу обратится при наличии симптомов
При подозрении на язвенную болезнь двенадцатиперстной кишки следует обратиться к терапевту и/или гастроэнтерологу. В случае развития осложнений потребуется консультация хирурга.
Постановка диагноза «Язвенная болезнь ДПК» основывается на сборе анамнеза, оценке наследственной предрасположенности к заболеванию, клинической картине и инструментальных методах обследования.
К обязательным обследованиям относятся: [6]
К вспомогательным методам относятся:
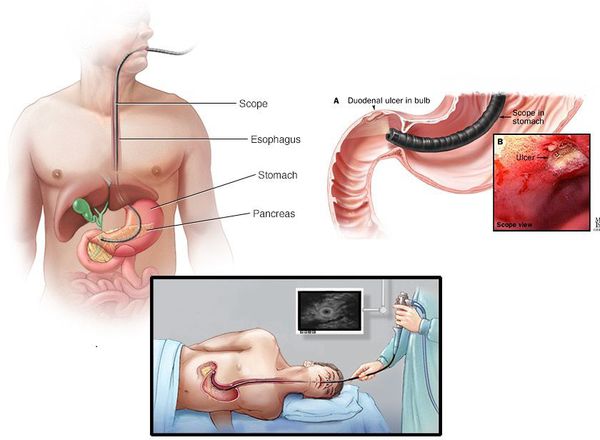
Несколько слов об ЭГДС
Данный вид исследования оброс множеством мифов и предрассудков. Какие же ощущения на самом деле испытывает человек при проведении эндоскопа через глотку, пищевод, желудок и ДПК:
Никаких других ощущений при проведении ЭГДС не возникает. Их сила и выраженность строго индивидуальна и зависит от многих факторов. Но если правильно себя вести, слушаться подсказок медицинского персонала и хорошо подготовиться к исследованию, то процедура проходит с минимальными затратами времени и минимумом неприятных ощущений.
Как следует вести себя во время ЭГДС:
ЭГДС считается «золотым стандартом» диагностики язвенной болезни ДПК, так как с его помощью язва чётко видна как дефект слизистой оболочки (частота выявления близка к 100%), есть возможность проследить все стадии течения заболевания, возможно проведение биопсии, диагностики инфекции Helicobacter pylori и определение уровня кислотности. В случае обнаружения такого осложнения, как кровотечение, проводится эндоскопический гемостаз. Также с помощью ЭГДС можно обнаружить и другие заболевания (онкологию, полипы, гастрит и т.д.).
Если пациент не в силах немного потерпеть (длится исследование обычно 3-6 минут) и преодолеть свои страхи, то возможно выполнение ЭГДС под наркозом.
Отказ от проведения данного исследования повышает риски неточной постановки диагноза и назначения неадекватного лечения. А при несвоевременной диагностике осложнений всё может закончиться для пациента фатально.
Лечение язвы двенадцатиперстной кишки
К обязательным мероприятиям при лечении я звы желудка и двенадцатиперстной кишки относятся:
Медикаментозное лечение
Медикаментозное лечение направлено на снижение уровня соляной кислоты, защиту и повышение регенерации слизистой ДПК. Для снижения кислотности применяются ингибиторы протонной помпы (ИПП) как «золотой» стандарт лечения и Н2-гистамино блокаторы. [6] Для повышения защитных свойств слизистой применяются обволакивающие средства и антациды. Для повышения регенерации слизистой используются препараты висмута и сукральфата. При наличии инфекции Helicobacter pylori проводится эрадикационная терапия первой или последующих линий. [6] В меньшей степени применяются:
В случае развития осложнений применяются эндоскопические или хирургические методы лечения.
Хирургическое лечение
Хирургические методы сводятся к лечению таких осложнений, как:
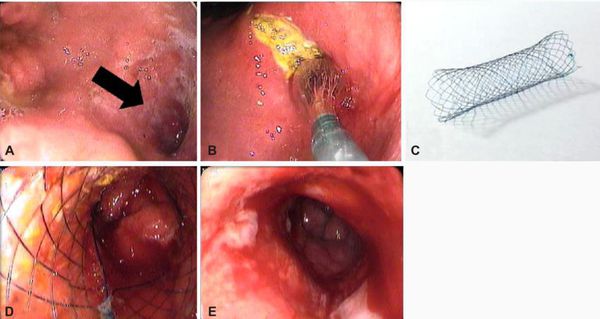
К эндоскопическим методам относится в первую очередь эндоскопический гемостаз. Данный метод позволяет в большинстве случаев остановить кровотечение из язвы и профилактировать его рецидив (при остановившемся кровотечении). [4] При рубцовом стенозе и сужении просвета ДПК иногда может применятся стентирование (при противопоказаниях к полостной операции).
В целом курс медикаментозного лечения при обострении язвенной болезни или при впервые выявленной язве длится 1-2 месяца. К хирургическим и эндоскопическим методам прибегают только при развитии соответствующих осложнений.
Экстренная помощь при приступе
Экстренная помощь проводится при осложнениях язвенной болезни (кровотечение, прободение, стеноз просвета ДПК). При развитии этих осложнений необходимо обратиться в клинику для консультации хирурга. При выраженном болевом синдроме, падении артериального давления, слабости и других признаках внутреннего кровотечения необходимо вызвать скорую помощь для оказания неотложной медицинской помощи.
Для уменьшения болевого синдрома в качестве препаратов экстренной помощи применяются альгинаты и антациды и/или быстродействующие препараты из группы ингибиторов протонной помпы (ИПП) — рабепразол.
Диета при язвенной болезни
В период обострения язвенной болезни ДПК применяется щадящая диета с протёртым вариантом готовки блюд. В основе диеты лежат следующие принципы:
• Механическое щажение обеспечивается за счёт выбора пищевых продуктов с небольшм содержанием в них грубой клетчатки, непродолжительного пребывания пищи в желудке и специальной кулинарной обработки продуктов (тушение, готовка на пару, измельчение пищи до консистенции пюре).
• Химическое щажение основано на повышении содержания жиров растительного происхождения и белков животного происхождения (творог, сыр, яйца, отварные мясо и рыба) на фоне физиологической нормы углеводов, витаминов, микроэлементов, так как жиры тормозят желудочную секрецию, а белки инактивируют соляную кислоту.
• Термическое щажение достигается исключением слишком холодной и горячей пищи, которая травмирует слизистую желудка, оптимальная температура горячих блюд +30-40 ° С.
• Ограничение объёма одновременно принятой пищи с целью предупреждения перерастяжения желудка: пищу принимают 5-6 раз в день и небольшими порциями. Приём пищи должен соответстввать ритму желудочной секреции и проводиться с интервалом 3,5-4,5 часа.
Исключаются продукты, сильно повышающие выработку соляной кислоты желудком. Такие как: солёные приправы, крепкие мясные, рыбные или овощные бульоны, чёрный хлеб, мягкий хлеб и выпечка, газированные напитки, крепкий чай, кофе.
Рекомендуются продукты, обладающие средним уровнем стимуляции выработки соляной кислоты: отварное мясо, рыба, большинство ягод и фруктов и слабым уровнем: яйца всмятку, белые сухари или подсушенный хлеб (из муки тонкого помола), каши, сладкие фрукты и овощи.
В щадящей диете с протёртой пищей в ассортимент блюд включают:
• творог пресный, сыр неострый и нежирный, протёртый;
• супы протёртые из сборных овощей (кроме щей и борща), супы овоще-крупяные, молочные крупяные, с вермишелью или измельченными макаронами;
• овощи отварные протёртые – кабачки, цветная и брюссельская капуста, томаты, морковь, свекла (обязательное исключение белокочанной капусты, репы, редьки, редиса и бобовых, которые богаты растительными волокнами и эфирными маслами);
• спелые фрукты и ягоды сладких сортов (после тепловой обработки);
• компоты с протёртыми сухофруктами;
• хлеб пшеничный подсушенный.
Блюда готовят на пару, отваривают, разваривают до мягкости, пюрируют, измельчают, подают в тёплом виде.
Рекомендуемые блюда щадящей диеты с непротертой пищей те же, что и для варианта, описанного выше. Блюда готовят на пару, отваривают, размельчают до мягкости, но не измельчают, подают в теплом виде 5-6 раз в день.
В период ремиссии рекомендуется придерживаться основных принципов здорового питания. При этом исключаются крепкие мясные и рыбные бульоны, грибной отвар, пряности, острые блюда, маринованные и копчёные продукты, обладающие раздражающим действием на слизистую оболочку и способные повышать образование соляной кислоты в желудке. Ограничивается сдобное тесто, пироги, блины, кофе, минеральные воды и напитки, содержащие углекислоту в большом количестве. Вредным является длительное (свыше 10-15 минут) использование жевательной резинки.
Физиотерапия и лечебная гимнастика при язвенной болезни
Эффективность методов физиотерапии при язвенной болезни ДПК не доказана, так же как и лечебной гимнастики. Поэтому эти методы в лечении язвенной болезни не применяются.
Прогноз. Профилактика
В большинстве случаев при своевременном лечении и соблюдении основных принципов профилактики прогноз благоприятный. При частых рецидивах и развитии осложнений прогноз, соответственно, неблагоприятный. Онкологического потенциала язвенная болезнь ДПК не несёт.
В основе профилактики лежат такие направления, как:
Питанию отводится особая роль в профилактике язвенной болезни. Оно должно быть сбалансированным, без строгих ограничений. Принимать пищу следует 4-5 раз в день в одно и то же время. Стоит избегать, а лучше полностью ограничить продукты, вызывающие чувство изжоги или боль в животе.
Нужно помнить и о таких простых, но в то же время важных рекомендациях, как приём пищи в спокойной обстановке, не спеша, сидя, тщательно прожёвывая еду. Это способствует лучшему пропитыванию пищи слюной, которая нейтрализует соляную кислоту. [2] [6]
Медикаментозная профилактика предполагает уничтожение Helicobacter pylori и возможное назначение невсасывающихся антацидов за месяц до начала предполагаемого обострения. Профилактические приёмы ИПП и Н2-гистамино блокаторов не проводятся в связи с наличием у этих групп препаратов побочных эффектов, проявляющихся при длительном приёме.
Можно ли полностью вылечить язву
Язвенная болезнь двенадцатиперстной кишки — это хроническое рецидивирующее заболевание, поэтому при нарушении баланса между предрасполагающими факторами и защитными свойствами слизистой оболочки ДПК болезнь может проявиться снова.
Язва двенадцатиперстной кишки. Хроническая или неуточненная с прободением (K26.5)
Версия: Справочник заболеваний MedElement
Общая информация
Краткое описание
Период протекания
Характеризуется внезапным началом.
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Этиология и патогенез
Осложнение язвенной болезни желудка и двенадцатиперстной кишки с локализацией язв в ДПК.
Эпидемиология
Возраст: преимущественно молодой возраст
Признак распространенности: Крайне редко
Соотношение полов(м/ж): 2
Факторы и группы риска
Клиническая картина
Клинические критерии диагностики
Cимптомы, течение
В течении типичной прободной язвы выделяют три периода:
1. Период болевого шока.
2. Период мнимого (ложного) благополучия.
3. Период развития перитонита (воспаления брюшины).
В редких случаях наблюдаются атипичные формы прободной язвы, когда прорыв язвы осуществляется в забрюшинную клетчатку, отверстие прикрывается большим сальником, или массивный спаечный процесс ограничивает распространение излившегося содержимого желудка или ДПК небольшим участком брюшной полости. То есть имеется в виду прикрытие прободного отверстия прилегающими органами или инородным телом (частицами пищи, слизью и др.). Если такое прикрытие происходит вскоре после перфорации, наступает ограничение процесса и даже его самостоятельное излечение. Прикрытие прободного отверстия может быть кратковременным, продолжительным и постоянным.
Диагностика
Диагностика прободной язвы осуществляется на основании типичной клинической картины.
При проведении обзорной рентгенографии или рентгеноскопии органов брюшной полости выявляют наличие свободного газа, поступившего из желудка в брюшную полость (примерно в 60-70% случаев). Этот газ скапливается под диафрагмой, чаще под правым куполом диафрагмы.
Лабораторная диагностика
Как этап предоперационной подготовки, проводятся развернутый анализ крови, коагулограмма, определение группы крови и резус-фактора.
Прочие анализы выполняются в целях дифференциальной диагностики с другими заболеваниями.
Дифференциальный диагноз
Дифференциальный диагноз необходимо проводить со следующими заболеваниями:
Прободная язва у взрослых
Общая информация
Краткое описание
Российское общество хирургов
Клинические рекомендации
Прободная язва у взрослых
МКБ 10: K25.1/K25.2/K25.5/ K25.6/K26.1/K26.2/K26.5/K26.6
ID: КР328
Возрастная категория: взрослые
Год утверждения: 2016 (пересмотр каждые 3 года)
Определение
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
В России наиболее простой и удобной для практического использования является классификация ПЯ, предложенная В.С. Савельевым в 2005г [14]. Основные классификационные характеристики ПЯ по В.С. Савельеву, с дополнениями 2015 года:
По этиологии: прободение хронической и острой язвы (гормональной, стрессовой или др.);
По локализации:
1. язвы желудка (с указанием анатомического отдела);
2. язвы двенадцатиперстной кишки (с указанием анатомического отдела);
По клинической форме:
1. прободение в свободную брюшную полость (типичное, прикрытое);
2. атипичное прободение (в сальниковую сумку, малый или большой сальник – между листками брюшины, в забрюшинную клетчатку, в изолированную спайками полость);
3. сочетание прободения с другими осложнениями язвенного процесса (кровотечение, стеноз, пенетрация, малигнизация);
По выраженности перитонита (согласно действующей классификации – см. Национальные рекомендации «Абдоминальная хирургическая инфекция» 2011).
Кодирование по МКБ 10
Язва желудка (K25):
K25.1 – Острая с прободением;
K25.2 – Острая с кровотечением и прободением;
K25.5 – Хроническая или не уточненная с прободением;
K25.6 – Хроническая или не уточненная с кровотечением и прободением.
Язва двенадцатиперстной кишки (K26):
K26.1 – Острая с прободением;
K26.2 – Острая с кровотечением и прободением;
K26.5 – Хроническая или не уточненная с прободением;
K26.6 – Хроническая или не уточненная с кровотечением и прободением.
Этиология и патогенез
Наличие острой или хронической язв желудка или двенадцатиперстной кишки; наличие Helicobacter pylori (H. pylori). Инфекционная этиология язвенной болезни подтверждается в среднем у 60–70% больных 35. Факторы риска развития прободной язвы многообразны, но не всегда имеют доказательную базу.
Эпидемиология
В Европе заболеваемость ПЯ за последний 10-летний период снизилась с 9,7 до 5,6 на 100 тыс. населения. 28. В России за этот же период заболеваемость ПЯ снизилась с 26,9 до 13,5 на 100 тыс. населения 23.
Соотношение мужчин и женщин при ПЯ составляет 2:1, но за последнее десятилетие число пациентов женского пола увеличилось в 3 раза. Основная часть больных — лица молодого и среднего возраста, причем в этой возрастной группе в 7—10 раз преобладают мужчины. Пик заболеваемости приходится на возраст 40-60 лет[1,2,4,7].
Клиническая картина
Cимптомы, течение
Характерными клиническими признаками ПЯ является
1. острое начало заболевания с «кинжальной» болью в животе;
2. «доскообразное» напряжение мышц живота,
3. боль при пальпации живота, предшествующий язвенный анамнез (Г. Мондор, 1939) [12].
Положение больного вынужденное с согнутыми коленями, боль усиливается при движении, страдальческое выражение лица, кожные покровы бледные, губы цианотичны, сухость слизистой рта и губ, черты лица заострены, конечности холодные.
Артериальное давление снижено на 5-10%, пульс замедлен (симптом Грекова), дыхание частое, поверхностное.
Передняя брюшная стенка напряжена («доскообразное» напряжение) (92%), в первый час заболевания отмечается резкая боль в эпигастрии и мезогастрии – 92% [13].
В первый час заболевания появляются положительные симптомы раздражения брюшины: Щеткина-Блюмберга, Воскресенского, Раздольского – 98%.
При перкуссии живота появляется резкая боль. Можно установить исчезновение печеночной тупости (симптом Clark) и появление высокого тимпанита над печенью (симптом Спижарного) – 37%. При наличии жидкости в нижних и боковых отделах живота определятся притупление или тупость перкуторного звука (симптом DeQuerven).
При аускультации живота может быть выявлена «триада Guiston»: распространение сердечных тонов до уровня пупка; перитонеальное трение, аналогичное шуму трения плевры в подреберной или надчревной области; металлический звон или серебристый шум, появляющийся при вдохе, обусловленный выходом пузырьков газа из желудка. 39.
Боль в животе менее выражена при перфорации язв задней стенки двенадцатиперстной кишки и кардиального отдела желудка, когда его содержимое попадает в забрюшинную клетчатку или сальниковую сумку.
Диагностика
Диагностика ПЯ относится к экстренным мероприятиям. В связи с этим решение об операции должно быть принято в течение 2 часов после госпитализации больного в стационар!
Жалобы и анамнез
· При опросе больного рекомендовано обратить внимание на наличие симптома Dieulafoy (острую «кинжальную» боль в животе (95%)) [13].
Уровень убедительности рекомендации B (уровень достоверности доказательств 2а)
Физикальное обследование
См. раздел «1.6 Клиническая картина».
Лабораторная диагностика
· Лабораторные исследования рекомендуется выполнять по стандартам для тяжелых больных, утвержденным в лечебно-профилактическом учреждении.
Уровень убедительности рекомендации D (уровень достоверности доказательств 4)
Комментарии: в список обязательных лабораторных исследований необходимо внести:
1. определение общего анализа крови и гематокрита,
2. биохимический анализ крови, включая глюкозу, билирубин, креатинин, амилазу крови,
3. определение группы крови и Rh-фактора,
4. кардиолипиновая реакция (кровь на RW),
5. исследование крови на ВИЧ-инфекцию,
6. длительность кровотечения, свертываемость,
7. ПТИ (протромбин по Квику, МНО),
8. анализ мочи (физико-химические свойства, микроскопия осадка).
Инструментальная диагностика
Инструментальные методы обследования позволяют увидеть характерные признаки ПЯ: свободный газ в брюшной полости, свободную жидкость в брюшной полости, наличие и локализацию язвы, и прободное отверстие.
· В случае невозможности проведения КР рекомендуется рентгенография брюшной полости для обнаружения свободного газа в брюшной полости (обнаружен и описан Levi — Dorn (1913)).
Уровень убедительности рекомендации В (уровень достоверности доказательств 2a)
Комментарии: Диагностическая точность до 80%. Исследование проводится в вертикальном положении. Газ в свободной брюшной полости встречается в виде серповидной прослойки между диафрагмой и печенью, диафрагмой и желудком. Если свободный газ в брюшной полости не определяется в вертикальном положении, необходимо продолжить исследование в боковой позиции.
· С целью выявления характерного перитонеального экссудата с примесью желудочного содержимого, визуализации перфоративного отверстия, уточнения его локализации, размеров, выраженности и размеров язвенного инфильтрата, оценки состояние стенок желудка и ДПК, оценки наличия, распространенности и выраженности перитонита, выявления сопутствующих заболеваний других органов брюшной полости рекомендовано проведение диагностической лапароскопии.
Уровень убедительности рекомендации В (уровень достоверности доказательств 2а)
· Рекомендовано проведение фиброгастрдуоденоскопии при отсутствии симптомов перитонита и при подозрении на прикрытую перфорацию язвы после проведения рентгенографии, УЗИ, КТ и при установленном диагнозе в целях детализации диагноза, диагностики осложенного течения язвенной болезни [57].
Уровень убедительности рекомендации В (уровень достоверности доказательств 2b)
Комментарии: Фиброгастродуоденоскопия позволяет установить наличие прободной язвы в 90% случаев.
Дифференциальный диагноз
Дифференциальная диагностика ПЯ
Прободную язву желудка и двенадцатиперстной кишки чаще всего приходится дифференцировать от острых хирургических заболеваний других органов брюшной полости, сопровождающихся резким болевым синдромом или развитием перитонита. Это прежде всего: острый холецистит и печеночная колика, острый панкреатит, прободной рак желудка, острая кишечная непроходимость, острый аппендицит, острое расширение, заворот желудка и другие.
Прободной рак желудка. Проявляется такой же клинической картиной, как и перфоративная язва. В отличие от последней для рака желудка характерны более пожилой возраст больных, некоторые анамнестические данные до прободения опухоли (желудочные жалобы, общая слабость, похудание, снижение аппетита и др.). При пальпации живота может определяться опухолевидное образование. Заболеванию может предшествовать ахилический гастрит. Но в некоторых случаях и эти симптомы могут отсутствовать, тогда правильный диагноз устанавливается при срочной гастроскопии или только во время операции.
При остром холецистите боли носят острый характер, но не достигают такой силы, как при перфоративной язве, локализуются в правом подреберье и иррадиируют в правое плечо и лопатку. Наблюдаются частая рвота, высокая температура. Характерно повторение подобных приступов болей или желтухи в прошлом. При холецистите редко наблюдается “доскообразное” напряжение мышц живота, нередко пальпируется увеличенный болезненный желчный пузырь.
Резкими болями в правом подреберье сопровождается печеночная колика при желчно-каменной болезни, но в отличие от прободной язвы боли при ней носят схваткообразный характер, быстро купируются применением спазмолитических средств, отсутствуют перитонеальные явления и воспалительные реакции (повышение температуры, лейкоцитоз в крови).
Острому панкреатиту свойственны резкие боли в верхних отделах живота опоясывающего характера, многократная рвота. Отмечается вздутие живота, но отсутствует напряжение мышц передней брюшной стенки. Больные часто беспокойны, мечутся от болей. Имеется и ряд других симптомов (Мейо—Робсона, Воскресенского и др.), не характерных для прободной язвы. Высокие показатели диастазы мочи и амилазы крови, отсутствие свободного газа в брюшной полости позволяют исключить диагноз прободной язвы.
Острая кишечная непроходимость характеризуется сильными, но в отличие от прободной язвы не постоянными, а схваткообразными болями в животе и частой рвотой. При ней не наблюдается напряжения мышц, но отмечается вздутие, свойственны асимметрия живота, усиленная перистальтика кишечника. Анамнез заболевания, рентгенологические и другие исследования почти всегда дают возможность отличить кишечную непроходимость от перфоративной язвы.
Лечение
Консервативное лечение
· Не рекомендуется консервативное лечение ПЯ.
Уровень убедительности рекомендации D (уровень достоверности доказательств 4)
Комментарии: Консервативное лечение ПЯ, известное в медицинской литературе как метод Taylor (1946) – активная назогастральная аспирация желудочного содержимого, не получило широкого признания среди отечественных хирургов. Между тем, метод Taylor за рубежом включен в лечебные протоколы и активно используется до настоящего времени в отдельных клиниках. В России консервативный метод лечения ПЯ применяется только при отказе пациента и родственников от операции или невозможности выполнить операцию из-за крайней тяжести состояния пациента.
Хирургическое лечение
В настоящее время предложены 3 вида хирургических вмешательств для лечения прободной язвы:
1. Ушивание прободного отверстия;
2. Иссечение прободной язвы с возможной пилоропластикой и ваготомией;
3. Резекция желудка.
· Рекомендуется проведение предоперационной подготовки.
Уровень убедительности рекомендации B (уровень достоверности доказательств 2a)
Комментарии: предоперационная подготовка включает общегигиеническую обработку, выведение желудочного содержимого, выведение мочи, антибиотикопрофилактику, профилактику тромбоэмболических осложнений. Предоперационная подготовка не должна увеличивать сроки до выполнения операции 71.
· При септическом шоке, коморбидных заболеваниях в стадии декомпенсации, при показателе ASA ˃ 3 рекомендуется выполнить коррекцию функций органов: искусственная вентиляция легких, комплексная поддержка сердечной деятельности, коррекция гиповолемических нарушений, которые должны начинаться до операции, продолжаться в ходе её выполнения и по окончании операции.
Уровень убедительности рекомендации B (уровень достоверности доказательств 2a)
Комментарии: Операция должна быть максимально щадящей: ушивание или тампонада сальником прободного отверстия, эвакуация экссудата, лапаростомия [72].
· При локализации язвы на передней стенке желудка или ДПК и отсутствии инфильтрации рекомендуется выполнить ушивание прободного отверстия.
Уровень убедительности рекомендации D (уровень достоверности доказательств 4)
· При прободении небольших язв передней и задней стенок двенадцатиперстной кишки рекомендуется выполнять их ушивание узловыми или П-образными швами.
Уровень убедительности рекомендации D (уровень достоверности доказательств 4)
· Если во время ушивания прободной язвы происходит прорезывание швов и увеличение размеров дефекта, рекомендуется 1) ввести в прободное отверстие Т-образную трубку (18-20 номер по шкале Шарьера), герметизировать дренажный канал сальником и наружный конец трубки вывести через отдельный разрез или 2) выполнить резекцию желудка.
Уровень убедительности рекомендации D (уровень достоверности доказательств 4)
Комментарии: В последующем трубка извлекается, а свищ самостоятельно заживает.
· При больших прободных каллезных язвах передней и задней стенок двенадцатиперстной кишки рекомендуется выполнять резекцию желудка.
Уровень убедительности рекомендации D (уровень достоверности доказательств 4)
Комментарии: При невозможности выполнить резекцию желудка язвы экономно иссекаются, рана задней стенки ушивается без натяжения, а на передней стенке выполняется пилоропластика по Финнею, затем производится двухсторонняя стволовая поддиафрагмальная ваготомия или передняя селективная и задняя стволовая ваготомия.
· При гигантских прободных язвах, осложненных обширным плотным инфильтратом и внутренними свищами, чаще с ободочной кишкой, локализации язвы на задней стенке рекомендуется оперативное лечение разделить на 2 этапа:
1. 1й этап – экстренный – производится ушивание прободного отверстия независимо от локализации;
2. 2й этап – плановый, выполняется резекция культи желудка или гастрэктомия, возможна резекция вовлеченных в воспалительный процесс органов.
Уровень убедительности рекомендации D (уровень достоверности доказательств 4)
Комментарии: Операция выполняется в специализированном центр хирургической гастроэнтерологии после выяснения причин пептической язвы (гастринома, наличие участка антрального отдела желудка в культе ДПК после резекции по Бильрот II, избыточная культя желудка и т.п.) и решается вопрос о дальнейшем лечении: консервативная терапия, торакоскопическая наддиафрагмальная стволовая ваготомия, ререзекция желудка или гастрэктомия, удаление гастриномы, резекция поджелудочной железы и другие методы лечения.
· Если ушивание и тампонирование сальником перфоративного отверстия приводит к прорезыванию и несостоятельности наложенных швов, рекомендуется выполнение резекцию желудка.
Уровень убедительности рекомендации D (уровень достоверности доказательств 4)
Комментарии: Открытое вмешательство из верхнего срединного доступа, основными элементами которого являются: полное отделение желудка от верхнего края язвы и ДПК, ревизия просвета ДПК изнутри с верификацией БСДК, экономное иссечение 1-2 мм рубцовых тканей по периметру язвы на глубину слизистой оболочки и восстановление проходимости желудочно-дуоденального перехода прямым гастродуоденоанастомозом «конец в конец» без отсепаровки задней стенки ДПК от головки поджелудочной железы. Дно язвы при этом «выносится» из просвета желудочно-кишечного тракта. Операция может выполняться в вариантах классической резекции желудка по Бильрот I, антрумрезекции или пилоропластики со стволовой ваготомией. Пытаться отсепаровать заднюю стенку ДПК от ткани поджелудочной железы и выполнить резекцию по Бильрот II в этих условиях не рекомендуется из-за возможности повреждения холедоха, БСДК, возникновения послеоперационного панкреатита и несостоятельности культи двенадцатиперстной кишки. Кровоточащие сосуды в дне язвы при их наличии должны быть предварительно прошиты и лигированы.
· Резекцию желудка при ПЯ рекомендуется выполняться при отсутствии технической возможности использования более простого оперативного вмешательства [87 – 88].
Уровень убедительности рекомендации B (уровень достоверности доказательств 2а)
Комментарии: С точки зрения подавления желудочной кислотопродукции к радикальным операциям относятся дистальная резекция в объеме не менее 2/3 желудка, и антрумэктомия с различными вариантами ваготомии. При анализе отдаленных результатов операций по шкале Visick было установлено, что лучшие результаты лечения были получены после первичной резекции 2/3 желудка по Бильрот-I (95,2% больных) и антрумэктомии с передней селективной и задней стволовой ваготомией (95%), после резекции желудка по Бильрот-II положительные результаты получены у 78,1% больных [4].
Условия для резекции желудка:
· компенсированное состояние больного;
· владение хирургом методикой резекции желудка 89.
· При невозможности выполнить ушивание или иссечение прободной язвы, а также резекцию желудка, рекомендуется ввести в прободное отверстие дренаж, лучше Т-образный (18-20 номер по шкале Шарьера), герметизировать дренажный канал сальником, наружный конец трубки вывести через контрапертуру на переднюю брюшную стенку, эвакуировать экссудат и зашить рану передней брюшной стенки или сформировать лапаростому.
Уровень убедительности рекомендации D. (уровень достоверности доказательств 4)
Комментарии: В ближайшем послеоперационном периоде обеспечить пациенту консультацию специалистов-хирургов высокой квалификации.
· При прободной язве двенадцатиперстной кишки на фоне её стеноза рекомендуется: либо
1) ушить прободное отверстие с наложением обходного гастроэнтероанастомоза на длинной петле с межкишечным анастомозом;
либо
2) иссечь язву с выполнением пилоропластики по Финнею и двухсторонней поддиафрагмальной стволовой ваготомией;
либо
3) выполнить резекцию желудка.
Уровень убедительности рекомендации D (уровень достоверности доказательств 4)
Комментарий: Изолированное ушивание язвы двенадцатиперстной кишки на фоне ее стеноза приводит к развитию гастростаза, несостоятельности ушитого перфорационного отверстия.
· При кровотечении и прободении язвы передней стенки двенадцатиперстной кишки рекомендуется её иссечение, пилоропластика по Финнею, двухсторонняя стволовая поддиафрагмальная ваготомия или передняя селективная и задняя стволовая ваготомия.
Уровень убедительности рекомендации D (уровень достоверности доказательств 4)
· При перфорации язвы передней стенки двенадцатиперстной кишки и кровотечении из язвы задней её стенки рекомендуется иссечение язвы передней стенки.
Уровень убедительности рекомендации D (уровень достоверности доказательств 4)
Комментарии: Кровоточащий сосуд в дне язвы задней стенки верифицируется, прошивается и перевязывается. Края язвы задней стенки иссекаются по периметру язвы на протяжении 1-2 мм на глубину слизистого и подслизистого слоев. После этого, обычно, восстанавливается их подвижность и дифференцировка. Это позволяет ушить дефект стенки над дном и прошитыми сосудами без натяжения и риска повреждения подлежащих тканей поджелудочной железы, большого сосочка двенадцатиперстной кишки, холедоха и трубчатых структур гепатодуоденальной связки.
Малоинвазивное лечение
Преимущества: уменьшение болевого синдрома, уменьшение послеоперационных осложнений, уменьшение сроков лечения в стационаре.
Недостатки: напряжённый карбоксиперитонеум.
· Лапароскопически или лапароскопически ассистированно рекомендуется выполнять ушивание прободного отверстия при диаметре до 5мм и локализации его на передней стенке желудка или двенадцатиперстной кишки узловыми однорядными швами 91.
Уровень убедительности рекомендации B (уровень достоверности доказательств – 2b)
Комментарии:
Лапароскопически ассистированное ушивание прободной язвы включает:
1. этап диагностической лапароскопии, удаление выпота и санацию брюшной полости;
2. этап минилапаротомии и ушивание прободного отверстия, ушивание минидоступа;
3. этап лапароскопической санации.
Условия применения метода:
1. наличие оборудования и инструментария;
2. владение хирургом техникой выполнения лапароскопически ассистированного ушивания прободной язвы. [90 – 103].
С учетом лучших клинических и экономических результатов, полученных в России и за рубежом, следует настойчиво внедрять лапароскопические и лапароскопически ассистированные операции на желудке при прободной язве в практическую хирургию.
· Не рекомендуется использовать лапароскопическое лечение у больных с 2-3 баллами по шкале Boey.
Уровень убедительности рекомендации B (Уровень достоверности доказательств – 1с)
Комментарии: Целесообразность выполнения лапароскопической операции при острых заболеваниях живота позволяет определить прогностическая шкала Boey. Шкала получила широкое распространение среди зарубежных хирургов из-за высокого уровня достоверности прогноза (93,8%). Она состоит из 3 факторов риска, каждый из которых оценивается в 1 балл: гемодинамическая нестабильность при поступлении (систолическое АД менее 100 мм. рт. ст.), поздняя госпитализации (свыше 24 ч.), наличие сопутствующих заболеваний (ASA ˃ 3). При наличии 2 факторов, Европейское общество эндоскопических хирургов (EAES) не рекомендует использовать попытки лапароскопического лечения у этих больных, а предлагает сразу выполнять операцию из открытого доступа.
Наряду с ушиванием прободного отверстия лапароскопически могут быть выполнены: иссечение прободного отверстия, пилоропластика, двухсторонняя стволовая, селективная и селективная проксимальная ваготомии, резекция желудка.
Результаты сравнения больших статистик различных групп больных с прободной язвой, продемонстрировали преимущества лапароскопической хирургии прободной язвы по сравнению с открытыми методами лечения: частота раневой инфекции 0% против 6,1%; послеоперационная летальность 2,5% против 5,8%. Уровень достоверности доказательств 1b[100].
· В настоящее время не рекомендуется применение технологии Natural Orifice Translumenal Endoscopic Surgery (NOTES) для лечения прободной язвы [89].
Уровень убедительности рекомендации C (уровень достоверности доказательств – 2с)
Послеоперационное лечение
· После ушивания и иссечения прободной язвы без ваготомии, в первые сутки после операции, рекомендуется применить инъекционные формы ингибиторов протонной помпы 107.
Уровень убедительности рекомендации А (уровень достоверности доказательств – 1a)
· В послеоперационном периоде рекомендуется проведение комплексной противоязвенной терапии 112.
Уровень убедительности рекомендации А (уровень достоверности доказательств – 1a)
Реабилитация
· Больным, перенесшим ушивание или иссечение прободной язвы, рекомендуется:
1. ограничение физической нагрузки в течении 1 месяца;
2. лечебная питание Стол №1.
Уровень убедительности рекомендации D (уровень достоверности доказательств 4)
Профилактика
· Больным, перенесшим ушивание или иссечение прободной язвы, рекомендуется:
1. диспансерное наблюдение у участкового врача-терапевта, врача общей практики или врача-гастроэнтеролога по месту жительства;
2. курсы комплексного противорецидивного лечения по поводу язвенной болезни. После резекции желудка – комплексное обследование 1 раз в год [51, 53, 135, 136].
Уровень убедительности рекомендации D (уровень достоверности доказательств 4)
Дополнительная информация, влияющая на течение и исход заболевания
Послеоперационные осложнения и летальность
Критерии оценки качества медицинской помощи
| № | Критерии качества | Уровень достоверности доказательств | Уровень убедительности рекомендации |
| 1 | Выполнен осмотр врачом-хирургом не позднее 1 часа от момента поступления в стационар | 2a | В |
| 2 | Выполнена обзорная рентгенография или компьютерная томография органов брюшной полости не позднее 1 часа от момента поступления в стационар | 2a | В |
| 3 | Проведена профилактика инфекционных осложнений антибактериальными лекарственными препаратами широкого спектра действия за 30 мин до хирургического вмешательства (при отсутствии медицинских противопоказаний) | 2а | В |
| 4 | Выполнено хирургическое вмешательство не позднее 2 часов от момента поступления в стационар | 1a | A |
| 5 | Отсутствие повторных хирургических вмешательств | — | — |
| 6 | Отсутствие гнойно-септических осложнений | — | — |
Информация
Источники и литература
Информация
Ключевые слова
· Язва желудка
· язва двенадцатиперстной кишки
· прободная язва
· язва с прободением
· язва
· прободение
Список сокращений
АД – Артериальное давление
БСДК – большой сосочек двенадцатиперстной кишки
ВИЧ – Вирус иммунодефицита человека
ДПК – Двенадцатиперстная кишка
КТ – Компьютерная томография
МКБ 10 – Международная классификация болезней 10 пересмотра
МНО – Международное нормализованное отношение
ПТИ – Протромбиновый индекс
ПЯ – Прободная язва
УЗИ – Ультразвуковое исследование
ФЭГДС – фиброэзофагогастродуоденоскопия
ЯБ – Язвенная болезнь ASA –American Association of Anaesthetists (американская ассоциация анестезиологов)
ASA – American Association of Anaesthetists (Шкала Американской Ассоциации Анестезиологов)
EAES – European Associationfor Endoscopic Surgery and other interventional techniques (европейское общество эндоскопических хирургов)
ERAS – Еnhanced recovery after surgery (ранняя реабилитация после хирургического лечения)
FTS – Fast track surgery (хирургия быстрого восстановления)
NOTES – Natural Orifice Translumenal Endoscopic Surgery (транслюминальная эндоскопическая хирургия через естественные отверстия)
RW – реакция Вассермана
Термины и определения
Доказательная медицина – подход к медицинской практике, при котором решения о применении профилактических, диагностических и лечебных мероприятий принимаются исходя из имеющихся доказательств их эффективности и безопасности, а такие доказательства подвергаются поиску, сравнению, обобщению и широкому распространению для использования в интересах пациентов.
Заболевание – возникающее в связи с воздействием патогенных факторов нарушение деятельности организма, работоспособности, способности адаптироваться к изменяющимся условиям внешней и внутренней среды при одновременном изменении защитно-компенсаторных и защитно-приспособительных реакций и механизмов организма.
Инструментальная диагностика – диагностика с использованием для обследования пациента различных приборов, аппаратов и инструментов.
Лабораторная диагностика – совокупность методов, направленных на анализ исследуемого материала с помощью различного специализированного оборудования.
Медицинское вмешательство – выполняемые медицинским работником и иным работником, имеющим право на осуществление медицинской деятельности, по отношению к пациенту, затрагивающие физическое или психическое состояние человека и имеющие профилактическую, диагностическую, лечебную, реабилитационную или исследовательскую направленность виды медицинских обследований и (или) медицинских манипуляций, а также искусственное прерывание беременности.
Медицинский работник – физическое лицо, которое имеет медицинское или иное образование, работает в медицинской организации и в трудовые (должностные) обязанности которого входит осуществление медицинской деятельности, либо физическое лицо, которое является индивидуальным предпринимателем, непосредственно осуществляющим медицинскую деятельность.
Рабочая группа – двое или более людей одинаковых или различных профессий, работающих совместно и согласованно в целях создания клинических рекомендаций, и несущих общую ответственность за результаты данной работы.
Состояние – изменения организма, возникающие в связи с воздействием патогенных и (или) физиологических факторов и требующие оказания медицинской помощи.
Синдром – совокупность симптомов с общими этиологией и патогенезом.
Тезис – положение, истинность которого должна быть доказана аргументом, или опровергнута антитезисом.
Уровень достоверности доказательств – отражает степень уверенности в том, что найденный эффект от применения медицинского вмешательства является истинным.
Хирургическое вмешательство – инвазивная процедура, может использоваться в целях диагностики и/или как метод лечения заболеваний.
Хирургическое лечение – метод лечения заболеваний путём разъединения и соединения тканей в ходе хирургической операции.
Приложение А1. Состав рабочей группы
1. Бронштейн П.Г. – доктор медицинских наук, профессор, член Российского общества хирургов
2. Зайцев О.В. – доктор медицинских наук
3. Кондрусь И.В. – кандидат медицинских наук, член Российского общества хирургов
4. Кривцов Г.А. – кандидат медицинских наук, член Российского общества хирургов
5. Лобанков В.М. – доктор медицинских наук, профессор, член Российского общества хирургов
6. Прудков М.И. – доктор медицинских наук, профессор, член правления Российского общества хирургов
7. Сажин В.П. – доктор медицинских наук, профессор, член правления Российского общества хирургов. Руководитель рабочей группы.
8. Совцов С.А. – доктор медицинских наук, профессор, член правления Российского общества хирургов
9. Федоров А.В. – доктор медицинских наук, профессор, генеральный секретарь Российского общества хирургов
10. Хрипун А.И. – доктор медицинских наук, профессор, член правления Российского общества хирургов
11. Юдин В.А. – доктор медицинских наук, профессор.
Конфликт интересов отсутствует
Приложение А2. Методология разработки клинических рекомендаций
Целевая аудитория данных клинических рекомендаций:
1. Специалисты по специальности «Хирургия»
Таблица П1 – Уровни достоверности доказательств
| Уровень | Исследование методов лечения | Исследование методов диагностики |
| 1а | Систематический обзор гомогенных рандомизированных клинических исследований (РКИ) | Систематический обзор гомогенных диагностических исследований 1 уровня |
| 1b | Отдельное РКИ (с узким доверительным индексом) | Валидизирующее когортное исследование с качественным «золотым» стандартом |
| 1с | Исследование «Все или ничего» | Специфичность или чувствительность столь высоки, что положительный или отрицательный результат позволяет исключить/установить диагноз |
| 2а | Систематический обзор (гомогенных) когортных исследований | Систематический обзор гомогенных диагностических исследований >2 уровня |
| 2b | Отдельное когортное исследование (включая РКИ низкого качества; т.е. с | Разведочное когортное исследование с качественным «золотым» стандартом |
| 2с | Исследование «исходов»; экологические исследования | нет |
| 3а | Систематический обзор гомогенных исследований «случай-контроль» | Систематический обзор гомогенных исследований уровня 3B и выше |
| 3b | Отдельное исследование «случай-контроль» | Исследование с непоследовательным набором или без проведения исследования «золотого» стандарта у всех испытуемых |
| 4 | Серия случаев (и когортные исследования или исследования «случай-контроль» низкого качества) | Исследование случай-контроль или исследование с некачественным или зависимым «золотым» стандартом |
| 5 | Мнение экспертов без тщательной критической оценки, лабораторные исследования на животных или разработка «первых принципов» | Мнение экспертов без тщательной критической оценки или основанное на физиологии, лабораторные исследования на животных или разработка «первых принципов» |
Примечание: РКИ – рандомизированные клинические исследования
Таблица П2. Уровень убедительности рекомендации
| A | Подтверждены систематическим обзором и (или) как минимум двумя РКИ высокого качества. |
| Уровень доказательства 1a, 1b. | |
| B | Подтверждены групповыми исследованиями или исследованиями типа случай-контроль хорошего качества |
| Уровень доказательства 2a, 2b. | |
| C | Подтверждены исследованиями серий случаев, групповыми исследованиями низкого качества и (или) изучением «исходов». |
| Уровень доказательства 2c, 3. | |
| D | Мнение эксперта, согласованное решение комитета |
| Уровень доказательства 4. |
Порядок обновления клинических рекомендаций – 1 раз в 3 года
Приложение А3. Связанные документы
· Приказ Министерства здравоохранения Российской Федерации от 15 ноября 2012 г. № 922н «Об утверждении Порядка оказания медицинской помощи взрослому населению по профилю «хирургия»
· Приказ Министерства здравоохранения и социального развития РФ от 17 сентября 2007 г. N 611 «Об утверждении стандарта медицинской помощи больным с язвой двенадцатиперстной кишки (при оказании специализированной помощи)»
· Приказ Министерства здравоохранения и социального развития РФ от 17 сентября 2007 г. N 612 «Об утверждении стандарта медицинской помощи больным с язвой желудка (при оказании специализированной помощи)»
Приложение Б. Алгоритмы ведения пациента
Приложение В. Информация для пациентов
Прободная язва желудка или двенадцатиперстной кишки – это тяжёлое осложнение язвенной болезни. Это осложнение может развиться и при диагностированной ранее язве и в случаях, когда больной не знает, что у него уже имеется язва в желудке или в двенадцатиперстной кишке.
Начало болезни, как правило, бурное и начинается с сильной боли в животе. Где бы не находился пациент, ему необходимо предложить прилечь до приезда скорой помощи.
Как правило, исход лечения после операции при прободной язве благоприятный. Однако пациент должен знать, что даже при зажившей язве органа, язвенная болезнь не исчезает. Пациент должен знать, что язвенная болезнь хроническое заболевание, поэтому лечение после операции необходимо продолжить. План лечения должен выработать участковый врач, врач общей практики или гастроэнтеролог. Поэтому после выписки из стационара первый визит должен быть сделан к своему участковому врачу.
В течение первых 3х лет после операции, для предотвращения обострений язвенной болезни, больному нужно проводить клиническую и инструментальную диагностику не менее 1 раза в год.
Больной должен знать, что при появлении внезапной боли в животе, нужно обратиться за помощью к окружающим или вызвать скорую помощь самостоятельно.