Как сделать укол в ягодицу в домашних условиях взрослому правильно видеоурок
Как сделать укол в ягодицу в домашних условиях взрослому правильно видеоурок
Внутримышечные уколы
Почему выбирают нас?
Когда делают укол внутримышечно?
Подобный укол ставят в случаях, если:
· у того, кто делает инъекцию нет навыков вводить препарат по-другому;
· нет возможности иначе ввести лекарство;
· пациент находится в неадекватном состоянии.
Проведение внутримышечных инъекций должно осуществляться только медицинскими работниками, имеющими специальные навыки.
Средняя и малая ягодичные мышцы, мышцы бедра и дельтовидная мышца – в медицине существует несколько общепринятых мест, куда делают внутримышечные инъекции.
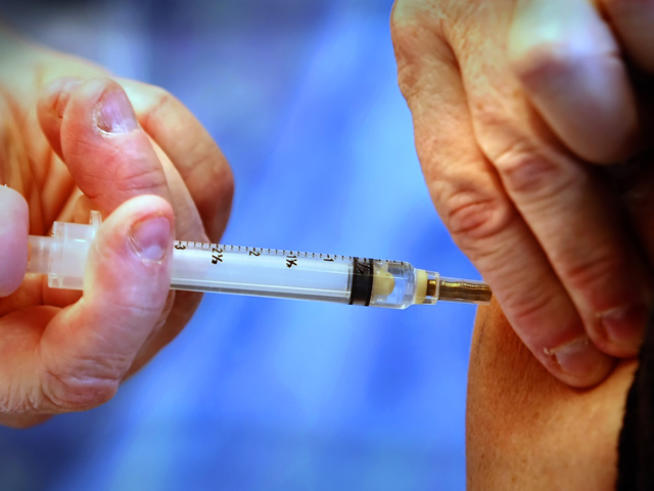
Если укол ставится в ягодичные мышцы, рекомендовано зрительно разделить ягодицу перпендикулярными прямыми на 4 части и вводить препарат в верхний квадрант. Это поможет избежать попадания иглой в седалищный нерв. При курсе инъекций рекомендовано чередовать стороны.
Если инъекция делается в мышцы бедра, рекомендуется делать укол в среднюю треть латеральной широкой мышцы. Это самое подходящее место, куда можно делать внутримышечные инъекции детям.
Дельтовидная мышца плеча, как правило, используется для введения незначительных доз лекарств. Вероятность нарушения кровотока здесь незначительна.
Методика внутримышечных инъекций
При постановке укола необходимо провести следующие действия:
· пациент должен занять горизонтальное положение (на животе или боку);
· врач должен провести предварительную пальпацию в предполагаемом месте укола;
· осуществить дезинфекцию рук;
· подготовить шприц с лекарственным препаратом (контроль отсутствия воздуха в шприце обязателен);
· продезинфицировать область инъекции;
· расположить шприца перпендикулярно и при необходимости натянуть или собрать в складку кожи в месте укола (зависит от комплекции пациента);
· ввести иглу под углом в 90о ;
· проконтролировать отсутствия крови в шприце (оттянуть поршень к себе и убедиться, что не задеты кровеносные сосуды);
· ввести лекарственный препарат постепенным нажатием поршня;
· быстро достать иглу (место укола зафиксировать стерильным ватным диском).
Для подобных манипуляций используют шприц с иглой, длина которой 4-6см.
Неправильно поставленные внутримышечные уколы могут привести к следующим осложнениям:
· паралич седалищного нерва;
Внутримышечные инъекции на дому необходимо проводить с соблюдением всех мер предосторожности, равно как и в условиях стационара.
Учитывая возраст и комплекцию пациента, особенности вводимого лекарственного препарата, медсестра принимает решение, какие внутримышечные инъекции предпочтительнее.
Также в клинике можно заказать услугу по установке капельницы на дому и курс уколов.
Стоимость внутримышечных инъекций можно узнать позвонив в клинику «Здоровые Люди» или посмотреть на сайте в разделе цены.
Можно ли поставить укол ребенку безопасно и комфортно?
Необходимость в уколах детям может возникнуть уже в первые месяцы их жизни. Ставить укол ребенку самостоятельно в домашних условиях категорически запрещается. Инъекции должны делать только медицинские работники, обычно – в условиях поликлиники или стационара. Между тем, родители могут внести свой вклад для снижения стресса и дискомфорта у ребенка. К малышам необходимо найти подход, это не менее важно, чем соблюдение техники выполнения инъекции. Также стоит задуматься о том, как обезболить укол ребенку.
Виды инъекций
Существует три основных типа инъекций:
Определенный тип укола врач назначает, отталкиваясь от препарата, который нужно ввести и заболевания, из-за которого он показан.
Подготовка к уколу в больнице
Для проведения инъекций в больнице используются:
Перед постановкой укола медработник должен хорошо вымыть руки с мылом, продезинфицировать их. Родителям обязательно необходимо оставаться спокойными, иначе ребенок тоже будет чувствовать панику и перестанет доверять взрослым.
Перед открытием ампулы ее протирают стерильной марлей либо сухой ватой. Затем на ней делается надрез по линии слома. Для этого используется специальная пилочка. Нельзя отламывать либо отбивать конец ампулы, так как есть риск, что мелкие осколки попадут в лекарство.
Одноразовый шприц распаковывается со стороны поршня, затем соединяется с иглой, на которой обязательно должен находиться защитный колпачок. Если лекарство в сухой форме, доктор разводит его в соответствии с инструкцией. Для этого используется вода для инъекций либо другой препарат, назначенный специалистом. Колпачок с иглы снимается только перед тем, как предстоит набор лекарственного препарата.
Медработник обязательно должен удалить воздух из шприца. Для этого его располагают вертикально перед собой, чтобы иголка оказалась сверху. Немного стучат по шприцу пальцами, чтобы пузырьки воздуха поднялись к отверстию. Далее нажимается поршень, и воздух выходит наружу. Понять, что все сделано правильно, можно по появившейся капельке лекарства на кончике иголки. Она удаляется ваткой, смоченной в спирте. Затем на иглу снова надевается колпачок. Малыш не должен видеть проведение подготовки, иначе он может заранее испугаться.
Этапы выполнения инъекции
Правильно сделать укол может только специалист. Проведение инъекции в больнице происходит следующим образом:
Чтобы свести к минимуму болевой синдром, спросите у специалиста заранее, можно ли применять обезболивание при инъекциях у детей. Если врач не использует анестетики при уколах и его кабинет ими не оснащен, поинтересуйтесь, можете ли вы приобрести его самостоятельно. Например, Акриол Про можно купить в аптеках. Крем продается в тюбиках по 5, 30, 100 г.
Возможные осложнения при уколах в ягодицу ребенку
При постановке укола возможны осложнения, связанные с неправильной техникой выполнения манипуляции. Самой частой ошибкой при уколах в попу детям является введение лекарства под кожу, а не в мышцу. В результате возникает уплотнение, иногда с синяком. В лучшем случае оно не беспокоит, в худшем − вызывает боль. Избавляются от таких шишек йодной сеткой, гепариновыми компрессами.
Более серьезное осложнение − повреждение нерва. Чтобы его избежать, нужно выбрать правильную долю ягодицы для постановки укола. Седалищный нерв проходит через среднюю и нижнюю часть. Чтобы не совершить ошибку, врачи обходят эти зоны ягодицы.
Попадание в кровеносный сосуд − ещё одна проблема при инъекциях. Если в организм вводятся масляные растворы, которые не должны непосредственно оказаться в кровотоке, после их введения в мышцу специалист слегка оттягивает поршень. Если в нём нет крови, значит манипуляция проведена правильно.
Что делать, если ребенок боится уколов?
Любая инвазивная процедура − стресс для ребенка. Если малыш напуган, проводить ее еще сложнее, поэтому родителям не нужно заранее пугать малышей врачами, вызывая у них недоверие к людям в белых халатах. Психологи сходятся во мнении, что подготавливать детей к уколам нужно по-разному, в зависимости от их возраста. Выделяют три периода интеллектуального развития малыша.
Сенсорно-моторный (до 2 лет). В этот период кроха реагирует на прикосновение, звуки, сигналы и манипуляции. Не нужно думать, что в этом возрасте малыш не поймет, если ему проговорить то, что будет с ним происходить. Наоборот, спокойный голос мамы облегчает манипуляцию. Сделать укол нужно быстро, пока медсестра проводит манипуляцию маме или папе нужно будет держать малыша.
Префункциональный (2-7 лет). Дети в это время уже обладают интуитивным мышлением, но их ощущение всё ещё строится на восприятии. Они верят во всё, что видят и слышат, потому нужно доходчиво объяснить, что именно будет происходить, без обмана.
Конкретно-операционный (7-11 лет). Дети начинают реверсировать мысли и ощущения, используя логику, потому можно попытаться объяснить им пользу укола, рассказывая, что именно он поможет избавиться от болезни.
Чем обезболить место укола у ребенка и стоит ли это делать?
Боль как психофизиологическая функция организма формируется достаточно рано. Уже на тридцатой неделе развития плода пути проведения и восприятия болевых ощущений сформированы. С этого момента малыш способен чувствовать боль, интенсивность которой может быть даже выше, чем у взрослых.
Эти данные позволяют настаивать на том, чтобы детям любого возраста обеспечивали обезболивание при проведении инвазивных процедур, ведь каждый человек имеет право на адекватную помощь в контролировании боли, независимо от его возраста и способности сообщить о ней.
Даже если ребенок еще не умеет говорить, это не значит, что он не помнит испытанную им боль. Более того при повторном проведении процедуры наблюдается повышение «стрессовой» реакции еще до начала инвазивного вмешательства на стадии подготовки к процедуре. Пережитый негативный опыт может усиливать болевые ощущения.
Хотя боль и выполняет сигнальную функцию, сообщая организму о повреждении, пробуждая его резервные силы для активации реакции «бей или беги», нельзя преувеличивать ее положительную роль. Если рассматривать ее механизм с психологической точки зрения, то терпеть болевые ощущения бесполезно и вредно для общего самочувствия.
При инъекциях детям используется всего один метод обезболивания – аппликационная анестезия. Она предполагает поверхностное нанесение на кожу препарата, например, в форме крема. Для наступления обезболивающего эффекта его необходимо держать некоторое время (около 60 минут). Перед сеансом остатки препарата удаляются, и специалист делает укол.
В качестве анестетика для детей может использоваться крем Акриол Про. Он разрешен к применению с первого дня жизни.
Акриол Про – действенный анестетик при детских инъекциях
Чем лечить шишки от уколов на ягодицах
По-научному «шишки» от уколов называют постинъекционными инфильтратами ягодиц. «Они представляют собой уплотнения, которые возникают спустя некоторое время после внутримышечной инъекции, — рассказывает заведующая отделением амбулаторной хирургии одной из медицинских клиник Москвы. — Они являются патологической ответной реакцией организма на введение лекарства, вне зависимости от его типа».
«Шишки» на ягодицах после укола бывают нескольких видов. «Первый вариант — это инфильтрат, то есть местная реакция, которая характеризуется ответом тканей в месте инъекции — отеком, — объясняет врач-хирург, аспирант ФУВ кафедры хирургии, отделения хирургической эндокринологии ГБУЗ МО МОНИКИ им. М. Ф. Владимирского. — Второй вариант — гематома. Она появляется от кровоизлияния поврежденного сосуда после инъекции, к сожалению, заранее спрогнозировать это невозможно».
Третий вариант (и самый опасный) — это абсцесс. «Абсцессы — очень болезненные образования с гнойным содержимым и яркой клинической картиной, лечат их только хирургическим путем», — добавляет доктор.
По сути, «шишки» — это местная реакция организма на прокол и введение лекарства внутримышечно. Если их не лечить, инфильтраты могут стать абсцессами, что представляет серьезную угрозу для здоровья. «В большинстве случаев у относительно здоровых людей они проходят в течении недели, но бывают и исключения», — замечает врач.
Почему возникают шишки от уколов на ягодицах?
К образованию припухлостей после инъекций может привести несколько факторов.
Чтобы шишки от уколов не появлялись, эксперты советуют делать инъекции, соблюдая определенные правила. «Важно использовать иглы подходящей длины и диаметра, выбор зависит от возраста пациента, места введения, объема жидкости, количества мышечной и жировой ткани и вязкости раствора, — говорит Булат Юнусов. — Нужно строго соблюдать правила асептики и антисептики. Выполнять инъекции предпочтительно лежа на кушетке или кровати».
Как лечить шишки на ягодицах
В независимости от того, по какой причине у вас возникли болезненные уплотнения после уколов, лечить их все равно нужно. «Заниматься самолечением, особенно при „свежих“ инфильтратах, точно не стоит, так как любой инфильтрат может как рассосаться, так и нагноиться. Сразу объясню, что такое „свежий“ инфильтрат. Это уплотнение, которое вы обнаружили сразу после инъекции или он не старше 14 дней. Если инфильтрату 1-2 месяца и более, то вероятность его нагноения достаточно мала, но и вероятность его полного рассасывания также стремится к нулю», — замечает специалист.
Если дело не дошло до абсцесса, то можно обойтись довольно простыми средствами — использованием гелей, мазей и компрессов. «Какое конкретно лекарственное средство необходимо вам, кратность и длительность его применения, определяет врач на очном приеме после осмотра и проведения необходимых методов обследования (УЗИ мягких тканей)», — говорит доктор.
В домашних условиях гематомы и инфильтраты можно лечить безопасными средствами. «Допустимо умеренное массирование места инъекции, выполнение приседаний и применение холодных компрессов на место отека в первые 1-2 дня после его появления», — напоминает Булат Юнусов.
«Шишки после уколов можно лечить йодной сеточкой, но лучше пойти на прием к врачу-хирургу, чтобы он назначил физиотерапию», — рекомендует врач-терапевт.
Физиотерапию назначают как дополнение к основному лечению, что позволяет сократить его сроки. Среди наиболее эффективных методов отмечают:
Шишки после уколов на ягодицах: когда бить тревогу
Если инъекция сделана правильно и у вас нет аллергии на препарат, скорее всего, отека на ягодицах не будет. «Человек может испытывать легкий дискомфорт после укола, который проходит в течение нескольких минут — после интенсивной ходьбы, приседаний», — предупреждает Булат Юнусов.
Но, если после инъекций у вас возникли некоторые из следующих симптомов, следует обратиться к врачу:
Не откладывайте визит к врачу, поскольку это может иметь серьезные последствия для здоровья.
Техника инъекций и средства введения инсулина
Начало практического применения инсулина почти 85 лет тому назад остается одним из немногих событий, значение которых не оспаривается и современной медициной. С тех пор многие миллионы нуждающихся в инсулине больных
Начало практического применения инсулина почти 85 лет тому назад остается одним из немногих событий, значение которых не оспаривается и современной медициной. С тех пор многие миллионы нуждающихся в инсулине больных во всем мире были спасены от смерти в результате диабетической комы. Пожизненное заместительное лечение инсулином стало основным условием выживания больных диабетом 1 типа, оно также играет большую роль в терапии определенной части больных диабетом 2 типа. В первые годы существовало достаточно много проблем, связанных с получением препарата, техникой его введения, изменением доз, но постепенно все эти вопросы были решены. Сейчас каждому больному диабетом с потребностью в инсулине вместо фразы «Мы вынуждены колоть инсулин», следовало бы говорить: «Мы имеем возможность колоть инсулин». В последние годы интерес к возможностям совершенствования инсулинотерапии, т. е. приближения к физиологическим условиям, постоянно растет. Определенную роль здесь играют не только установка на уменьшение ограничений в образе жизни и улучшение качества жизни, но и признание необходимости коренных преобразований, направленных на улучшение метаболического контроля. Дж. Дж. Р. Маклеод (ассистенты которого — Фредерик Бантинг и Чарльз Бест — в 1921 г. открыли инсулин) писал в своей книге «Инсулин и его применение в лечении диабета»: «Чтобы больной мог доверить самому себе свою собственную жизнь, ему нужно отлично овладеть определением дозы и введением инсулина. » Эта фраза актуальна и по сей день, поскольку замены подкожному введению инсулина в обозримом будущем не предвидится.
В связи с этим очень важно правильно использовать инсулин и современные средства его введения, к которым относятся шприцы, шприц-ручки, носимые инсулиновые помпы.
Хранение инсулина
Как у любого лекарственного препарата, длительность хранения инсулина ограничена. На каждом флаконе обязательно указывается срок годности препарата. Запас инсулина необходимо хранить в холодильнике при температуре + 2. +8 °С (ни в коем случае не замораживать). Флаконы с инсулином или шприц-ручки, которые используются для ежедневных инъекций, могут храниться при комнатной температуре в течение 1 мес. Также нельзя допускать перегревания инсулина (например, запрещено оставлять его на солнце или летом в закрытой машине). После инъекции обязательно следует убирать флакон инсулина в бумажную упаковку, поскольку активность инсулина снижается под воздействием света (шприц-ручка закрывается колпачком). Не рекомендуется при перевозке запаса инсулина (во время отпуска, командировки и т. д.) сдавать его в багаж, так как он может потеряться, разбиться, замерзнуть или перегреться.
Инсулиновые шприцы
Стеклянные шприцы неудобны (требуют стерилизации) и не могут обеспечить достаточно точную дозировку инсулина, поэтому сегодня они практически не применяются. При использовании пластиковых шприцев рекомендуются шприцы со встроенной иглой, позволяющей устранить так называемое «мертвое пространство», в котором в обычном шприце со съемной иглой после инъекции остается некоторое количество раствора. Таким образом, при каждом введении теряется определенное количество препарата, что, учитывая масштабы заболеваемости диабетом, оборачивается огромными экономическими потерями. Пластиковые шприцы вполне можно использовать неоднократно, при условии, что с ними обращаются правильно, соблюдая правила гигиены. Желательно, чтобы цена деления инсулинового шприца была не более 1 ЕД, а для детей — 0,5 ЕД.
Концентрация инсулина
Пластиковые шприцы выпускаются для инсулина с концентрацией 40 ЕД/мл и 100 ЕД/мл, поэтому при получении или покупке новой партии шприцев следует обращать внимание на их шкалу. Больных, отправляющихся в поездку за рубеж, также стоит предупредить о том, что в большинстве стран используется только инсулин с концентрацией 100 ЕД/мл и соответствующие шприцы. В России в настоящее время встречается инсулин в обеих концентрациях, хотя ведущие мировые производители инсулина поставляют его в концентрации 100 ЕД в 1 мл.
Набор инсулина в шприц
Последовательность действий при наборе инсулина с помощью шприца следующая:
Смешивание инсулинов в одном шприце
Возможность смешивания инсулинов короткого и продленного действия в одном шприце зависит от вида пролонгированного инсулина. Смешивать можно только те инсулины, в которых использован белок (НПХ-инсулины). Нельзя смешивать появившиеся в последние годы аналоги человеческого инсулина. Целесообразность смешивания инсулинов объясняется возможностью уменьшения числа инъекций. Последовательность действий при наборе в один шприц двух инсулинов следующая:
Техника инъекций инсулина
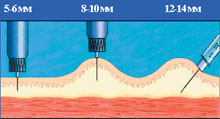 |
| Рисунок 1. Введение инсулина иглами различной длины |
Скорость всасывания инсулина зависит от того, куда вводится игла. Инъекции инсулина должны всегда осуществляться в подкожный жир, но не внутрикожно и не внутримышечно (рис. 1). Оказалось, что толщина подкожной клетчатки у лиц с нормальным весом, особенно у детей, часто меньше длины стандартной инсулиновой иглы (12–13 мм). Как показывает опыт, очень часто больные не формируют складку и делают инъекцию под прямым углом, что приводит к попаданию инсулина в мышцу. Это подтвердили специальные исследования с использованием ультразвуковой аппаратуры и компьютерной томографии. Периодическое попадание инсулина в мышечный слой может приводить к непредсказуемым колебаниям уровня гликемии. Для того чтобы избежать вероятности проведения внутримышечной инъекции, следует использовать короткие инсулиновые иглы — длиной 8 мм (Бектон Дикинсон Микрофайн, Новофайн, Дизетроник). Кроме того, эти иглы являются и самыми тонкими. Если диаметр стандартных игл составляет 0,4; 0,36 или 0,33 мм, то диаметр укороченной иглы — всего лишь 0,3 или 0,25 мм. Это особенно актуально для детей, поскольку такая игла практически не вызывает болезненных ощущений. В последнее время предлагаются и более короткие (5–6 мм) иглы, которые чаще применяют у детей, но дальнейшее уменьшение длины увеличивает вероятность внутрикожного попадания.
Для того чтобы сделать инъекцию инсулина, необходимо следующее:
Области инъекций инсулина
Для инъекций инсулина используются несколько областей: передняя поверхность живота, передняя поверхность бедер, наружная поверхность плеч, ягодицы (рис. 3). Делать инъекцию самому себе в плечо не рекомендуется, так как при этом невозможно сформировать складку, а значит, увеличивается риск внутримышечного введения инсулина. Следует знать, что инсулин из различных областей тела всасывается с разной скоростью (например, быстрее всего из области живота). Поэтому перед приемом пищи рекомендуется вводить инсулин короткого действия в эту область. Инъекции пролонгированных препаратов инсулина можно делать в бедра или ягодицы. Место инъекции должно быть каждый день новым, в противном случае возможны колебания уровня сахара крови.
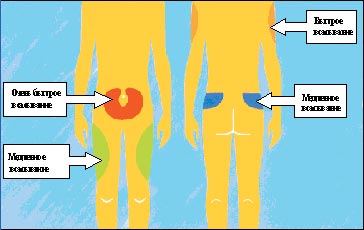 |
| Рисунок 3. Области инъекций инсулина |
Следует следить также за тем, чтобы в местах инъекций не появлялись изменения — липодистрофии, которые ухудшают всасывание инсулина (см. ниже). Для этого необходимо чередовать места инъекций, а также отступать от места предыдущей инъекции не менее чем на 2 см.
Шприц-ручки
В последние годы, наряду с пластиковыми инсулиновыми шприцами, все большее распространение получают полуавтоматические дозаторы инсулина, так называемые шприц-ручки. Их устройство напоминает чернильную авторучку, в которой вместо резервуара с чернилами находится картридж с инсулином, а вместо пера — одноразовая инсулиновая игла. Подобные «ручки» выпускаются сейчас практически всеми зарубежными производителями инсулинов (Ново Нордиск, Эли Лилли, Авентис), а также производителями медицинского оборудования (Бектон Дикинсон). Исходно они были разработаны для больных с нарушением зрения, которые не могли самостоятельно набрать инсулин в шприц. В дальнейшем их стали использовать все больные сахарным диабетом, так как они позволяют повысить качество жизни больного: отпадает необходимость носить с собой флакон с инсулином и набирать его шприцем. Особенно это значимо при современных режимах интенсифицированной инсулинотерапии, когда в течение дня больному приходится делать инъекции многократно (рис. 4).
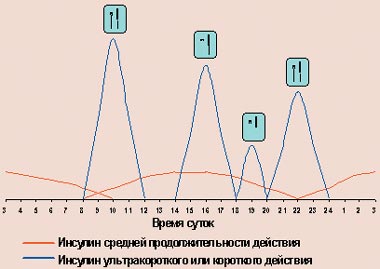 |
| Рисунок 4. Режим интенсифицированной инсулинотерапии с помощью многократных инъекций |
Однако освоить технику инъекций с помощью шприц-ручки несколько сложнее, поэтому больные должны тщательно изучить инструкцию по использованию и строго придерживаться всех указаний. Один из недостатков шприц-ручек также состоит в том, что, когда в картридже остается небольшое количество инсулина (меньше нужной больному дозы), многие пациенты просто выбрасывают такой картридж и вместе с ним инсулин. Кроме того, если больной вводит инсулины короткого и продленного действия в индивидуально подобранном соотношении (например, при интенсифицированной инсулинотерапии), то он лишен возможности смешать и ввести их вместе (как в шприце): приходится вводить их раздельно двумя «ручками», таким образом увеличивается число инъекций. Как и в случае с инсулиновыми шприцами, важное требование к инъекторам — возможность дозировать кратно 1 ЕД, а для маленьких детей — кратно 0,5 ЕД. Перед инъекцией пролонгированного инсулина нужно произвести 10–12 поворотов ручки на 180° для того, чтобы шарик, находящийся в картридже, равномерно перемешал инсулин. Наборным кольцом ставится необходимая доза в окошке корпуса. Введя иглу под кожу так, как было описано выше, следует нажать на кнопку до упора. Через 7–10 с (!) вынуть иглу.
Самой первой шприц-ручкой была Новопен, созданная в 1985 г. Необходимая доза с ее помощью вводилась дискретно, так как с каждым нажатием кнопки можно было ввести только 1 или 2 ЕД.
Следующие поколения шприц-ручек позволяли вводить всю дозу сразу, предварительно определив ее. В настоящее время в России используются шприц-ручки, в которые вставляется картридж объемом 3 мл (300 ЕД инсулина). К ним относятся Новопен 3, Хумапен, Оптипен, Инново.
Новопен 3 предназначена для введения инсулинов компании Ново Нордиск. Шприц-ручка имеет корпус, изготовленный из пластика и металла. Она позволяет одномоментно ввести до 70 Ед инсулина, при этом шаг введения — 1 ЕД. Кроме классического варианта серебристой окраски выпускаются разноцветные шприц-ручки (чтобы не путать разные инсулины). Для детей имеется модификация Новопен 3 Деми, которая позволяет вводить инсулин с кратностью дозы 0,5 ЕД.
Шприц-ручка Хумапен предназначена для введения инсулинов компании Эли Лилли. Ручка очень проста в использовании, можно легко перезарядить картридж (за счет специального механизма), а также скорректировать неправильно набранную дозу. Корпус устройства полностью пластиковый, что облегчает его вес, а специально разработанный эргономичный дизайн корпуса делает его удобным для руки во время инъекции. Цветовые вставки на корпусе предназначены для использования различных инсулинов. Хумапен позволяет одномоментно ввести до 60 ЕД инсулина, шаг вводимой дозы — 1 ЕД.
Шприц-ручка Оптипен предназначена для введения инсулинов компании Авентис. Основное ее отличие от других моделей — наличие жидкокристаллического дисплея, на котором отображается доза для введения. Чаще всего на российском рынке встречается вариант Оптипен Про 1. Он позволяет одномоментно ввести до 60 ЕД инсулина, цифра «1» означает, что шаг вводимой дозы — 1 ЕД. Еще одним преимуществом данной модели является тот факт, что невозможно установить дозу больше, чем остается инсулина в картридже.
В 1999 г. компания Ново Нордиск выпустила новую шприц-ручку Инново. За счет специального механизма была уменьшена длина устройства. Как и у Оптипена, доза отображается на жидкокристаллическом дисплее. Но главное отличие от всех предыдущих модификаций в том, что Инново показывает время, прошедшее с момента последней инъекции, и запоминает последнюю дозу инсулина. Также электронная система контроля гарантирует точное введение набранной дозы. Диапазон вводимых доз — от 1 до 70 ЕД, шаг дозирования — 1 ЕД. Установленная доза может быть увеличена или уменьшена простым поворотом дозатора вперед или назад без потери инсулина. Невозможно установить больше дозу, чем остается инсулина в картридже.
Смена игл
Поскольку больному, находящемуся на инсулинотерапии, за свою жизнь приходится делать огромное количество инъекций, большое значение приобретает качество инсулиновых игл. Для того чтобы обеспечить как можно более комфортное введение инсулина, производители постоянно делают иглы тоньше, короче, острее. Чтобы сделать введение инсулина практически безболезненным, острие иглы подвергается специальной заточке и смазке с использованием новейших технологий. Тем не менее повторное и многократное использование инсулиновой иглы ведет к повреждению ее острия и стиранию смазочного покрытия, что увеличивает болезненные ощущения и дискомфорт. Затупление иглы не только делает введение инсулина болезненным, но может стать причиной местного кровоизлияния. К тому же стирание смазки на игле способствует увеличению силы проталкивания иглы через кожу, в связи с чем возрастает опасность искривления иглы и даже ее поломки. Однако основной аргумент против многократного использования иглы — это микротравматизация ткани. Дело в том, что при повторном использовании иглы ее острие изгибается, приобретая форму крючка, что хорошо видно под микроскопом (рис. 5). При удалении иглы после введения инсулина этот крючок разрывает ткань, вызывая микротравму. Это способствует образованию у ряда больных выступающих уплотнений (плюс-ткань) в местах инъекций инсулина, т. е. липодистрофий. Помимо того, что липодистрофические уплотнения вызывают косметический дефект, они могут иметь серьезные медицинские последствия. Часто больные продолжают вводить инсулин в эти уплотнения в силу того, что уколы в этих местах менее болезненны. Однако всасывание инсулина в этих местах происходит неравномерно, в результате чего может ослабевать контроль гликемии. Довольно часто в таких ситуациях ставится ошибочный диагноз «лабильное течение диабета».
 |
| Рисунок 5. Деформация инсулиновых игл после многократного использования |
Повторное использование иглы может приводить к тому, что кристаллы инсулина забивают канал, что, в свою очередь, затрудняет подачу инсулина и делает ее неадекватной.
Многократное использование игл для инсулиновых шприц-ручек может повлечь за собой еще одну серьезную ошибку. В инструкции к шприц-ручкам написано, что после каждой инъекции необходимо снимать иглу. Но большинство больных не соблюдают этого правила (в связи с тем, что бесплатно выдается недостаточное количество игл). Таким образом, остается открытым канал между инсулиновым картриджем и окружающей средой. В результате температурных колебаний происходит утечка инсулина и попадание воздуха во флакон. Наличие пузырьков воздуха в инсулиновом картридже приводит к более медленному введению инсулина по мере проталкивания поршня. В результате введенная доза инсулина может оказаться неточной. При наличии больших пузырьков воздуха количество введенного инсулина в некоторых случаях может составлять только 50–70% от набранной дозы. Для того чтобы снизить влияние этого фактора, необходимо вынимать иглу не сразу, а через 7–10 с после того, как поршень достиг своего нижнего положения, о чем и следует проинструктировать больных.
Какие же выводы можно сделать, исходя из всех вышеперечисленных наблюдений? В идеале следует рекомендовать одноразовое использование инсулиновых игл; кроме того, после каждого введения инсулина нужно немедленно снимать иглу.
Учитывая важность вышеперечисленных моментов, врачам следует периодически проверять средства введения инсулина, технику инъекций и состояние мест инъекций у каждого больного.
Инсулиновые помпы
Носимые дозаторы инсулина (инсулиновые помпы) появились в конце 1970-х гг. Следующее десятилетие характеризовалось бурным интересом к этим новым техническим средствам введения инсулина, на них возлагались определенные надежды. После накопления опыта и проведения достаточного числа научно-клинических исследований помповый «бум» спал, и эти приборы заняли свое вполне определенное место в современной инсулинотерапии. В России в настоящее время используются помпы компании Медтроник Минимед.
При использовании дозаторов происходит следующее (рис. 6): для имитации физиологической секреции через установленную в теле канюлю (место инъекции меняется каждые 2–3 дня) инсулин короткого действия подается помпой непрерывно в виде подкожной инфузии (базальная скорость), а перед едой больной вводит различные дополнительные количества инсулина (болюсное введение).
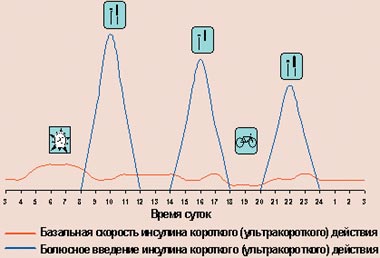 |
| Рисунок 6. Режим интенсифицированной инсулинотерапии с помощью помпы |
Таким образом, прибор представляет собой систему «открытого» типа. Это значит, что дозировку инсулина больной регулирует сам, изменяя ее в зависимости от результатов самоконтроля гликемии. Последнее и является тем звеном, которое как бы «замыкает цепочку», формируя обратную связь. Одно из главных преимуществ имеющихся носимых помп — возможность варьирования базальной скорости инфузии инсулина. Современные помпы позволяют устанавливать разную скорость для каждого часа суток, что помогает справиться с таким явлением, как «феномен утренней зари» (повышение уровня гликемии в ранние утренние часы, заставляющее больных в этом случае производить первую инъекцию инсулина в 5–6 ч утра). Также использование помп позволяет уменьшить количество инъекций, проявить большую гибкость в отношении времени приема пищи и количества потребляемых углеводов. Существуют и имплантируемые помпы, в которых инсулин попадает внутрибрюшинно, а значит, поступает в воротную вену, как это происходит при нормальной секреции инсулина.
Тем не менее многочисленные исследования показали, что значительной разницы в уровне метаболического контроля у больных, использующих дозаторы инсулина, и у тех, кто находится на режиме многократных инъекций, нет. Самым большим недостатком является высокая стоимость помп. Применение помп однозначно оправдано в определенных ситуациях, например во время беременности, у детей с лабильным течением диабета и т. д. Миниатюрного, портативного прибора, который бы не только вводил инсулин, но и имел датчик для определения гликемии, а также функцию автоматизированной подачи инсулина на основе полученных результатов, т. е. представлял бы собой искусственную b-клетку, для длительного клинического применения пока не разработано. Тем не менее экспериментальные модели уже существуют, и серийное производство таких приборов может начаться в ближайшем будущем. В связи с этим возрос интерес к применению обычных помп, так как и медицинским работникам, и больным необходимо привыкать к обращению со сложными техническими устройствами.
Таким образом, на сегодняшний день в нашем арсенале имеются средства самоконтроля и введения инсулина, которые во многом позволяют оптимизировать лечение больных сахарным диабетом. Остается лишь научить больных правильно их использовать, что представляет собой не менее трудную задачу, чем само создание этих средств.
Литература
А. Ю. Майоров, кандидат медицинских наук
ЭНЦ РАМН, Москва
Как правильно сделать укол?
 |








 Часто бывает так, что человек вынужден ставить уколы самому себе.
Часто бывает так, что человек вынужден ставить уколы самому себе.


