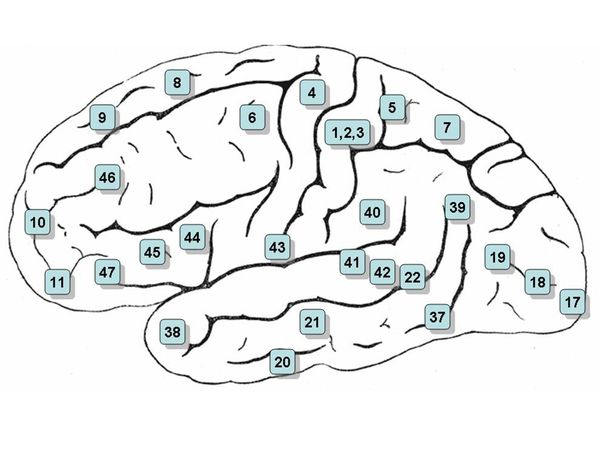
хиазма зрительных нервов дифференцирована что это значит
Хиазма зрительных нервов дифференцирована что это значит
С целью изучения хода волокон в зрительном нерве Броувер и Земан (Brouwer, Zeeman) производили на обезьянах экспериментальные исследования по следующей методике. Дисцнзионной иглой, введенной через склеру под контролем офталмоскопа, наносились повреждения определенных участков сетчатки.
Через 18 дней животных убивали и на сериальных срезах исследовали восходящую дегенерацию нервных волокон на протяжении всего периферического неврона, а также в наружном коленчатом теле. В отношении зрительного нерва при этом были получены следующие данные.
Волокна, идущие от желтого пятна, занимают на поперечных срезах зрительного нерва большую площадь. Близко от глаза они расположены по периферии с височной стороны. Дальше кзади они занимают в зрительном нерве более центральное положение.
По данным ряда авторов, папилло-макулярный пучок отделяет друг от друга волокна, идущие от верхневисочного и нижневисочного квадрантов.
Экспериментальные исследования Броувера и Земана совпадают с данными патологоанатомических исследований Геншена. Наряду с этим, они вносят некоторые дополнения в отношении расположения волокон, идущих от верхних и нижних половин сетчатки. О расположении в зрительном нерве волокон височного полулуния и до сих пор ничего не известно.
Хиазма
Хиазма расположена на основании мозга, кпереди от серого бугра, над областью турецкого седла. Спереди к хиазме подходят зрительные нервы, сзади от нее отходят зрительные тракты.
Весьма сложны соотношения между хиазмой и прилегающими частями головного мозга, мозговыми оболочками, кровеносными сосудами и костями основания черепа. В основном эти соотношения сводятся к следующему. Кзади к хиазме прилегает infundibulum, спускающаяся от tuber cinereum к гипофизу.
Передний край хиазмы в некоторых случаях прилегает к основной кости в области sulcus chiasmaticus. По всей своей поверхности, за исключением ее верхней части, где она сращена с дном третьего желудочка, хиазма покрыта мягкой мозговой оболочкой.
Еще в 1899 г. Диммер (Dimmer) считал, что представление о частичном перекресте волокон в хиазме не является общепризнанным.
В связи с этим необходимо отметить, что много ценного для правильного разрешения этого весьма важного вопроса внесли исследования русских ученых.
В 1883 г. Бехтерев опубликовал свои экспериментальные исследования на собаках, у которых он перерезал хиазму и зрительные тракты. В этих опытах Бехтерев наблюдал, что при перерезке хиазмы в передне-заднем направлении не наступает слепота ни на одном глазу.
При перерезке одного из зрительных трактов также не наступает слепота ни на одном глазу и при открытых обоих глазах животное хорошо обходит препятствия. Но достаточно завязать тот или иной глаз, чтобы животное начало натыкаться на препятствия, которые лежат со стороны неповрежденного зрительного тракта.
На основании своих опытов Бехтерев пришел к выводу, что в хиазме у собаки происходит неполный перекрест волокон.
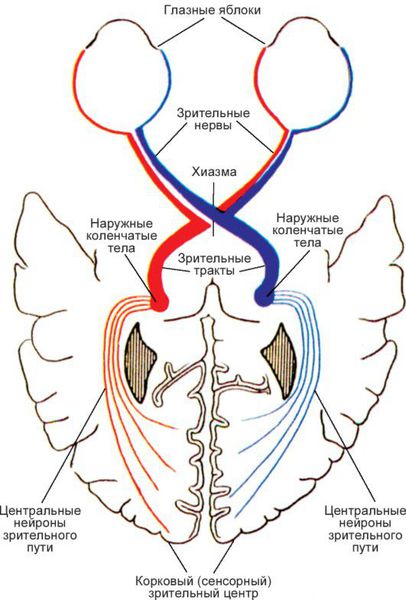
Исследование хода волокон в хиазме представляет очень большие трудности. В хиазме на небольшом протяжении сгруппированы все волокна обоих зрительных нервов. При частичном перекресте волокна, идущие с носовых половин сетчаток, переходят на противоположную сторону, а волокна височных половин сетчаток остаются на той же стороне.
Наряду с этим, в хиазме по тому же принципу происходит частичный перекрест волокон папилло-макулярного пучка. Все это создает весьма сложные условия, вследствие чего ход волокон в хиазме был выяснен лишь в результате упорных исследований многих ученых. Среди них особенно следует отметить многолетние исследования Вильбранда (Wilbrand). Материалом для его исследований послужили 15 больных с атрофией зрительного нерва на одном глазу и большой давностью заболевания.
Заболевания зрительного нерва и хиазмы
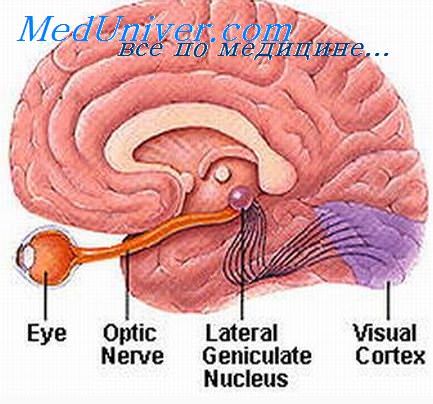
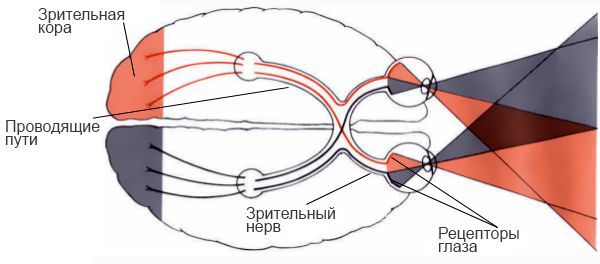
Зрительные нервы (II пара черепных нервов) представляют собой совокупность аксонов ганглиозных клеток сетчатки, которые идут, не прерываясь, до наружных коленчатых тел. Правый и левый зрительные нервы, сливаясь у основания черепа, образуют зрительный перекрест (хиазму). У человека зрительный нерв состоит приблизительно из 1 млн нервных волокон. Кроме нервных волокон, в зрительном нерве имеется ней-роглия, состоящая из клеток с длинными отростками. Нейроглия не только выполняет функцию поддерживающей ткани, но и играет большую роль в питании нервных волокон, являясь передатчиком питательных веществ из сосудов, идущих главным образом в соединительнотканных перегородках, к нервным волокнам, которые обвиты отростками глиозных клеток.
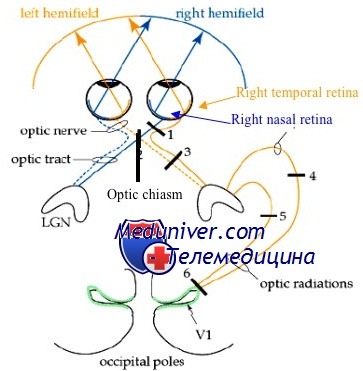
В хиазме нервные волокна, идущие от носовых половин сетчаток обоих глаз, перекрещиваются и переходят на противоположную сторону, а волокна от височных половин сетчаток продолжаются, не пересекаясь, и сливаются с перекрещенным пучком нервных волокон другого зрительного нерва.
За хиазмой аксоны от ганглиозных клеток обоих сетчаток в составе двух зрительных трактов вливаются в наружные коленчатые тела (правое и левое), образуя синаптические связи с ганглиозными клетками наружных коленчатых тел.
В зрительном нерве различают 4 отдела: внутриглазной (от диска зрительного нерва до выхода из склеры), орбитальный (от выхода из склеры до орбитального отверстия костного канала зрительного нерва), внутриканальцевый (от орбитального до внутричерепного отверстия этого канала) и внутричерепной (от места входа зрительного нерва в полость черепа до хиазмы). Общая длина зрительного нерва значительно варьирует и составляет у взрослых от 35 до 55 мм. Зрительный нерв имеет почти цилиндрическую форму с диаметром 4-4,5 мм.
Подобно головному мозгу, зрительный нерв покрыт тремя оболочками: твердой, паутинной и мягкой. Между оболочками зрительного нерва имеется интервагинальное пространство, в котором циркулирует цереброспинальная жидкость, сообщающаяся с полостью черепа. В связи с этим патологические процессы, нарушающие циркуляцию цереброспинальной жидкости, обычно приводят к развитию застойного диска зрительного нерва. Твердая мозговая оболочка, покрывающая зрительный нерв, у глазного яблока срастается с теноновой капсулой и склерой; у зрительного отверстия она срастается с надкостницей глазницы.
Волокна зрительного нерва внутри глазного яблока обычно лишены миелиновой оболочки, которая появляется на них, начиная от решетчатой пластинки склеры, т.е. сразу по выходе из глазного яблока. В дальнейшем миелиновая оболочка сохраняется на всем протяжении зрительного нерва и может вовлекаться в патологические процессы при демиелинизирующих заболеваниях головного мозга (например, при рассеянном склерозе).
Нервные волокна, идущие от фовеальной области сетчатки (папилломакулярный пучок) непосредственно за глазным яблоком занимают периферическое положение в нижненаружном квадранте зрительного нерва. Папилломакулярный пучок сохраняет периферическое положение на всем протяжении переднего отдела орбитальной части зрительного нерва, в котором сосуды сетчатки (центральная артерия и вена сетчатки) занимают в стволе зрительного нерва центральное положение. После выхода центральных сосудов сетчатки из зрительного нерва папилломакулярный пучок на всем дальнейшем протяжении зрительного нерва занимает центральное положение (аксиальный пучок).
На расстоянии 12-15 мм от заднего полюса глаза, вдавливая МЯГКУЮ оболочку СНИЗУ, в зрительный нерв проникают центральные СОСУДЫ сетчатки (артерия и вена) и несколько мелких артериальных веточек. Эти мелкие артериальные веточки вместе с артериолами круга Цинна-Галлера снабжают артериальной кровью передний отрезок зрительного нерва от входа в него центральных сосудов до его диска. В связи с периферическим расположением нервные волокна папилломакулярного пучка в этой области зрительного нерва оказываются более слабо васкуляризованными.
Поэтому при офтальмоскопическом исследовании височная половина зрительного нерва в норме выглядит бледнее.
Таким образом, основным источником артериального кровоснабжения переднего отдела зрительного нерва является кровеносная система задних коротких цилиарных артерий. Отток крови из переднего отдела зрительного нерва происходит в основном через центральную вену сетчатки. Из области диска зрительного нерва до решетчатой пластинки (преламинарный отрезок зрительного нерва) венозная кровь частично оттекает в перипапиллярные хориоидальные вены, несущие кровь в вор-тикозные вены глаза. При окклюзии центральной вены сетчатки позади решетчатой пластинки (ретроламинарный отрезок зрительного нерва) хориоидальный путь венозного оттока может иметь положительное значение.
Внутричерепной отрезок зрительного нерва окутан мягкой мозговой оболочкой с небольшим числом соединительнотканных перегородок и сосудов, особенно в области папилломакулярного пучка. В связи с этим папилломакулярный пучок во внутричерепном отрезке зрительного нерва становится более уязвимым при различных патологических процессах в этой области.
Внутричерепные отрезки зрительных нервов снабжаются кровью от ветвей передней мозговой артерии, а также от веточек, отходящих от внутренней сонной артерии или от передней коммуникационной артерии и от веточек глазничной артерии. Обе системы ветвей анастомозируют между собой через артериальную сеть, питающую зрительный нерв.
Отток крови из хиазмы в основном происходит через переднюю мозговую, верхнюю хиазмальную и преинфундибулярную вены.
Анатомические данные о кровоснабжении хиазмы следует учитывать при сосудистых поражениях на основании мозга в области хиазмы и внутричерепных отрезков зрительных нервов.
Заболевания зрительного нерва подразделяются на три основные группы: воспалительные (невриты), сосудистые (ишемия зрительного нерва) и дегенеративные (атрофии). Различают нисходящие (ретробульбарные) невриты, когда воспалительный процесс локализуется на любом участке зрительного нерва от хиазмы до глазного яблока, и восходящие невриты (папиллиты), при которых в воспалительный процесс вовлекается интраокулярная, а затем итраорбитальная часть зрительного нерва.
При поражении зрительного нерва всегда имеют место функциональные расстройства в виде понижения центрального зрения, сужения поля зрения, образования абсолютных или относительных скотом. Изменения в поле зрения на белый цвет и другие цвета являются одним из ранних симптомов поражения зрительного нерва.
При выраженном поражении волокон зрительного нерва отмечается амавротическая неподвижность зрачка. Зрачок слепого глаза несколько шире зрачка другого, видящего глаза. При этом отсутствует прямая и сохраняется непрямая (содружественная) реакция зрачка на свет. На видящем глазу сохраняется прямая, но отсутствует содружественная реакция зрачка на свет. Реакция зрачков на конвергенцию сохраняется.
По характеру поражения и клиническим проявлениям заболевания зрительного нерва подразделяются на воспалительные (невриты), сосудистые (ишемия зрительного нерва), специфические (туберкулезные, сифилитические), токсические (дистрофические), опухолевые, связанные с повреждением зрительного нерва, аномалии развития зрительного нерва, поражения, связанные с нарушением циркуляции цереброспинальной жидкости в оболочках зрительного нерва (застойный диск), атрофия зрительного нерва.
Для исследования морфологического и функционального состояния зрительных нервов применяют клинические, электрофизиологические и рентгенологические методы исследования. К клиническим методам относятся: исследование остроты и поля зрения (периметрия, кампиметрия), контрастной чувствительности, критической частоты слияния мельканий, цветоощущения офтальмоскопия (в прямом и обратном виде), офтальмо-хромоскопия, а также флюоресцентная ангиография глазного дна, ультразвуковое исследование глаза и орбиты, допплерография сосудов бассейна внутренней сонной артерии (глазной и надблоковой артерии).
Из электрофизиологических методов применяют исследование электрической чувствительности и лабильности зрительного нерва (ЭЧиЛ) и запись зрительных вызванных потенциалов (ЗВП).
Электроретинограмма, как общая, так и локальная, при различных заболеваниях зрительного нерва остается обычно нормальной.
К рентгенологическим методам исследования зрительного нерва относятся: обзорная рентгенография черепа и глазницы (фасный и профильный снимки), исследование костного канала зрительного нерва по Ризе-Вайнштейну, компьютерная томография и исследование методом магнитно-резонансной томографии.
При заболевании зрительного нерва необходимы всесторонние исследования с консультацией терапевта, невропатолога, отоларинголога и других специалистов.
B.И. Mopoзoв, A.A Якoвлев
Что такое гемианопсия? Причины возникновения, диагностику и методы лечения разберем в статье доктора Нежибовской Юлии Валерьевны, офтальмолога со стажем в 7 лет.
Определение болезни. Причины заболевания
С точки зрения медицины неправильно говорить о гемианопсии как о самостоятельном заболевании, так как данная патология зрения является только проявлением истинной болезни. Это своего рода симптом, присущий разным по происхождению заболеваниям. Их лечением может заниматься невролог, онколог, офтальмолог, нейрохирург, эндокринолог, терапевт и др.
Кроме того, височная часть сетчатки глаза получает изображение от предметов, которые расположены в области носа, а носовая часть сетчатки собирает изображение с височных областей поля зрения.
Причины гемианопсии и других поражений полей зрения:
Симптомы гемианопсии
Гемианопсия может начаться остро вследствие нарушения кровообращения головного мозга (инсульта) или черепно-мозговой травмы. Пациенты обычно сразу замечают, что потеряли часть зрения, либо видят какие-то пятна (участок дефекта в изображении) перед глазами.
Патогенез гемианопсии
Клинические проявления будут зависеть от того, какой из участков цепи пострадает. Проявится это в патологическом изменении полей зрения. Сразу нужно пояснить, что поле зрения — это пространство, в рамках которого при фиксированном взгляде объекты видны одновременно.
Периферическое поле зрения имеет свои границы, в зависимости от стороны направления взгляда оно варьируется от 50° до 90°. Изменения в полях зрения играют ключевую роль в топической диагностике уровня повреждения и помогают предположить, где находится очаг. Поражение может затрагивать разные компоненты зрительного анализатора.
Поражение зрительного нерва
Полное повреждение зрительного нерва вызывает полную слепоту глаза (амавроз). При частичном повреждении развивается частичная утрата функции — субатрофия, что приводит к изменению полей зрения, возникновению скотом (слепых секторов или островков в поле зрения )
Поражение оптической хиазмы
Топографические особенности хиазмы объясняют её уязвимость при различных внутричерепных патологиях (опухоли гипофиза, расширении третьего желудочка, повышении внутричерепного давления, склерозе мозговой части внутренней сонной артерии т. п.). Тотальное повреждение перекрёста вызывает полную двухстороннюю слепоту.
«Как лошадь в шорах»
При повреждении только наружных отделов хиазмы (например, при аневризмах сонных артерий) тёмными окажутся височные половины сетчаток обоих глаз. Наступит также разноимённая, но уже биназальная гемианопсия с выпадением внутренних полей зрения. Многие пациенты в этом случае не могут увидеть свой нос, описывают появление чёрного пятна перед носом.
Поражение коркового зрительного анализатора
Начиная со зрительного тракта, проведение и восприятие раздражения происходит одноимённо: в правых путях зрительного тракта — от правых половин сетчаток обоих глаз, в левых — от левых. При нарушениях в этой зоне возникает гомонимная гемианопсия противоположных полей зрения. Например, поражение слева вызывает правостороннюю одноименную гемианопсию т. п.
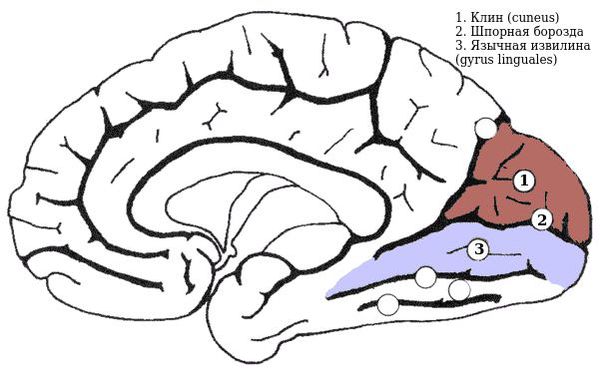
При повреждении обоих клинов головного мозга (cuneus) возникает нижняя гемианопсия, верхняя развивается при повреждении язычной извилины (gyrus linguales). Однако они встречаются редко.
Если корковая проекционная зрительная область или идущие к ней зрительные пути повреждены не полностью, могут появляться частичные гемианопсии. Так, при поражении левого cuneus «слепыми» окажутся только левые верхние квадранты сетчатки, и в полях зрения выпадут, соответственно, только правые нижние квадранты.
Поражение коры головного мозга
Классификация и стадии развития гемианопсии
Существуют некоторые критерии для дифференциальной диагностики одинаковой на первый взгляд гемианопсии при поражении центральной либо проводниковой части зрительного анализатора.
Трактусовая, или проводниковая, гемианопсия (при повреждении зрительных трактов) :
Центральная гемианопсия (при повреждении корковых отделов) :
Возможно рассматривать некоторую стадийность процесса от минимальных нарушений в периметрии до тотальных. Но такая ситуация скорее указывает на развитие основного заболевания. Допустим, пациент обратился к врачу с тяжёлыми нарушениями в полях зрения вследствие отсутствия ранней диагностики инвазивного опухолевого процесса. В этом случае тяжесть состояния будет касаться больше онкологического заболевания, нежели гемианопсии.
Осложнения гемианопсии
Диагностика гемианопсии
Диагностика включает стандартный офтальмологический осмотр (авторефрактометрию, проверку остроты зрения, внутриглазного давления, осмотр на широкий зрачок).
Ключевую роль играет периметрия (исследование поля зрения), она может быть ручной либо компьютерной (Hampry, Rodenstok и т.д.). С помощью периметрии визуализируются дефекты поля зрения, возможно отслеживание динамики процесса. Однако в некоторых случаях (маленький ребёнок, пожилой пациент) невозможно выполнить такое исследование корректно, так как метод требует определённой длительной концентрации внимания (около 15-30 минут на один глаз).
Гемианопсия может быть выявлена с помощью других, более простых, хотя и неточных, приёмов. Например, при просьбе указать пальцем середину палки, растянутого в руках полотенца или шнура, больной делит пополам только три четверти предмета, так как примерно четверть длины палки/полотенца/шнура больной не видит из-за гемианопсии. С поражённой стороны поля зрения пациент не замечает, какие движения пальцами делает врач.
При гемианопсии можно обнаружить следующие изменения на глазном дне:
Кроме осмотра окулиста показан осмотр невролога (нейрохирурга), а также других смежных специалистов (эндокринолога, терапевта, ревматолога, онколога).
Лечение гемианопсии
Лечение гемианопсии должно начинаться с устранения основного заболевания. Только после этого возможно полное либо частичное восстановление полей зрения. Основной патологией занимается, как правило, невролог или нейрохирург.
Острые состояния (ЧМТ, острые нарушения мозгового кровообращения, энцефалиты, абсцессы) требуют неотложной помощи и лечения по профилю в стационаре. Некоторые виды ЧМТ (например сдавление мозга костью, внутримозговые гематомы, угроза дислокации мозга вследствии отёка), инсульт-гематомы, абсцессы головного мозга, требуют незамедлительного нейрохирургического лечения.
В случае врождённой патологии всегда рассматривается возможность консервативного либо хирургического восстановительного лечения. Результаты зависят от тяжести анатомических дефектов, возможности их полного либо частичного устранения, сопутствующей патологии.
Прогноз. Профилактика
Специфической профилактики не существует. Возможны общие меры профилактики: устранение вредных факторов на производстве, отказ от курения, здоровый образ жизни, регулярная диспансеризация.
На сегодняшний день не все заболевания, вызывающие гемианопсию, поддаются полному излечению, однако ранняя диагностика патологии существенно улучшает прогноз. При своевременной и адекватной терапии возможно полное либо частичное восстановление утраченных зрительных функций.
Хиазма зрительных нервов дифференцирована что это значит
Поражения хиазмы отличаются от поражений зрительного нерва, как правило, тем, что один очаг вызывает симптомы заболевания в обоих глазах. Мы наблюдаем при этом двусторонние гетеронимные (большей частью битемпоральные) дефекты поля зрения, двустороннее побледнение сосков зрительных нервов, в далеко зашедших случаях — вялую реакцию зрачков на свет и в конце концов двустороннюю слепоту.
Благодаря дополнительному вовлечению в заболевание одного зрительного нерва или одного зрительного тракта возникают разнообразные варианты симптомов. Мы в дальнейшем постепенно последовательно изложим топическую диагностику.
а) Битемпоральная гемианопсия. Битемпоральная гемианопсия является последствием полного перерыва перекрещенных волокон, которые идут от носовых половин сетчаток (при этом за центр сетчатки следует считать желтое пятно, а не сосок); неперекрещенные волокна при этом сохранены. Вызывается это, например, опухолями гипофиза, водянкой III желудочка с расширением infundibulum, эмпиемой основной пазухи или решетчатого лабиринта, сагиттальным разрывом хиазмы при травме.
б) Биназальная гемианопсия. Бииазальная гемианопсия возникает при полном разрушении нсперекрещенных волокон, идущих от височных половин сетчаток; она встречается очень редко. Вызывающими факторами являются, например, аневризмы обеих сонных артерий, люэтические инфильтраты или гранулемы па основании черепа, опухоли гипофиза, латерально обрастающие хиазму, или латерально выступающие кисты гипофиза. При водянке III желудочка хиазма отдавливается кпереди и при этом отходящие от нее зрительные нервы буквально перерезаются с боков проходящими по соседству артериями, а именно аа. cerebri anterior и communicans anterior.
в) Слепота одного глаза и височная гемианопсия на противоположной стороне. Возникает как проявление разрушения половины хиазмы. Вызывается это повреждениями хиазмы огнестрельными ранениями, а также и опухолями. При этой картине заболевания сохранены только перекрещенные волокна одной сетчатки (см. ниже: тромбоз внутренней сонной артерии).
Рефлекторная возбудимость зрачков при поражении хиазмы
При битемпоральных и биназальных гемианопсиях, а также и при всех начальных стадиях заболевания хиазмы реакция зрачков на свет при исследовании обычными методами нормальна.
При слепоте одного глаза и височной гемианопсии при другом на слепом глазу, понятно, наблюдается амавротическая неподвижность зрачка.
При полном разрушении хиазмы наступает слепота обоих глаз с отсутствием реакции зрачков на свет. Если от обеих сетчаток сохраняется только проводимость нескольких пучков волокон — безразлично, будут ли это перекрещенные или неперекрещенные волокна,— то развивается двусторонняя вялая реакция зрачков на свет.
Побледнение сосков зрительных нервов при поражении хиазмы
Мы рассмотрим этот вопрос также в связи с приведенными выше типичными изменениями поля зрения.
При битемпоральной гемианопсии. Ясно, что нисходящая дегенерация волокон должна дойти до сосков зрительных нервов обоих глаз. При этом бледнеют не только носовые половины сосков, как это можно было бы ожидать с первого взгляда, а побледнение захватывает соски в целом. Объясняется это соотношениями, приведенными на рис. 45. Вертикальная линия раздела между отхождением перекрещенных и неперекрещенных волокон в сетчатке проходит через желтое пятно, а не через сосок. К соску перекрещенные волокна сходятся как с носовой стороны, так и сверху, снизу и с виска.
Так как в височной половине соска к перекрещенным волокнам примешиваются и неперекрещенные, то иногда побледнение в височной половине несколько слабее выражено, чем в носовой.
При биназальной гемианопсии. В этих случаях бледнеют также соски зрительных нервов обоих глаз, а именно только их височные половины. Побледнение при этом захватывает всю височную половину, а не только височный сектор, как это наблюдается при дегенерации папилло-макулярного пучка. Так как перекрещенные волокна сохранены, то побледнение не является очень резким.
При слепоте одного глаза с гемианопсией другого глаза. Побледнение соска левого зрительного нерва, как указано для битемпоральной гемианопсии. Весь сосок правого зрительного нерва бледнеет еще больше (как при генуинной атрофии) и приобретает фарфорово-белую окраску.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021