фосфолипаза с что делает
Фосфолипаза с что делает
Активация мембранной гуанилатциклазы происходит не под непосредственным влиянием гормон-рецепторного комплекса, а опосредованно через ионизированный кальций и ок-сидантные системы мембран. Определяющая эффекты ацетилхолина стимуляция активности гуанилатциклазы также осуществляется опосредованно через Са2+. Через активацию гуанилатциклазы реализует эффект и на-трийуретический гормон предсердий — атриопептид. Путем активации пе-рекисного окисления стимулирует гуанилатциклазу гормон эндотелия сосудистой стенки оксид азота — расслабляющий эндотелиальный фактор. Под влиянием гуанилатциклазы из ГТФ синтезируется цГМФ, активирующий цГМФ-зависимые протеинкиназы, которые уменьшают скорость фосфорилирования легких цепей миозина в гладких мышцах стенок сосудов, приводя к их расслаблению. В большинстве тканей биохимические и физиологические эффекты цАМФ и цГМФ противоположны. Примерами могут служить стимуляция сокращений сердца под влиянием цАМФ и торможение их цГМФ, стимуляция сокращения гладких мышц кишечника цГМФ и подавление цАМФ. цГМФ обеспечивает гиперполяризацию рецепторов сетчатки глаза под влиянием фотонов света. Ферментативный гидролиз цГМФ, а следовательно, и прекращение гормонального эффекта, осуществляется с помощью специфической фосфодиэстеразы.
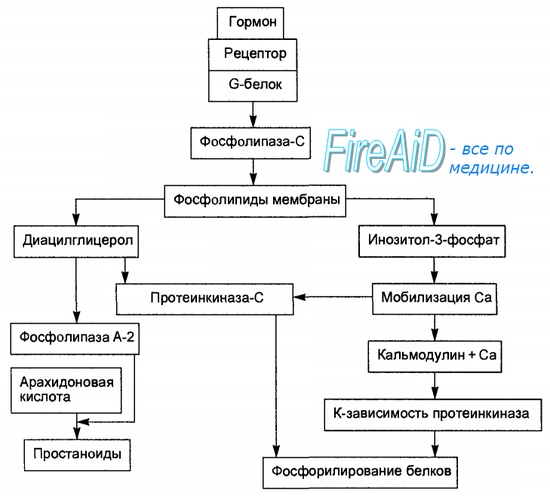
Образование гормон-рецепторного комплекса при участии регуляторного G-белка активирует мембранную фосфолипазу С, вызывающую гидролиз фосфолипидов мембраны с образованием двух вторичных посредников: инозитол-3-фосфата и диацилглицерола. Инозитол-3-фосфат ведет к выходу Са2+ из внутриклеточных депо. Связывание ионизированного кальция со специализированным белком кальмодулином активирует протеинкиназы и вызывает фосфорили-рование внутриклеточных структурных белков и ферментов. Диацилглицерол повышает сродство протеинкиназы С к Са2+, способствуя ее активации, что также завершается процессами фосфорилирования белков. Диацилглицерол одновременно реализует другой путь опосредования гормонального эффекта, активируя фосфолипазу А-2 и образование простаноидов.
Система фосфолипаза С — инозитол-3-фосфат.
Гормонрецепторный комплекс с участием регуляторного G-белка ведет к активации мембранного фермента фосфолипазы С, вызывающей гидролиз фосфоли-пидов мембраны с образованием двух вторичных посредников: инозитол-3-фосфата и диацилглицерола. Инозитол-3-фосфат вызывает выход Са2+ из внутриклеточных депо, в основном из эндоплазматического ретикулума, ионизированный кальций связывается со специализированным белком кальмодулином, что обеспечивает активацию протеинкиназ и фосфорили-рование внутриклеточных структурных белков и ферментов. В свою очередь диацилглицерол способствует резкому повышению сродства протеинкиназы С к ионизированному кальцию, последний без участия кальмоду-лина ее активирует, что также завершается процессами фосфорилирования белков. Диацилглицерол одновременно реализует и другой путь опосредования гормонального эффекта за счет активирования фосфолипазы А-2. Под влиянием последней из мембранных фосфолипидов образуется арахи-доновая кислота, являющаяся источником мощных по метаболическим и физиологическим эффектам веществ — простагландинов и лейкотриенов. В разных клетках организма превалирует один или другой путь образования вторичных посредников, что в конечном счете и определяет физиологический эффект гормона. Через рассмотренную систему вторичных посредников реализуются эффекты адреналина (при связи с альфа-адренорецепто-ром), вазопрессина (при связи с V-1-рецептором), ангиотензина-И, соматостатина, окситоцина.
Фосфолипаза А 2 или почему лецитин может быть опасен!
Этот фермент также присутствует в тканях человека и повышается при широком спектре заболеваний, связанных с воспалением. Считается показательным маркером повышенного риска развития или ухудшения воспалительных хронических состояний.
Во время заражения вирусом фосфолипаза A2 активирует каскад реакций, который приводит к разрушению клеточных мембран вторгающимися микробами.
Однако за этот механизм убийства приходится платить человеку-хозяину. Продукты лизолецитина участвуют в болевой реакции и вызывают гемолиз эритроцитов. Наиболее распространенной свободной жирной кислотой, продуцируемой фосфолипазой A2, является арахидоновая кислота, которая может увеличивать производство мощных медиаторов воспаления: простагландинов, лейкотриенов и тромбоксанов. Высвобождение этих медиаторов вызывает боль, отек и другие неприятные симптомы, которые мы испытываем как часть воспалительной реакции.
ФОСФОЛИПАЗА A2 И ВИРУСЫ
Несколько исследований показывают, что некоторые очень серьезные вирусные инфекции, в том числе коронавирус, парвовирус, цитомегаловирус и вирус Западного Нила, требуют, чтобы каскад, активированный фосфолипазой A2, наносил наибольший ущерб клеткам, поэтому снижение уровня фосфолипазы A2 действительно может помочь в борьбе с этими вирусами и минимизировать воздействие.
Исследование на пациентах с болезнью Альцгеймера показало, что CDP- холин (цитиколин) 1000 мг / день хорошо переносится и улучшает когнитивные функции, церебральную перфузию и структуру биоэлектрической активности мозга. При более низких дозах CDP-холина побочных эффектов не наблюдалось, а при более высоких дозах были обнаружены лишь некоторые легкие желудочно-кишечные симптомы. Никаких отклонений от нормы в химическом или гематологическом анализе крови после применения CDP-холина обнаружено не было.
Кортизол и дексаметазон, подавляют выработку фосфолипазы, уменьшая вред, причиняемый ферментом, но также уменьшая эффективность фермента в уничтожении вредных микроорганизмов. Таким образом, избыток глюкокортикоидов может уменьшить воспаление у пациента с туберкулезом, одновременно уменьшая действие фосфолипазы A2 против бактерий, приводящее к распространению болезни.
ПРЕПАРАТЫ ОТ МАЛЯРИИ И ИНГИБИРОВАНИЕ ФОСФОЛИПАЗЫ A2
Противомалярийные препараты, такие как хлорохин, использовались и до сих пор иногда применяются для лечения коронавируса. Эти препараты защищают от малярийного плазмодия, подавляя фосфолипазу A2.
Однако эти препараты обладают потенциально серьезными побочными эффектами, в то время как CDP-холин их не имеет.
ФОСФОЛИПАЗА A2 И ВОСПАЛИТЕЛЬНОЕ ЗАБОЛЕВАНИЕ
Исследования показали, что фосфолипаза A2 участвует в патофизиологии нейродегенеративных заболеваний, таких как рассеянный склероз (РС) и болезнь Альцгеймера (БА). Было обнаружено, что повышенная активность фосфолипазы A2 сохраняется среди пациентов с рассеянным склерозом, причем самые высокие уровни наблюдаются у пациентов с прогрессирующим заболеванием.
Воспаление является отличительной чертой ревматоидного артрита (РА), разрушающего суставы аутоиммунного заболевания. Фосфолипаза A2 обнаруживается в синовиальной жидкости пациентов с РА и в хрящах пациентов с РА по сравнению с хрящами больных остеоартритом и здоровых людей.
Измерение фосфолипазы A2 становится важным инструментом для оценки вероятности сердечно-сосудистых заболеваний (ССЗ), включая будущий инсульт, инфаркт миокарда, сердечную недостаточность и другие сосудистые события. Фосфолипаза A2, по-видимому, более специфичен, чем вч СРБ, в отношении риска сердечно-сосудистых заболеваний, а также может играть ключевую роль в качестве медиатора сердечно-сосудистой патологии. Активность фосфолипазы A2 может даже вызвать кровотечение из атеросклеротических бляшек.
Фосфолипаза A2 обычно экспрессируется в эпителиальных клетках поджелудочной железы, желчного пузыря и желудочно-кишечного тракта, но значительно увеличивается при воспалительных желудочно-кишечных расстройствах. При язвенном колите и болезни Крона все типы кишечных клеток увеличивают экспрессию фосфолипазы A2, что увеличивает проницаемость кишечника.
ФОСФОЛИПАЗА A2 И РАК
Повышение уровня фосфолипазы A2 было обнаружено при раке желудочно-кишечного тракта, включая аденомы и карциномы толстой кишки и протоковые карциномы поджелудочной железы. Пациенты с опухолями легких, положительными на фосфолипазу A2, имели значительно повышенную скорость роста опухоли и заметно сниженную выживаемость. У пациентов с раком легких также были более высокие уровни фосфолипазы A2 в плазме, чем у пациентов с доброкачественными образованиями. Аналогичная картина наблюдалась при раке простаты, хотя метастатические опухоли экспрессировали более низкий уровень фосфолипазы A2, чем первичные опухоли. Поскольку фосфолипаза A2 высвобождает арахидоновую кислоту из клеточных мембран, они инициируют производство эйкозаноидов, способствующих развитию опухолей. При раке распространение опухолевых клеток из первичной опухоли в другие участки тела представляет собой сложный процесс, включающий пролиферацию и миграцию клеток, деградацию базальных мембран, инвазию, адгезию и ангиогенез. Продолжение исследований экспрессии фосфолипазы A2 при раке, безусловно, откроет ценные новые идеи.
Ученые выяснили, как организм убивает себя при коронавирусе
Фермент секреторная фосфолипаза A2 группы IIA (sPLA2-IIA) защищает организм от чужеродных агентов, вроде вирусов и бактерий, захватывая жиры на внешней стороне их клеточных мембран и буквально разрывая клетки на части. Жиры есть и в человеческих клетках, но они расположены на внутренней стороне клеточных мембран, что не дает sPLA2-IIA до них добраться.
Однако это не слишком надежная система. Когда клетки погибают из-за инфекции или стресса, жировые молекулы, на которые нацелен sPLA2-IIA, оказываются ему доступны, и он идет в атаку. Кроме того, из поврежденных клеток высвобождаются митохондрии, «энергетические станции», структура мембран которых схожа с бактериальной. Фермент захватывает их и уничтожает, выплескивая их содержимое. На эти процессы реагирует иммунная система, что в итоге приводит к системному воспалению.
Исследователи из Аризонского университета и других исследовательских центров предположили, что причиной тяжелого течения COVID-19 может быть подобная реакция.
Свои наблюдения они описали в статье в журнале Journal of Clinical Investigation.
Ученые проанализировали образцы крови 127 пациентов, госпитализированных с января по июль 2020 года. Из этих пациентов 30 умерли от COVID-19, 30 перенесли болезнь в тяжелой форме, но выжили, и еще 30 переболели в легкой форме. Остальные поступили с другими жалобами, не болели COVID-19 и выступали в роли контрольной группы.
Команда измерила уровни более 1000 ферментов и метаболитов в плазме крови пациентов, а затем использовала компьютерный алгоритм для выявления закономерностей. Оказалось, уровни sPLA2-IIA отражали тяжесть заболевания пациентов, особенно высоки они были у тех, кто не пережил болезнь.
Плазма здоровых людей содержит относительно низкие концентрации sPLA2-IIA — максимум несколько нанограмм на 1 мл крови, пишут авторы исследования.
«Уровень sPLA2 обычно очень низкий, он повышается, когда в организм попадают вирусы, и снова снижается, когда воспаление проходит», — поясняет гематолог Франс Куйперс.
Однако при тяжелых воспалениях, например, сепсисе, уровень sPLA2-IIA может подскочить до сотен нг/мл.
У пациентов, умерших от COVID-19, он поднимался до 1020 нг/мл.
В целом у пациентов, умерших от корон, уровень sPLA2-IIA был в пять раз выше, чем у тех, кто переболел в тяжелой форме, но выжил, и в десять раз выше, чем у переболевших в легкой форме и контрольной группы.
Также исследователи обнаружили еще один маркер, связанный с тяжестью заболевания — азот мочевины крови. Это азот, содержащийся в конечных продуктах обмена белков, в норме он выводится почками и при их повреждении быстро накапливается. COVID-19 поражает почки, а подскочивший sPLA2-IIA, вероятно, окончательно их добивает, что и приводит к резкому росту концентрации азота мочевины крови.
Исследователи предположили, что уровни sPLA2-IIA и азота мочевины крови можно использовать для прогнозирования исходов COVID-19. Наблюдения за 154 пациентами выявили, что эти показатели действительно позволяют с высокой точностью предсказать тяжесть заболевания и вероятность смерти.
В исследовании было слишком мало пациентов, а уровень sPLA2-IIA замерялся лишь единожды, отмечают исследователи. В идеале стоило бы использовать большую выборку и замерять уровни sPLA2-IIA и азота мочевины крови ежедневно, чтобы выявить более четкие зависимости состояния пациента от этих показателей. Также следует выяснить, как именно фермент вмешивается в работу организма, какие органы страдают первыми и т. п.
Препараты, способные снизить уровень sPLA2-IIA, разрабатывались, но пока ни один из них не прошел клинические испытания.
Исследователи призывают коллег обратить внимание на возможность борьбы с симптомами тяжелого COVID-19 через снижение уровня фермента, это особенно актуально в связи с появлением новых, более агрессивных вариантов SARS-CoV-2.
В настоящее время другая группа исследователей набирает пациентов с тяжелой формой COVID-19 для испытаний вареспладиба, ингибитора sPLA2-IIA, созданного еще в 2006 году. Он оказался неэффективен в борьбе с воспалением при остром коронарном синдроме, но, возможно, окажется полезен в случае COVID-19.
Клиническое значение липид-ассоциированной фосфолипазы A2
Институт клинической кардиологии им. А.Л. Мясникова ФГБУ Российский кардиологический научно-производственный комплекс Минздрава РФ, 121552 Москва, ул. 3-я Черепковская, 15а
Воспаление играет важную роль в происхождении и прогрессировании атеросклероза. Липид-ассоциированная фосфолипаза А2 (Лп-ФЛА2) рассматривается как маркер воспаления артерий и предиктор сосудистых осложнений. Лп-ФЛА2 является ферментом, который секретируется лейкоцитами и связывается с циркулирующими липопротеинами и макрофагами атеросклеротических бляшек. Лп-ФЛА2 гидролизует фосфолипиды окисленных липопротеинов низкой плотности, образуя такие медиаторы воспаления, как лизофосфатидилхолин и окисленные свободные жирные кислоты, которые играют важную роль в развитии атеросклероза, инфаркта миокарда и ишемического инсульта. В последние годы появились сообщения о перспективах использования дарапладиба — селективного ингибитора фосфолипазы А2 для лечения больных ишемической болезнью сердца. Однако необходимо подтверждение имеющихся данных результатами крупных длительных рандомизированных исследований, которые проводятся в настоящее время.
Несмотря на значительные успехи в профилактике и лечении атеросклероза с помощью статинов, антитромбоцитарных препаратов и ингибиторов ангиотензинпревращающего фермента (АПФ), сердечно-сосудистая заболеваемость и смертность остаются высокими, что обусловливает необходимость поиска новых методов борьбы с этим заболеванием.
Одним из ключевых факторов в развитии атеросклероза является хроническое системное воспаление с локальными специфическими проявлениями в интиме сосудов. Воспаление играет важную роль в происхождении и прогрессировании стабильной атеросклеротической бляшки (АСБ), эволюции ее в ранимую, нестабильную АСБ [1—3]. На протяжении последних 25 лет интенсивно изучается диагностическое и прогностическое значение биомаркеров воспаления. Наряду с такими маркерами, как высокочувствительный С-реактивный белок (вч-СРБ), интерлейкин-6, миелопероксидаза, большой интерес вызывает другой активный участник воспалительного процесса — липид-ассоциированная фосфолипаза А2 (Лп-ФЛА2), относящаяся к суперсемейству ферментов, которые осуществляют гидролиз фосфолипидов. Этот фермент был открыт вследствие своей способности катализировать гидролиз фактора активации тромбоцитов (ФАТ) [4], поэтому он во многих работах до сих пор именуется также как ФАТ-ацетилгидролаза (EC 3.1.1.47).
Характеристика Лп-ФЛА2
Лп-ФЛА2 представляет собой белок молекулярной массой 45 кДа, состоящий из 441 аминокислоты [5, 6]. Основная часть Лп-ФЛА2, циркулирующей в плазме крови (70—80%), связана с липопротеинами низкой плотности (ЛНП). Оставшиеся 20—30% этого фермента связаны с липопротеинами высокой плотности (ЛВП), липопротеином(а) [Лп(а)] и некоторыми липопротеинами очень низкой плотности [7—12]. Внутри частиц ЛНП фермент Лп-ФЛА2 связан преимущественно с мелкими, плотными, высоко атерогенными частицами [13, 14]. Распределение Лп-ФЛА2 между ЛНП и ЛВП изменяется при различных типах дислипидемий [15, 16], а также при повышении уровня Лп(а) более 30 мг/дл [17]. Лп-ФЛА2 особенно богато представлена в атерогенных частицах Лп(а), которые являются главными носителями окисленных фосфолипидов плазмы крови. Имеются доказательства того, что провоспалительные окисленные фосфолипиды захватываются преимущественно атерогенными частицами Лп(а) [7, 10, 15]. Этот фермент может мигрировать в кровотоке между частицами ЛНП и ЛВП [5, 16]. Более того, уровень Лп-ФЛА2 обратно коррелирует с уровнем ЛВП [17—20].
Основными источниками Лп-ФЛА2 служат воспалительные клетки — моноциты, макрофаги, Т-лимфоциты, тучные клетки, а также мегакариоциты, тромбоциты и купферовские клетки печени [21]. Концентрация Лп-ФЛА2 в крови имеет низкую биологическую вариабельность (5,8%), высокую сосудистую специфичность и стабильность при ишемических состояниях [14, 22—25].
В норме активность Лп-ФЛА2 достоверно ниже на 10—20% у женщин, чем у мужчин [26, 27], что может обусловливать более низкий риск развития сердечно-сосудистых осложнений (ССО) у женщин или быть связано с влиянием эстрогенов. Так, согласно данным S. Miyaura и соавт. [28], наблюдаются обратные соотношения уровней Лп-ФЛА2 и эстрогенов в крови у женщин. С увеличением возраста отмечается тенденция к увеличению концентрации Лп-ФЛА2 в крови [26].
Активность Лп-ФЛА2 достоверно снижается под влиянием таких модифицирумых факторов, как прекращение курения, нормализация индекса массы тела [29, 30]. K. Mansikkaniemi и соавт. [31] изучали влияние регулярных физических тренировок на факторы риска (ФР) развития ишемической болезни сердца (ИБС) у 2264 здоровых лиц в возрасте 24—39 лет. Авторы показали положительное влияние физической активности на классические ФР и такие маркеры воспаления, как С-реактивный белок (СРБ) и Лп-ФЛА2.
В отличие от СРБ, индивидуальный уровень Лп-ФЛА2 не подвержен влиянию инфекций или воспаления, так как этот фермент не относится к белкам острой фазы [32, 33]. Количество Лп-ФЛА2 в крови оценивается по массе или ферментативной активности. Концентрация в крови Лп-ФЛА2 >235 нг/мл у здоровых лиц и >225 нг/мл у больных с клиническими проявлениями атеросклероза рассматривается многими исследователями как маркер высокого риска развития сосудистых осложнений, в частности инфаркта миокарда (ИМ) и инсульта [34]. Между концентрацией и активностью Лп-ФЛА2 существует умеренная корреляция (r=0,57; p
Проатерогенная биологическая активность ЛП-ФЛА2
Этот фермент накапливается в АСБ, где катализирует гидролиз фосфолипидов окисленных ЛНП, в результате чего образуются такие медиаторы воспаления и атерогенеза, как лизофосфатидилхолин и окисленные свободны.
Определение в крови антител к рецептору фосфолипазы А2, используемое для диагностики мембранозной нефропатии, составления ее прогноза и контроля лечения.
Для чего используется этот анализ?
Когда назначается анализ?
АТ к рецептору фосфолипазы А2 – диагностика мембранозного гломерулонефрита.
Anti-PLA2R – membranous nephropathy, membranous glomerulonephritis.
Иммуноферментный анализ (ИФА).
Какой биоматериал можно использовать для исследования?
Как правильно подготовиться к исследованию?
Не курить в течение 30 минут до сдачи крови.
Общая информация об исследовании
Антитела к рецептору фосфолипазы А2 (Anti-PLA2R) – это аутоантитела, направленные против одного из гликопротеинов мембраны подоцитов (PLA2R). Они являются характерным клинико-лабораторным признаком идиопатического мембранозного гломерулонефрита (мембранозной нефропатии), хотя в настоящее время роль Anti-PLA2R в патогенезе этого заболевания остается до конца не ясной. Преимущественно они относятся к иммуноглобулинам IgG 4.
Мембранозный гломерулонефрит – ведущая причина нефротического синдрома у взрослых. В 30 % случаев он развивается на фоне какого-либо системного заболевания (системная красная волчанка, гепатит В, злокачественные новообразования) или лекарственной реакции (нестероидные противовоспалительные) и является вторичным. В большинстве же случаев узнать, чем он вызван, не удается, и такая форма заболевания называется первичным (идиопатическим) мембранозным гломерулонефритом (ИМГ). Таким образом, обследование пациента с нефротическим синдромом, и в частности с мембранозным гломерулонефритом, – это комплекс лабораторных и инструментальных исследований, а идиопатический мембранозный гломерулонефрит – «диагноз исключения». В последнее время в диагностический алгоритм нефротического синдрома и ИМГ внедряется исследование Anti-PLA2R.
Концентрация Anti-PLA2R может быть измерена несколькими методами. Одним из самых чувствительных методов выявления этих антител является иммуноферментный анализ (ИФА).
Антитела к рецептору фосфолипазы А2 обнаруживаются у 52-82 % пациентов с ИМГ, что позволяет рассматривать их как характерный признак этого заболевания. При этом они не выявляются у пациентов с вторичным мембранозным гломерулонефритом и поэтому могут считаться специфичными для ИМГ. Anti-PLA2R не определяются при других формах гломерулонефрита (IgA-нефропатия, фокальный сегментарный гломерулосклероз, липоидный нефроз). На этом основании исследование Anti-PLA2R может быть использовано для дифференциальной диагностики гломерулонефритов и нефротического синдрома. Anti-PLA2R не определяются в крови здоровых людей.
Исследование Anti-PLA2R может быть использовано для оценки прогноза заболевания. Показано, что у пациентов с высоким титром Anti-PLA2R спонтанная ремиссия заболевания наблюдается гораздо реже, чем у пациентов с низким титром этих антител (4 против 38 %).
Исследование Anti-PLA2R может быть использовано для оценки лечения. Титр Anti-PLA2R отражает активность заболевания и степень протеинурии. Высокий титр Anti-PLA2R выявляется в крови пациентов с высокой активностью заболевания и массивной протеинурией. И, наоборот, концентрация Anti-PLA2R снижается на фоне лечения и становится неопределяемой в ремиссии заболевания. Рецидив ИМГ сопровождается нарастанием титра Anti-PLA2R.
Следует отметить, что наличие Anti-PLA2R не заменяет необходимости биопсии почек у пациента с нефротическим синдромом и комплексного обследования для исключения системного заболевания у пациента с мембранозным гломерулонефритом.
Для чего используется исследование?
Когда назначается исследование?:
Что означают результаты?
Титр: Положительный результат:
Что может влиять на результат?
Кто назначает исследование?
Нефролог, врач общей практики.
Литература
Подписка на новости
Оставьте ваш E-mail и получайте новости, а также эксклюзивные предложения от лаборатории KDLmed

