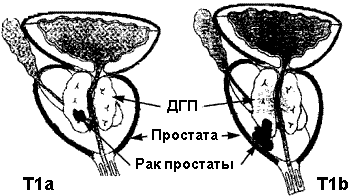
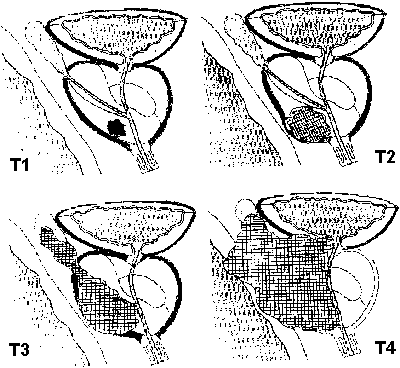
фокусы периневральной инвазии что такое
Гистологические особенности рака предстательной железы
Прилепская Е.А., Ковылина М.В., Говоров А.В., Васильев А.О., Садченко А.В., Пушкарь Д.Ю.
В настоящее время золотым стандартом диагностики рака предстательной железы (РПЖ) является гистологическая оценка биоптатов, полученных при трансректальной тонкоигольной мультифокальной биопсии предстательной железы (ПЖ) под контролем ультразвукового исследования [1,2,3]. Биоптаты ПЖ являются одним из самых сложных материалов для гистологической оценки. Морфологическая идентификация минимального фокуса аденокарциномы представляет значительную сложность в связи с необходимостью дифференциальной диагностики микрофокуса аденокарциномы с большим количеством доброкачественных состояний.
В настоящее время широко распространена биопсия из 10-14 точек [4,5]. В ряде случаев при наличии в анамнезе пациента простатической интраэпителиальной неоплазии или атипической мелкоацинарной пролиферации выполняется сатурационная биопсия ПЖ. Несмотря на то, что накоплен немалый опыт выполнения биопсии ПЖ в некоторых учреждениях биоптаты из левой и правой долей погружаются в два, отдельно маркированных, контейнера. Соответственно, при работе с гистологическим материалом в лаборатории биоптаты из одной доли помещаются в один блок и, таким образом, на микропрепарате оказывается несколько (от 3 и больше) фрагментов ткани ПЖ. Множество столбиков в одной кассете приводит к неравномерной заливке парафином биопсийного столбика и может вызвать потерю значительного количества материала для гистологического исследования и к большому количеству артефактов. Европейской и Американской ассоциациями патологов рекомендовано размещение на микропрепарате не более одного столбика ткани. Это не только позволяет сохранить длину биоптата и свести к минимуму количество артефактов, но и помогает спланировать постановку игл при брахи- и (или) криотерапии, решить вопрос об объеме предстоящей операции или спланировать ход повторных биопсий с прицельным забором большего количества фрагментов 6.
Следующим этапом работы с биопсийным материалом является макроскопическое описание столбиков тканей с последующим формированием патологоанатомического заключения. В мире приняты следующие диагнозы для оценки биоптатов ПЖ [6,7]:
В большинстве случаев злокачественные новообразования ПЖ представляют собой ацинарную аденокарциному. При формировании патологоанатомического заключения описывается длина каждого биоптата и процент протяженности опухоли в каждом из биоптатов; степень дифферен-цировки опухоли по системе градации Глисона; общее количество биоптатов с аденокарциномой; локализация опухоли, согласно схеме, предоставленной урологами; наличие опухоли в пери-простатической жировой ткани; наличие периневральной инвазии.
Протяженность опухолевой ткани в биоптатах подсчитывается в процентах. Расчет заключается в делении общей протяженности пораженной ткани биоптата на общую длину биоптата за исключением длины перипростатической ткани.
В биоптат ПЖ может попасть перипростатическая ткань и ткань семенных пузырьков, что позволяет патологу диагностировать экстрапрос-тическую инвазию и инвазию в семенные пузырьки.
Степень дифференцировки аденокарциномы ПЖ производится согласно шкале Глисона. Основным принципом данной шкалы является просмотр биоптатов под малым увеличением (объективы 4х-10х) с преимущественной оценкой тканевой атипии 11. За редким исключением РПЖ имеет неоднородную структуру [12,13,16,17]. Поэтому для того, чтобы подсчитать показатель Глисона при исследовании ткани ПЖ после биопсии суммируют две наиболее высоких градации, с указанием их процентного соотношения. Полученное число баллов служит важным прогностическим критерием, позволяющим предположить более быстрое прогрессирование заболевания, метастази-рование и снижение выживаемости.
Классификация Глисона остается стандартным подходом в гистологической градации аденокарциномы предстательной железы. Изменения, внесенные в классификацию Глисона в 2004 году, так же учтены и в классификации 2016 года. Существенным дополнением классификации 2016 года явилась рекомендация указывать процент 4 балла в случае суммы баллов 7, а так же введены так называемые прогностические группы.
В 2014 году, международное общество уропатологов (ISUP) модифицировало классификацию Глисона. Основные выводы следующие:
В прошлом в некоторых случаях крибриформная аденокарцинома была оценена как балл 3, в соответствии с классификацией ВОЗ 2004 года редкие решетчатые железы могли быть оценены как балл 3. Однако последние данные показали, что крибриформная аденокарцинома является независимым фактором прогноза биохимического рецидива после радикальной простатэктомии (РПЭ), метастазирования после РПЭ и раковоспецифической выживаемости 18. Поэтому все крибриформные структуры принято относить к 4 баллу. Еще одним изменением в классификации ВОЗ 2004 года является то, что плохо сформированные железы относятся к баллу 4. В настоящее время балл 4 включает: решетчатые железы, сливающие железы, плохо сформированные железы, железы с гломеруляциями. В рекомендациях 2016 года требуется указывать процент балла 4 при сумме баллов 7 в патологических ответах биопсии ПЖ и в патологических заключениях после РПЭ, в рекомендациях ВОЗ 2004 года, патологические заключения, указывающие балл 4/5, не часто встречались в клинической практике. Указание процента 4 балла может иметь решающее значение в планировании дальнейшего лечения. Так, например, некоторым пациентам с суммой баллов 3+4=7, при низком проценте 4 балла, может быть предложено активное наблюдение. Множество данных, позволяет предположить, что указание процента аденокарциномы таких высоких грейдов как 4 и 5, является важным прогностическим показателем. Однако, метод, который необходимо использовать для определения процентного соотношения, не уточняется.
Недавно был разработан перечень прогностических групп. На конгрессе международного общества уропатологов в 2014 году состоялся консенсус с участием широкого круга патологов и клиницистов, на котором была предложен новый взгляд на использование шкалы Глисона, подразумевающий создание прогностических групп от 1 до 5 на основании суммы баллов градации Глисона и прогноза для пациента:
Группа 1: Сумма баллов, согласно градации Глисона 3+3=6;
Группа 2: Сумма баллов, согласно градации Глисона 3+4=7;
Группа 3: Сумма баллов, согласно градации Глисона 4+3=7;
Группа 4: Сумма баллов, согласно градации Глисона 4+4=8, 3+5=8, 5+3=8;
Группа 5: Сумма баллов, согласно градации Глисона 9-10.
Есть несколько оснований для создания групп: сумма баллов 2 и 5 не используется или используется крайне редко, баллы шкалы Глисона были сформированы достаточно давно с использованием других механизмов, определяющих факторы прогноза. Кроме того, группа 1 обозначает для клинициста и пациента, что сумма баллов 6 является минимально возможной из 6 групп, а не указывает на некую среднюю сумму баллов от 1 до 10. Данное положение является критическим и информирует все заинтересованные стороны, о том, что аденокарцинома ПЖ балл 1 имеет благоприятный прогноз. Таким образом, пациенты из группы 1 с учетом клинических данных (уровень ПСА сыворотки крови, клиническая стадия заболевания, количество опухоли в ткани всех биоптатов ткани ПЖ) могут быть кандидатами на активное наблюдение. Прогностическая значимость пяти групп была подтверждена в крупном исследовании с участием множества институтов. Было исследовано более 20 000 случаев РПЭ, более 16 000 случаев тонкоигольных биопсий ПЖ и более 5000 биопсий с последующей лучевой терапией [21]. Интересно так же, что существуют геномные корреляции в поддержку формирования данной групповой оценки прогноза заболевания [22]. В связи с чем, согласно рекомендациям ВОЗ 2016 г., прогностический балл в патологоанатомическом ответе необходимо указывать наряду с общепринятой градацией по шкале Глисона с учетом ее изменений в 2014 году.
ВЫВОДЫ
1. При выявлении атипической мелкоацинарной пролиферации рекомендовано выполнение повторной биопсии.
2. Сумма баллов по системе градации Глисона 2-4 всегда является заниженной и некорректной. Под этим диагнозом может скрываться аденокарцинома с суммой баллов 6 или аденоз (атипическая аденоматозная гиперплазия). Сумма баллов 5, практически всегда является заниженной и будет выше после радикальной простатэктомии.
3. При нескольких позитивных биоптатах, содержащих различные степени дифференцировки по системе градации Глисона, суммируются две наиболее высокие градации.
4. Средняя длина столбика ПЖ на микропрепарате должна составлять не менее 1 см.
5. Частота диагностики атипической мелкоацинарной пролиферации не должна превышать 5%.
6. Рекомендовано выполнять забор биопсийных столбиков согласно карте биопсии ПЖ, когда каждый биопсийный столбик погружается в отдельный маркированный контейнер.
7. Рекомендовано размещать на одном микропрепарате не более одного столбика ткани.
8. В патологоанатомическом ответе необходимо указывать прогностический балл наряду с общепринятой градацией по шкале Глисона с учетом ее изменений в 2014 году.
Работа выполнена при поддержке РНФ, соглашение № 14-15-01120.
ЛИТЕРАТУРА
1. Rogatsch H, Moser P, Volgger H. Diagnostic effect of an improved preembedding method of prostate needle biopsy specimens. Hum Pathol 2000; 31(9):1102-1107.
2. Delahunt B, Nacey JN. Broadsheet number 45: thin core biopsyof prostate. Pathol 1998; 30:247-256.
3. Ohori M, Kattan M, Scardinio PT. Radical Prostatectomy for carcinoma of the prostate. Mod Pathol 2004; 17(3):349-359.
4. Srigley JR, Jones B, Kapusta L. The effect of specimen submission protocols on the detection rate of histologic abnormalities in sextant prostate biopsies (abstract). Mod Pathol 2001; 14:123.
5. Lane RB, Lane CG, Mangold KA. Needle biopsy of prostate. What constitutes adequate histologic sampling? Arch Pathol Lab Med 1998; 122:833-835.
6. Murthy WM, Ramsey J, Soloway MS. A better nuclear fixative for diagnostic bladder and prostate biopsies. J Urol Pathol 1993; 1:79-87.
7. Boccon-Gibod L, van der Kwast TH, Montironi R, Boccon-Gibod L, Bono A. Handling and reporting of prostate biopsies. Eur Urol 2004; 46(2):177-181.
8. Reyes AJ, Humphrey PA. Diagnostic effect of complete histologic sampling of prostate needle biopsy specimens. Am J Clin Pathol 1998; 109:416-422.
9. Kao J, Upton M, Zhang P, Rosen S. Individual prostate biopsy core (Bc) embedding facilitates maximal tissue representation. J Urol 2002; 168(2):496-499.
10. Brat DJ, Wills ML, Lecksell KL, Epstein JI. How often are diagnostic feartures missed less extensive sampling of prostate needle biopsy specimens? Am J Surg Pathol 1999; 23:257-262.
11. Humphrey P. A. Prostate pathology. Chicago. 2007, 556 p.
12. Coard KS, Freeman VL. Gleason grading of prostate cancer: : level of concordance between pathologists at the University Hospital of the West Indies. Am J Clin Pathol 2004; 122:373-376.
13. Gleason DF. Histologic grading of prostate cancer: a perspective. Hum Pathol 1992; 23:273-279.
14. Cangiano TG, Litwin MS, Naitoh J, Dorey F, deKernion JB. Intraoperative frozen section monitoring of nerve sparing radical retropubic prostatectomy. J Urol 1999; 162(3 Pt 1):655-658.
15. Epstein JI. Pathologic assessment of the surgical specimen. Urol Clin North Am 2001; 28(3):567-594.
16. Humphrey PA. Gleason grading and prognostic factors in carcinoma of the prostate. Mod Pathol 2004; 17:292-306.
17. Gleason DF, Mellinger GT. Prediction of prognosis for prostatic adenocarcinoma by combined histological grading and clinical staging. J Urol 1974; 111 (1):59-64.
18. Kir G, Sarbay BC, Giimiij E, Topal CS. The association of the cribriform pattern with outcome for prostatic adenocarcinomas. Pathol Res Pract 2014;210(10):640-644. doi: 10.1016/j.prp.2014.06.002
19. Dong F, Yang P, Wang C, Wu S, Xiao Y, McDougal WS, et al. Architectural heterogeneity and cribriform pattern predict adverse clinical outcome for Gleason grade 4 prostatic adenocarcinoma. Am J Surg Pathol 2013; 37(12):1855-1861. doi: 10.1097/PAS.0b013e3182a02169.
20. Kweldam CF, Wildhagen MF, Steyerberg EW, Bangma CH, van der Kwast TH, van Leen-ders GJ. Cribriform growth is highly predictive for postoperative metastasis and disease-specific death in Gleason score 7 prostate cancer. Mod Pathol 2015; 28(3):457-464. doi: 10.1038/mod-pathol.2014.116.
21. Epstein JI, Zelefsky MJ, Sjoberg DD, Nelson JB, Egevad L, Magi-Galluzzi C, et al. A contemporary prostate cancer grading system: a validated alternative to the Gleason score. Eur Urol 2016; 69(3):428-435. doi: 10.1016/j.eururo.2015.06.046
22. Rubin MA, Girelli G, Demichelis F. Genomic correlates to the newly proposed grading prognostic groups for prostate cancer. Eur Urol 2016;69(4):557-560. doi: 10.1016/ j.eururo.2015.10.040.
Работа выполнена при поддержке РНФ, соглашение № 14-15-01120.
Клиническая и морфологическая классификация рака предстательной железы
Глава 2. Клиническая и морфологическая классификация рака предстательной железы
Основными диагностическими критериями рака предстательной железы является структурный атипизм: компактное расположение опухолевых ацинусов, беспорядочный их рост с инфильтрацией стромы органа. В строме опухоли происходит гибель эластических волокон, отмечается инфильтрация опухолью прилежащей ткани, инвазия в периневральные и периваскулярные лимфатические щели.
В настоящее время наиболее широкое применение нашла гистологическая классификация Глисона, так как она во многом отвечает требованиям клиники при выборе тактики лечения и прогноза заболевания (рис. 1).
Рис. 1. Гистологическая классификация рака предстательной железы по Глисону
Классификация Глисона основана на степени дифференцировки железистых структур опухоли. Опухоль по показателю Глисона 1 образую практически нормальные железы, структура которых по мере увеличения показателя Глисона утрачивается, и при показателе 5 опухоль характеризуется недифференцированными клетками. Чем больше утрачена дифференцировка тканей, тем хуже прогноз у данного больного.
По классификации Глисона степень дифференцировки опухоли разделяется на пять градаций:
Таблица 9. Классификация по градации Глисона.
| Число баллов по Глисону | Гистологические особенности | Вероятность местного распрoстранение опухоли в течение 10 лет |
| менее 4 | Высокодифференцированный рак | 25% |
| от 5 до 7 | Умеренно дифференцированный рак | 50% |
| более 7 | Низкодифференцированный рак | 75% |
Необходимо сравнение показателя Глисона поданным биопсии и результатам, полученным после радикальной простатэктомии, чтобы знать, насколько точна наша дооперационная диагностика. По данным Epstein I (1997) на материале 499 биопсий соответствие в пределах одной суммы по Глисону встречается от 74% до 94% случаев, (см. табл. 10).
Таблица 10. Корреляция показателя Глисона по данным биопсии и радикальной простатэктомии.
| Показатель Глиссона по данным биопсии | Показатель Глисона по данным радикальной простатэктомии | |||
| 2-4 | 5-6 | 7 | 8-10 | |
| 2-4 | 0 | 5 | 1 | 0 |
| 5-6 | 3 | 225 | 125 | 4 |
| 7 | 0 | 16 | 91 | 13 |
| 8-10 | 0 | 0 | 3 | 13 |
Как указывает автор, сумма Глисона является также наиболее мощным фактором для предсказания прогрессирования после радикальной простатэктомии. Опухоли с показателем Глисона от 8 до 10 имеют мрачный прогноз. Если при этом выявляются региональные метастазы, то пропадает смысл в простатэктомии, хотя она технически выполнима. Все сказанное иллюстрируется таблицей 11. Как видно из таблицы, при показателе Глисона 8-10 в несколько раз ухудшаются все прогностические факторы.
Таблица 11. Корреляция показателя Глисона с выявленной патологией после радикальной простатэктомии.
| Выявленная патология | Показатель Глисона | |||
| 5 | 7 | 8-10 | ||
| Прорастание капсулы простаты | 16% | 24% | 62% | 85% |
| По краям простаты не удаленные раковые клетки | 20% | 29% | 48% | 59% |
| Средний объем опухоли | 2.2 | 2.7 | 5.1 | 4.0 |
| Инвазия в семенные пузырьки | 1% | 4% | 17% | 48% |
| Метастазы в лимфатических узлах | 1% | 2% | 12% | 24% |
Международная классификация рака предстательной железы по системе TNM (1997 год).
Международная классификация РПЖ по системе TNM
Прогностические факторы выживаемости больных при раке предстательной железы
В Российской Федерации рак предстательной железы (РПЖ) является одним из наиболее распространенных онкологических заболеваний у мужчин, занимая второе место после опухолей легких. Доля РПЖ в структуре онкозаболеваний составляет 14,4%. Стандартизированный показатель заболеваемости в 2015 году составил 40 на 100 000 мужчин. В РФ число мужчин, заболевших РПЖ в 2015 г., составило 38 812, тогда как в 2005 г. было зафиксировано 16 861 больных, прирост заболеваемости за последние 10 лет составил +105,7%. Важно отметить, что при общем снижении смертности от всех онкозаболеваний, смертность от РПЖ растет: в 2005 г. было 8192 летальных исходов, в 2015 г. – уже 11987. Несмотря на значительное увеличение числа больных с ранними формами заболевания, 45% пациентов при выявлении заболевания имеют местно-распространенные и метастатические формы [1].
Зная неагрессивный характер большинства типов РПЖ, а также тот простой факт, что это заболевание скорее связано с возрастом, чем с другими факторами, большой клинической проблемой является определение абсолютных показаний для назначения адекватного лечения. Риск чрезмерной диагностики и чрезмерного лечения во многих случаев РПЖ является реальным и вызывает много вопросов. В последние годы сформировалась устойчивая тенденция к изучению выбора наиболее подходящей стратегии и наиболее подходящего вида лечения РПЖ. Учитывая медленные темпы развития и прогрессирования РПЖ и возраст больных, риск смерти от сопутствующих заболеваний часто превышает риск смерти от РПЖ. В то же время лечебные вмешательства, которые проводят при РПЖ, обладают выраженными побочными эффектами и существенно влияют на качество жизни больных. В связи с этим при планировании тактики необходимо тщательно проанализировать факторы риска, связанные с одной стороны с потенциалом прогрессирования рака и с другой стороны – с состоянием соматического здоровья и ожидаемой продолжительностью жизни 2. Настоящая работа предполагает изучение прогностических факторов выживаемости для понимания адекватного клинического подхода в стратегии лечения РПЖ.
Цель исследования: улучшение результатов лечения больных РПЖ на основании выделенных факторов прогноза выживаемости в зависимости от клинико-морфологической характеристики опухоли, соматических данных, тяжести интеркуррентных заболеваний, вида лечения и осложнений.
МАТЕРИАЛЫ И МЕТОДЫ
В исследование включены данные 1127 больных с морфологически подтвержденным диагнозом РПЖ. Был проведен ретроспективный анализ лечения больных локализованным(Т0-Т2сNх-0М0),местнораспространенным(Т3а-Т4Nх/0М0) и метастатическим (ТлюбоеNх/1М1а-1c) РПЖ. Больные наблюдались и проходили лечение в ФГБУ «Институт хирургии им. А.В. Вишневского» г. Москвы, ГБУЗ «ГКБ им. Д.Д. Плетнева (ГКБ №57)» г. Москвы, ГБУЗ «ГП №218» г. Москвы, ГБУЗ «Клинический онкологический диспансер №1» г. Краснодара с 1995 по декабрь 2016 гг. включительно.
Возраст больных на момент включения в исследование колебался от 41 до 89 лет, средний возраст – 65,4±5,2 года. В группу хирургического лечения (радикальная простатэктомия – РПЭ) включено 495 больных, в группу лучевых (гормонолучевых) методов лечения – 256 больных, в группу андрогенной депривации – 305 больных и в группу отсроченного лечения (активное наблюдение/выжидательная тактика) – 71 больной. У 447 (39,7%) больных был локализованный РПЖ, у 399 (35,4%) – местно-распространенный и у 281 (24,9%) больного – метастатический РПЖ. У 435(38,6%) больных сумма баллов по шкале Глисона (индекс Глисона) был ≤ 6 баллов, у 478 (42,4%) – 7 баллов и у 198 (17,6%) – 8-10 баллов. Из 478 больных с индексом Глисона равным 7, у 238 (21,1%) больных сумма складывалась как 3+4, и у 240 (21,3%) – как 4+3. У 16 (1,4%) больных после РПЭ при тотальном морфологическом исследовании опухоли не было обнаружено (рТ0).
При сравнении всех групп лечения по ряду клинико-морфологических и соматических признаков имели место статистически значимые отличия, связанные с селекцией больных для различных видов специального лечения из-за степени распространенности опухолевого процесса и сопутствующей патологии.
Общие сроки наблюдения за больными составили 1–213 месяцев, средний период – 43,5±10,5 месяцев. При медиане наблюдения 49 месяцев (ИКР: 31-77 месяцев) из 1127 больных 704 (62,5%) были живы. В процессе специального лечения находился 251 (22,3%) больной. За время наблюдения всего погибло 423 (37,5%) больных: 189 (16,8%) – от прогрессирования кастрат резистентного РПЖ (КРРПЖ), 228 (20,2%) – от причин, не связанных с РПЖ. От осложнений лечебных мероприятий умерло 6 (0,5%) больных: 4 (0,3%) – из группы радикальной простатэктомии и 2 (0,2%) – из группы дистанционного лучевого лечения (ДЛТ).
Для решения поставленных в исследовании задач проведен подгрупповой анализ результатов лечения локализованного, местно-распространенного и метастатического РПЖ с многофакторным анализом влияния на выживаемость больных клинико-морфологических и соматических прогностических факторов.
РЕЗУЛЬТАТЫ
Группа хирургического лечения
РПЖ был причиной смерти у 11 (2,2%) из 495 оперированных больных (21,6% от всех смертей после операции). Независимыми прогностическими факторами ОСВ явились:
За время наблюдения в группе хирургического лечения умер 51 (10,3%) больной: 11 (2,2%) – от прогрессирования КРРПЖ, 36 (7,3%) – от причин, не связанных с РПЖ. От осложнений простатэктомии умерло 4 (0,8%) больных: ОИМ (один больной; 0,2%), ТЭЛА (3 больных; 0,6%). Причины смерти приведены в таблице 1
Таблица 1. Характеристика летальности у больных после простатэктомии
| Причина смерти | n=51 | |
|---|---|---|
| n | % | |
| Осложнения простатэктомии | 4 | 7,8 |
| Прогрессирующий КРРПЖ | 11 | 21,7 |
| Второе онкологическое заболевание | 9 | 17,6 |
| Сердечно-сосудистая патология | 23 | 45,1 |
| Другие причины: болезни, травмы | 4 | 7,8 |
Независимыми прогностическими факторами общей выживаемости (ОВ) являлись:
Группа гормонолучевого лечения
В исследование включены пациенты в стадии сТ1а-Т4N0/1М0. Больные, исходя из задач, были распределены на 4 группы:
Средний возраст больных составил 69,8±7,1 года, медиана – 70 лет (ИКР: 66-74 года, вариация 50-88). В группу лучевого лечения включено 43 (16,8%) больных с локализованным РПЖ, 198 (77,3%) – местно-распространенным РПЖ и 15 (5,9%) больных метастатическим (N +) РПЖ. Подавляющее большинство больных (n=202; 78,9%) относились к группе высокого риска прогрессирования и 39 (15,8%) – к группе промежуточного и низкого риска. У 15 (5,9%) больных была категория N+, индекс Чарльсона составил 0,82±0,91.
Из 256 больных, включенных в исследование, 110 (42,9%) живы (68 пациентов – без признаков болезни). В процессе специального лечения находились 42 (16,4%) больных: 17 (6,6%) имели ПСА-рецидив, 12 (4,7%) – местный рецидив, 13 (5,1%) – метастазирование. За время наблюдения в группе ДЛТ умерли 146 (57,1%) больных: 52 (20,4%) – от прогрессирования КРРПЖ, 94 (36,7%) от причин, не связанных с РПЖ. От осложнений ДЛТ умерло 2 (0,8%) больных: язвенно-некротический ректит (флегмона малого таза) (n=1; 0,4%), язвенный цистит, микроцист (кровотечение) (n=1; 0,4%).
Преимущество длительной андрогенной депривационной терапии выявлено при сравнении 10летней безрецидивной выживаемости (БРВ) с группами ДЛТ в монорежиме, ДЛТ +3-х и 6-ти месячной АДТ: 38,7% и 23,4%, 29,7%, 30,9%, соответственно (р=0,018). Медиана до клинического рецидива в группе длительной АДТ достоверно отличалась при сравнении с группой ДЛТ в монорежиме: 46 против 29 месяцев. Достоверно отличалась 5ти и 10-летняя выживаемость без клинического прогрессированиямежду длительной АДТ (82,9%, 63,4% соответственно) и остальными группами:группаДЛТ (65,3%, 45,8%),группа ДЛТ+3-х месячная АДТ (71,5%, 55,7%) и группа ДЛТ+6-ти месячная АДТ (70,2%, 58,9%) (р=0,005).
Были изучены независимые прогностические факторы риска биохимического рецидива (БХР) у мужчин с длительной гормонолучевой терапией. Сильное влияние на риск рецидива оказывал надир ПСА≥0,5 нг/мл (ОР 1,13, ДИ 1,02-1,25; р=0,011) и индекс Глисона ≥8 (ОР 3,90; ДИ 1,16-15,54; р=0,003). Менее значимым был возраст мужчин моложе 70 лет (р=0,042), стадия N+ (р=0,021) и наличие местно-распространенного РПЖ (р=0,015). На границе статистической значимости было влияние уровня ПСА >20 нг/мл (р=0,048) и наличия ожирение (индекс массы тела – ИМТ ≥30) (р=0,051).
За время наблюдения в группе ДЛТ умерли 146 (57,1%) больных: 52 (20,4%) – от прогрессирования КРРПЖ, 94 (36,7%) – от причин, не связанных с РПЖ. Лучшая 5-ти и 10-ти летняя ОСВ отмечена у больных без метастазов в ЛУ – 98,4%, 76,3% и в группе длительного гормонолучевого лечения – 86,2% и 81,6%, соответственно.
Независимыми факторами прогноза ОСВ являлась:
При анализе ОВ отмечено достоверное улучшение выживаемости больных в группе ДЛТ+длительное АДТ лечение и вгруппе ДЛТ в монорежиме (р=0,010). Показатели ОВ в группах монорежима ДЛТ и 3х и 6-ти месячной АДТ не имеют отличий. На увеличение ОВ положительно влияла длительность АДТ (ОР 0,81, ДИ 0,68-0,96, р=0,038), стадия N0 (ОР 2,19, ДИ 1,42-3,60, р=0,039), возраст мужчин моложе 70 лет (ОР 0,85, ДИ 0,72-0,96, р=0,018). Из конституциональных факторов положительно влияло благополучное соматическое состояние больного (р=0,016). Отсутствие ожирения (ИМТ 0,05).
Группа андрогенной депривации
В группу АДТ вошли больные с локализованной формой РПЖ (n=23; 7,5%), местно-распространеннойформой (n=92; 30,2%) и генерализованным раком (n=190; 62,3%). Отдаленныеметастазы(M1а-с) выявленыу 180 больных (94,7%). Клинически изолированные регионарные метастазы (N1) определялись у 10 (5,3%) больных, только юкстарегионарные – у 17 (8,9%). Регионарные и отдаленные метастазы имелись у 86 (45,3%) пациентов, только отдаленные – у 94 (49,4%). Висцеральные метастазы преимущественно в легких и печени встречались у 15 (7,9%) больных. Подавляющее большинство пациентов имели поражение осевого скелета костнымиметастазами (n=122; 82,4%). Очаги, поражающие грудную клетку, череп и трубчатые кости, отмечены у 63 (42,6%) больных. У 25 (8,2%) пациентов выявлены опухоли с дифференцировкой 4-6 балла по шкале Глисона, у 207 (67,9%) – 7 баллов и у 73 (23,9%) – 8-10 баллов. Средняя концентрация ПСА составила 224,5± 395,1 нг/мл. Медиана составила 202,5 нг/мл (ИКР: 108,5 – 436,5, вариация 6,1-3025). Индекс Чарльсона был равен 0,89±0,95. Наиболее распространенными клинически значимыми интеркуррентными заболеваниями, выявленными у 305 больных, являлись артериальная гипертензия (37,7%) и ишемическая болезнь сердца (51,1%). Индекс массы тела составил 27,2±3,4, ожирение (ИМТ>30) имело место у 108 (35,4%) больных.
При медиане наблюдения 37 месяцев (ИКР: 19-58 месяцев) из 305 больных, включенных в исследование, 126 (41,3%) живы (все с признаками болезни). За время наблюдения 179 (58,7%) больных погибли: 121 (67,6%) – от КРРПЖ, 58 (32,4%) – от причин, не связанных с РПЖ. Без кастрационной рефрактерности живых больных – 45 (14,8%). До десяти лет дожили больные только с локализованными формами РПЖ. Таким образом всего больных, доживших до КРРПЖ было 211 (69,2%).
5-ти и 10-летняя выживаемость 305 больных без резистентности к АДТ составила 36,4% и 2,3%.
Независимыми факторами выживаемости без КРРПЖ являлись:
5-ти, 10-летняя ОСВ 305 больных в группе АДТ составила 41,8% и 4,9%. В многофакторном анализе было подтверждено влияние пяти факторов:
За время наблюдения в группе АДТ умерли 179 (58,7%) больных: 121 (39,7%) – от прогрессирования РПЖ, 58 (19%) от причин, не связанных с РПЖ.
Медиана времени до смерти составила 35 месяцев (ИКИ: 29-41; диапазон от 7 до 145 мес.). 5-ти, 10летняя ОВ была равна 28,6% и 1,3%, соответственно. В многофакторном анализе было подтверждено влияние только трех факторов:
Группа отсроченного лечения
Больные этой группы были подходящими кандидатами для специального лечения: хирургического, лучевого или гормонального. В силу различных обстоятельств: самостоятельный отказ или временное воздержание от лечения, выбор стратегии наблюдения, предложенной онкологом, урологом, больные не получали никакого специального онкологического лечения. В данную группу наблюдения включено 56 (78,9%) больных с локализованным РПЖ и 15 (21,1%) больных местнораспространенным РПЖ. У большей половины больных (67,6%) в группе наблюдения определялись умеренно-высоко дифференцированные опухоли (индекс Глисона ≤6). Средний уровень ПСА составил 10,8±7,4 нг/мл, медиана – 8,6 нг/мл (ИКР: 5,1–14,1, вариация 1,2-56). Индекс Чарльсона составил 1,04±0,97. Наиболее распространенными клинически значимыми интеркуррентными заболеваниями, выявленными у 71 больного, являлись артериальная гипертензия (45,1%) и ишемическая болезнь сердца (69,1%). Индекс массы тела составил 28,5±4,1, ожирение (ИМТ>30) имело место у 28 (39,4%) больных.
За весь период наблюдения 37 (52,1%) больных в связи с прогрессированием стали получать специальное лечение: 6 (8,5%) больных – ДЛТ, 3 (4,2%) – выполнена РПЭ и 28 (39,4%) – получали АДТ. Из 37 больных четверо самостоятельно обратились для радикального специального лечения (РПЭ и ДЛТ). Все 9 больных, получивших местное специальное лечение, были из группы соматически здоровых мужчин (ИКЧ =0). ДЛТ и РПЭ была выполнена в течение первых двух лет наблюдения (вариация 7-24 месяца). Гормонотерапию получали преимущественно больные (n=25) с отягощенным соматическим статусом (ИКЧ ≥1).
Из 71 больного, включенного в исследование, 24 (33,8%) живы. В процессе специального лечения (АДТ) находится 9 (12,7%) больных. За время наблюдения умерли 47 (66,2%) больных: 5 (10,67%) – от прогрессирования КРРПЖ, 42 (89,4%) – от причин, не связанных с РПЖ. От осложнений РПЭ и ДЛТ летальности не было (табл. 2).
Таблица 2. Характеристика летальности в группе наблюдения
| Причина смерти | n=51 | |
|---|---|---|
| n | % | |
| Осложнения простатэктомии/ДЛТ | — | — |
| Прогрессирующий КРРПЖ | 5 | 10,6 |
| Второе онкологическое заболевание | 3 | 6,4 |
| Сердечно-сосудистая патология | 31 | 65,9 |
| Другие причины: болезни, травмы | 8 | 17,1 |
5-ти и 10-летняя общая выживаемость в группе 71 больного составила 67,3%, 36,7%; опухолевоспецифическая – 91,2%, 84,1%, соответственно. Медианы данных показателей выживаемости достигнуты не были. Всего из умерших от других причин погибло 42 (89,4%) больных. Доля неспецифической летальности прямо пропорциональна ухудшению соматического статуса: от 76,9% у соматически здоровых мужчин, до 95,7% больных с ИКЧ ≥2. За весь период наблюдения погибло 25 (89,3%) больных из 28 страдавших ожирением (ИМТ >30). РПЖ был причиной смерти у 5 (7%) больных наблюдавшихся больных (10,6% от всех смертей).
По данным однофакторного анализа достоверно на ОСВ влияет:
Статистически достоверного влияния других анализируемых клинико-морфологических показателей (уровень ПСА, степень дифференцировки опухоли, соматический статус и наличие ожирения) на ОСВ получено не было (р>0,05). Отсутствие подтвержденной статистической значимости других клиникоморфологических факторов объясняется либо небольшим количеством смертельных исходов или преобладанием значений других характеристик.
Многовариантный анализ также не подтвердил статистическую значимость клинико-морфологических факторов на ОСВ (р>0,05). Очевидно, это можно объяснить небольшим количеством наблюдений смерти от РПЖ.
За время наблюдения умерли 47 (66,2%) больных: 5 (7%) – от прогрессирования КРРПЖ, 42 (59,2%) – от причин, не связанных с РПЖ. Медиана времени до гибели больных от всех причин – 40 месяцев (ИКР: 25-72, вариация 4-137 месяцев). 5-ти и 10-летняя общая выживаемость в группе 71 больного составила 67,3% и 36,7%, соответственно. Основной причиной смерти больных явились сердечно-сосудистые заболевания (n=31; 65,9%) (табл. 2).
Независимыми прогностическими факторами являлись:
В настоящее время уделяется внимание изучению зависимости выживаемости от ожидаемой продолжительности жизни и коморбидности. При локализованном РПЖ оценка продолжительности жизни более 10 лет является обязательной для определения выгоды в выживаемости от проведенного местного радикального лечения. Однако коморбидный фон является у мужчин более важной прогностической категорией при анализе общей выживаемости при лечении локализованного РПЖ [20].
В нашей серии наблюдений возраст значительно снижал ОВ, особенно на отрезке 5-10 летнего периода наблюдения: с 87,5% до 72,9%. Влияние определялось, как независимая переменная в многофакторном анализе (ОР 1,29, ДИ 1,15-1,54; р=0,045). Полученные данные сопоставимыс литературными источниками при длительных наблюдениях [21,22].
В последнее время в литературе при прогнозировании выживаемости придается важное значение активности мужчин, нарушению питания и когнитивным расстройством. Коморбидность является основным предиктором смерти от других причин после РПЭ [23]. Это отмечено P. Albertsen и соавт., в работе которых больные не получали активногоместного лечения [20]. Через 10 лет большинство мужчин с индексомкоморбидностиЧарльсона >2 умерли от других причин, независимо от возраста и агрессивности рака.Агрессивность рака имела малое влияние на ОВ. Мужчины с ИКЧ ≤2 имеют низкий риск специфической смерти в течение 10 лет, особенно при высокодифференцированных раках. В последнее время для оценки рисков ранней смерти от других причин у больных при радикальных методахлечения все чаще пользуются Шкалой кумулятивного гериатрического риска (CISR-G) [24]. В нашей ретроспективной работе не было возможности пользоваться данным прогностическим инструментом изза дефицита полной коморбидной информации: показателей эндокринного, метаболического статуса, мышечно-скелетные физиометрические критериев и т.д.
В нашей серии наблюдений отягощенный соматический статус (Индекс Чарльсона ≥2) снижал 5-ти и 10-летнюю ОВ с 96,2% и 90,2% до 91,4% и 84,2%, соответственно. В многофакторном прогнозе этот показатель являлся независимым прогностическим признаком (ОР 1,16, ДИ 1,02-1,35; р=0,025). На другие виды выживаемости коморбидность не оказывала влияния ни в однофакторном, ни мультивариантном анализе (р>0,05).
ЗАКЛЮЧЕНИЕ
Ретроспективный анализ подтверждает эффективность хирургического, гормонолучевого, гормонального метода, а также целесообразность применения отсроченного лечения у определенных групп больных. Длительная АДТ после ДЛТ увеличивает выживаемость без ПСАрецидива и общую выживаемость. Длительная АДТ, по-видимому, обладает широким спектром отрицательного влияния на метаболический статус мужчин с повышенным риском кардиоваскулярных осложнений. Однако таких достоверных данных в нашей работе получено не было. Выбор длительной гормонолучевой терапии целесообразен у больных с неблагоприятным прогнозом течения болезни.
Планируется провести в дальнейшем для всех групп лечения общий многофакторный анализ влияния на выживаемость больных клинико-морфологических и соматических прогностических факторов, а также вида проводимого лечения. Полученные данные, возможно, позволят говорить об определенной селекции больных для наиболее подходящего вида лечения и возможность прогнозирования дальнейшего течения заболевания.
ЛИТЕРАТУРА
1. Злокачественные новообразования в России в 2015 году (заболеваемость и смертность). [Под редакцией А.Д. Каприна, В.В. Старинского, Г.В. Петровой]. М.: 2017. С.12-36.
2. Buhmeida A, Pyrhönen S, Laato M, Collan Y. Prognostic factors in prostate cancer. Diagn Pathol 2006;1–4. doi: 10.1186/1746-1596-1-4
3. Albertsen PC. Observational studies and the natural history of screen-detected prostate cancer. Curr Opin Urol 2015;25(3):232-7. doi: 10.1097/MOU.0000000000000157.
4. Welty CJ, Cooperberg MR, Carroll PR. Meaningful end points and outcomes in men on active surveillance for early-stage prostate cancer. Curr Opin Urol 2014;24(3):288-92. doi: 10.1097/MOU.0000000000000039.
5. Hamdy FC, Donovan JL, Lane JA, Mason M, Metcalfe C, Holding P, et al. 10-Year Outcomes after Monitoring, Surgery, or Radiotherapy for Localized Prostate Cancer. N Engl J Med 2016;375(15):1415-1424. doi: 10.1056/NEJMoa1606220 6. Klotz L, Vesprini D, Sethukavalan P, Jethava V, Zhang L, Jain S, et al. Long-term follow-up of a large active surveillance cohort of patients with prostate cancer. J Clin Oncol 2015;33(3):272-7. doi: 10.1200/JCO.2014.55.1192.
7. Pound CR, Partin AW, Eisenberger MA, Chan DW, Pearson JD, Walsh PC. Natural history of progression after PSA elevation following radical prostatectomy. JAMA 1999;281(17):1591-7.
8. Boorjian SA, Thompson RH, Tollefson MK, Rangel LJ, Bergstralh EJ, Blute ML, et al. Long-term risk of clinical progression after biochemical recurrence following radical prostatectomy: the impact of time from surgery to recurrence. Eur Urol 2011;59(6):893-9. doi: 10.1016/j.eururo.2011.02.026.
9. Antonarakis ES, Feng Z, Trock BJ, Humphreys EB, Carducci MA, Partin AW, et al. The natural history of metastatic progression in men with prostatespecific antigen recurrence after radical prostatectomy: long-term follow-up. BJU Int 2012;109(1):32-9. doi: 10.1111/j.1464-410X.2011.10422.x.
10. Brockman JA, Alanee S, Vickers AJ, Scardino PT, Wood DP, Kibel AS, et al. Nomogram Predicting Prostate Cancer-specific Mortality for Men with Biochemical Recurrence After Radical Prostatectomy. Eur Urol 2015;67(6):1160-1167. doi: 10.1016/j.eururo.2014.09.019
11. Briganti A, Karnes RJ, Joniau S, Boorjian SA, Cozzarini C, Gandaglia G, et al. Prediction of outcome following early salvage radiotherapy among patientswith biochemicalrecurrence after radical prostatectomy. Eur Urol 2014;66(3):479-86. doi: 10.1016/j.eururo.2013.11.045.
12. Trock BJ, Han M, Freedland SJ, Humphreys EB, DeWeese TL, Partin AW, et al. Prostate cancer-specific survival following salvage radiotherapy vs observation in men with biochemical recurrence afterradical prostatectomy.JAMA2008;299(23):2760-9. doi: 10.1001/jama.299.23.2760.
13. Gerber GS, isted RA, Chodak GW, Schroder FH, Frohmuller HG, Scardino PT, et al. Results of radical prostatectomy in men with locally advanced prostate cancer: multi-institutional pooled analysis. Eur Urol 1997;32(4):385-90.
14. Ward JF, Slezak JM, Blute ML, Bergstralh EJ, Zincke H. Radical prostatectomy for clinically advanced (cT3) prostate cancer since the advent of prostate-specific antigen testing: 15-year outcome. BJU Int 2005;95(6):751-6.
15. Hsu CY, Joniau S, Oyen R, Roskams T, Van Poppel H. Outcome of surgery for clinical unilateral T3a prostate cancer: a single-institution experience. Eur Urol 2007;51(1):121-8
16. Joniau S, Spahn M, Briganti A, Gandaglia G, Tombal B, Tosco L, et al. Pretreatment tables predicting pathologic stage of locally advanced prostate cancer. Eur Urol 2015;67(2):319-25. doi: 10.1016/j.eururo.2014.03.013.
17. Freedland SJ, Partin AW, Humphreys EB, Mangold LA, Walsh PC. Radical prostatectomy for clinical stage T3a disease. Cancer 2007;109(7):1273-8. DOI:10.1002/cncr.22544
18. Joniau S, Hsu CY, Gontero P, Spahn M, Van Poppel H. Radical prostatectomy in very high-risk localized prostate cancer: long-term outcomes and outcome predictors. Scand J Urol Nephrol 2012;46(3):164-71. doi: 10.3109/00365599.2011.637956.
19. Moltzahn F, Karnes J, Gontero P, Kneitz B, Tombal B, Bader P, et al. Predicting prostate cancer-specific outcome after radical prostatectomy among men with very high-risk cT3b/4 PCa: a multi-institutional outcome study of 266 patients. Prostate Cancer Prostatic Dis 2015;18(1):31-7. doi: 10.1038/pcan.2014.41
20. Albertsen PC, Moore DF, Shih W, Lin Y, Li H, Lu-Yao GL. Impact of comorbidity on survival among men with localized prostate cancer. J Clin Oncol 2011;29(10):1335-41. doi: 10.1200/JCO.2010.31.2330.
21. Richstone L, Bianco FJ, Shah HH,Kattan MW, Eastham JA, Scardino PT, et al. Radical prostatectomy in men aged >or=70 years: effect of age on upgrading, upstaging, and the accuracy of a preoperative nomogram. BJU Int 2008;101(5):541-6. doi: 10.1111/j.1464-410X.2007.07410.x..
22. Sun L, Caire AA, Robertson CN, George DJ, Polascik TJ, Maloney KE, et al. Men older than 70 years have higher risk prostate cancer and poorer survival in the early and late prostate specific antigen eras. J Urol 2009;182(5):2242-8. doi:10.1016/j.juro.2009.07.034. 23.
Tewari A, Johnson CC, Divine G, Crawford ED, Gamito EJ, Demers R, et al. Longterm survival probability in menwith clinically localized prostate cancer: a case-control, propensity modeling study stratified by race, age, treatment and comorbidities. J Urol 2004;171(4):1513-9. doi: 10.1097/01.ju.0000117975.40782.95
24. Groome PA, Rohland SL, Siemens DR, Brundage MD, Heaton J, Mackillop WJ. Assessing the impact of comorbid illnesses on deathwithin 10 yearsin prostate cancertreatment candidates. Cancer 2011;117(17):3943-52. doi: 10.1002/cncr.25984.