фиброма десмоид что такое
Десмоидные фибромы
В зависимости от локализации выделяют:
Причины возникновения десмоидных фибром
Как правило, пациенты обращаются к врачу по поводу безболезненного опухолевого образования, болевые ощущения и другие симптомы обычно связаны с вовлечением в опухолевый процесс близлежащих структур. Большинство пациентов с десмоидными фибромами экстраабдоминальной локализации связывают появление опухоли с предшествующей травмой. Десмоидные фибромы абдоминальной локализации зачастую развиваются у женщин после беременности или кесарева сечения. Интраабдоминальные десмоидные фибромы чаще всего сочетаются с полипозом толстой кишки (синдрома Гарднера).
Десмоидные фибромы-диагностика
Десмоидная фиброма-лечение
Группа специалистов (хирурги, радиологи, онкологи, морфологи) задействованы в лечении опухоли. После постановки диагноза десмоидная фиброма вариант лечения подбирается индивидуально для каждого пациента. К числу доступных вариантов лечения пациентов относятся динамическое наблюдение, хирургическое лечение, лучевая терапия и системная терапия (гормональные препараты, химиотерапия).
В зависимости от локализации опухоли возможны различные варианты хирургического лечения. Для достижения лучших онкологических и косметических результатов применяются различные виды пластики послеоперационного дефекта после удаления опухли.
При абдоминальных десмоидных фибромах пластика производится композитной сеткой. При экстраабдоминальной локализации опухоли в качестве пластического компонента могут быть использованы местные ткани, перемещенные или пересажанные лоскуты, а также различные виды модульных эндопротезов в случае вовлечения кости в опухолевый процесс. Помимо хирургического лечения в нашем Институте изучены и внедрены в практику эффективные схемы системного лекарственного лечения, а также лучевая терапия. Все описанные выше методы лечения могут применятся как отдельно, так и в комбинации для достижения наилучшего результата.
Десмоидная фиброма-прогноз заболевания
Так как десмоидные фибромы не относятся к злокачественным опухолям, прогноз заболевания благоприятный. Проведение радикальной операции позволяет снизить риск рецидива.
Филиалы и отделения, где лечат десмоидные фибромы
МНИОИ им. П.А. Герцена – филиал ФГБУ «НМИЦ радиологии» Минздрава России.
Отделение хирургического лечения центральной нервной и костно-мышечной систем
Врач-онколог ЯДРИНА Анна Викторовна
Фиброма десмоид что такое
а) Терминология:
1. Синонимы:
• Глубокий или агрессивный фиброматоз
2. Определение:
• Редко встречающаяся доброкачественная мезенхимальная опухоль из соединительной или фиброзной ткани, не имеющая капсулы, разрушающая окружающие ее ткани
1. Общая характеристика:
• Лучший диагностический критерий:
о Объемное образование брыжейки тонкой кишки или брюшной стенки на месте послеоперационного рубца
• Локализация:
о Внутри- или внебрюшная (в т.ч. в брюшной стенке):
— Десмоидная опухоль брюшной полости:
Составляет 2/3 десмоидных опухолей всех локализаций
Опухоли, связанные с синдромом Гарднера или семейным аденоматозным полипозом (САП), имеют обычно внутрибрюшную локализацию
Чаще всего поражается брыжейка тонкой кишки, а также окружающие ткани
— Опухоли, локализованные вне брюшной полости:
Связаны с беременностью; имеют тенденцию к поражению брюшной стенки
в 1/3 случаев поражаются плечевой пояс и верхние конечности
Примерно в 20% случаев возникают в грудной стенке, в 10% в области головы и шеи
Мышцы, в которых обычно возникает десмоидная опухоль: прямые мышцы живота, внутренние/наружные косые мышцы, поясничные мышцы, мышцы таза (редко)
• Внешний вид:
о Четкие контуры, ровные края (75%)
о «Смазанные» края, признаки инфильтративного роста (25%)
• Ключевые моменты:
о Мезенхимальная опухоль, обладающая местным деструктивным ростом:
— В некоторых классификациях десмоидная опухоль определяется как фибросаркома низкой степени злокачественности или разновидность фиброматоза
— Имеет тенденцию к поражению мышц и их апоневрозов
— Разрушает окружающие ткани, рецидивирует после лечения, быстро растет, особенно при синдроме Гарднера
— Может поражать петли кишечника, мочевой пузырь, ребра, кости таза, а также практически все другие органы и ткани (любые)
о Десмоидная опухоль может быть как одиночной, так и множественной (15%)
о Этиология:
— В большинстве случаев возникает спорадически
— У 75% пациентов с десмоидной опухолью в анамнезе имеется указание на оперативное вмешательство на органах брюшной полости
— Возможна ассоциация с синдромом Гарднера и САП:
Семейный полипоз ободочной кишки, остеомы, поражения зубов, врожденные аномалии пигментного эпителия сетчатки
Эпидермоидные (сальные) кисты и фибромы кожи
Периампулярный рак, рак надпочечника, щитовидной железы и печени
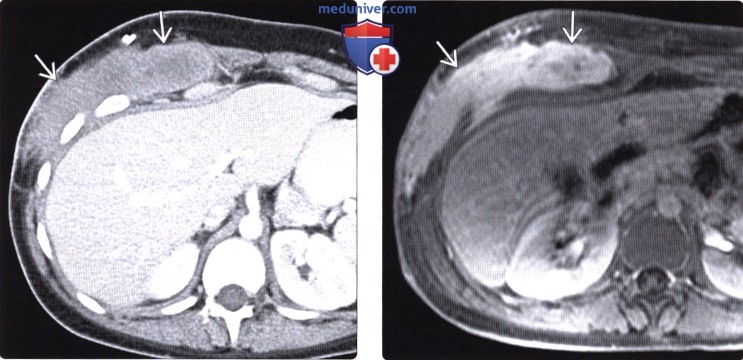
(Справа) На аксиальной Т1 МР томограмме с контрастным усилением и жироподавлением у этого же пациента определяется относительно интенсивное накопление контраста опухолью, которая, (также, как и при КТ) скорее всего, имеет инфильтративный характер роста и нечеткие контуры. В подобных случаях отличить десмоидную опухоль от любого другого злокачественного новообразования мягких тканей можно только с помощью гистологического исследования.
2. КТ при десмоидной опухоли (десмоиде):
• Десмоидная опухоль брюшной стенки:
о Имеет типичную солидную структуру и четкие контуры (однако также возможны признаки инфильтративного роста)
о Однородная/неоднородная плотность на КТ без контрастного усиления (опухоль гиперденсна по сравнению с мышцами)
о При КТ с контрастным усилением обычно слабо усиливается (изредка, наоборот, крайне интенсивно накапливает контраст)
о Чаще всего возникает в прямой мышце живота и косых мышцах (в области выполненных ранее разрезов)
• Десмоидная опухоль брыжейки:
о Мягкотканное объемное образование с четкими либо расплывчатыми контурами
о Гиперденсное образование (по сравнению с мышцами) на КТ без контрастного усиления, неравномерно усиливающееся после контрастирования
о Характерный вид «спирали» или «завитка»: фиброзные тяжи, расходящиеся по направлению к прилежащим отделам жировой клетчатки
о Может смещать, сдавливать, стягивать прилежащие петли кишечника, в некоторых случаях-обусловливать развитие обструкции тонкой кишки
о Может обнаруживаться инфильтративный рост опухоли в ближайшие органы и мышцы
о Очень редко обызвествляется
3. МРТ при десмоидной опухоли (десмоиде):
• Опухоль выглядит либо плохо отграниченной от окружающих тканей, либо, наоборот, имеет четкие контуры:
о Часто распространяется за пределы фасции (в 1/3 случаев); может быть отграниченной либо обладать инфильтративным ростом
• Типичный МР признак: гилоинтенсивный сигнал во всех импульсных последовательностях вследствие наличия фиброзной ткани:
о Признак не является специфичным, и может обнаруживаться при других патологических состояниях (например, при злокачественных опухолях-фибросаркоме, злокачественной фиброзной гистиоцитоме)
о Обычно дает равномерно изоинтенсивный или умеренно гиперинтенсивный сигнал на Т1 ВИ
о Неравномерно гиперинтенсивный сигнал на Т2 ВИ и STIR:
— Гиперинтенсивный сигнал на Т2 ВИ характерен для быстро растущих и «агрессивных» десмоидных опухолей
о «Полоски», дающие гилоинтенсивный сигнал во всех пульсовых последовательностях (обусловленный наличием фиброзной ткани и коллагена) наблюдаются в 2/3 случаев
о После введения препаратов гадолиния наблюдается контрастное усиление различной степени выраженности (обычно неоднородное)
4. УЗИ при десмоидной опухоли (десмоиде):
• Объемное образование в брыжейке с четкими контурами и вариабельной эхогенностью
5. Рентгенография:
• Рентгеноскопия с двойным контрастированием:
о Семейный аденоматозный полипоз: множественные дефекты наполнения ободочной кишки различного размера
в) Дифференциальная диагностика десмоидной опухоли (десмоида):
2. Лейкемия и лимфома:
• Забрюшинная и брыжеечная лимфаденопатия с наличием солидных либо сливных патологически измененных лимфоузлов
• Более «мягкая» опухоль по сравнению с десмоидом («обволакивает» кровеносные сосуды или кишку, редко вызывает обструкцию)
3. Метастазы в сальнике или брыжейке:
• Чаще всего это множественные, менее четко (по сравнению с десмоидом) отграниченные очаги поражения, часто сочетаются с помутнением/уплотнением брыжейки/сальника
4. Карциноид:
• Поражает обычно брыжейку подвздошной кишки (в нижних отделах справа)
• Характерные признаки: десмопластическая реакция и обызвествления (что не обнаруживается при десмоидных опухолях)
5. Опухоли тонкой кишки, прорастающие в брыжейку:
• Стромальные опухоли ЖКТ или аденокарцинома могут прорастать в брыжейку и выглядеть так же, как десмоидная опухоль
6. Склерозирующий мезентерит:
• Мало похож на объемное образование по сравнению с десмоидой опухолью
• При стягивающем мезентерите могут возникать отдельно лежащие объемные образования в брыжейке, для которых характерны десмопластическая реакция и обызвествления
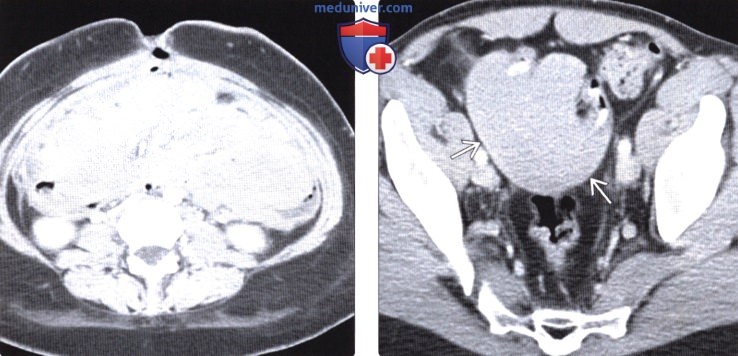
(Справа) На аксиальной КТ с контрастом визуализируется однородное, практически не накапливающее контраст объемное образование в полости таза, обрастающее ближайшие к нему петли кишечника. Это образование является де-смоидной опухолью. Резекция таких опухолей, обрастающих кишечник на большом протяжении, крайне сложна.
1. Общая характеристика:
• Этиология:
о Причина возникновения точно неизвестна
о Большинство случаев являются спорадическими
о Выраженная взаимосвязь с синдромом Гарднера и САП:
— Существует связь с мутациями в гене АРС (5q22)
— Аутосомно-доминантное заболевание, характеризующееся возникновением многочисленных полипов ободочной кишки и множественных новообразований внекишечной локализации (в т. ч. десмоидных опухолей в 18-20% случаев)
о К другим важнейшим факторам риска относятся оперативные вмешательства на органах брюшной полости (75% случаев), травма, прием оральных контрацептивов
о Чаще всего возникает у женщин детородного возраста
2. Макроскопические хирургические особенности:
• Десмоидные опухоли могут занимать промежуточное положение между процессом репарации и явным злокачественным новообразованием
• Объемное образование темного/светлого оттенка, плотной структуры, хорошо (или недостаточно хорошо) отграниченное от окружающих тканей
• Может иметь «каменную» плотность, что не позволяет выполнить чрезкожную биопсию
д) Клинические особенности:
1. Проявления десмоидной опухоли (десмоида):
• Наиболее частые признаки/симптомы:
о Симптоматика либо отсутствует, либо имеется боль в животе и пальпируемое объемное образование
о Симптоматика «острых» состояний:
— Вследствие ишемии/изъязвления опухоли
— Обрастание брыжейки и кишечника → ишемия и обструкция → резекция кишки (повторная) → синдром короткой кишки
— Гидронефроз из-за обрастания мочеточника опухолью
2. Демография:
• Возраст:
о В 70% случаев между 20 и 40 годами
о Опухоль имеет более агрессивный характер у молодых пациентов
• Пол:
о М:Ж= 1:3
о Частота возникновения выше у женщин детородного возраста
• Эпидемиология:
о Редко встречающаяся опухоль: 2-4 случая на миллион в год
о У 18-20% пациентов с синдромом Гарднера развивается десмоидная опухоль
3. Течение и прогноз:
• Осложнения:
о Прорастание в расположенные возле опухоли ткани со сдавливанием и инвазией окружающих структур:
— Десмоидные опухоли внутрибрюшной локализации имеют тенденцию к более агрессивному росту, обладают преимущественно инфильтративным характером роста (в частности, если возникают на фоне САП или синдрома Гарднера)
— Могут вызывать кишечную обструкцию, сдавливание мочеточника, хроническую ишемию кишечника из-за обрастания сосудов и сужения их просвета
— В полости таза десмоидная опухоль может поражать мочевой пузырь, приводя к обструкции и нарушению мочевыделения, а также маточные трубы, обусловливая возникновение гидросальпинкса
— Десмоидные опухоли внебрюшной локализации могут прорастать в нервные стволы, вызывая болевые ощущения; опухоли грудной стенки способны прорастать в плевру
о Синдром короткой кишки в результате повторных вмешательств (резекций) на тонком кишечнике
о Большое количество рецидивов (в 2/3 всех случаев):
— Вероятность возникновения рецидива не зависит от лучевых признаков и данных гистологического исследования
• Прогностически неблагоприятные особенности:
о Большой размер опухоли (больше 10 см) и множественность поражения
о Распространенное поражение петель кишечника, обрастание кровеносных сосудов, мочеточников
4. Лечение десмоидной опухоли (десмоида):
• «Стабильные» опухоли, протекающие бессимптомно: контроль в динамике
• Опухоли, провоцирующие развитие симптоматики, должны удаляться хирургическим путем, когда это возможно:
о Резекция опухоли может становиться сложной задачей при обрастании ею жизненно важных органов:
— Операция в некоторых случаях позволяет добиться излечения, однако в то же время возникает большое количество расстройств, обусловленных вмешательством
— В частности, резекция тонкой кишки при ее опухолевом поражении приводит к появлению послеоперационных заболеваний (ишемическое поражение кишечника, синдром короткой кишки, обструкция, формирование свищей)
о Часто после оперативного лечения возникают рецидивы, особенно при внебрюшной локализации опухоли
• Консервативная терапия показана пациентам с симптомными опухолями, не подлежащими удалению хирургическим путем:
о Лучевая терапия: более эффективна, если опухоль располагается в брюшной стенке, чем в брыжейке
о Системная терапия: цитотоксические средства (в т. ч. антрациклины), антиэстрогенные (например, тамоксифен), препараты интерферона, молекулярно-таргетные препараты (иматиниб), стероиды, НПВС (сулиндак)
е) Диагностическая памятка. Следует учесть:
• Необходимо принимать во внимание возможность наличия десмоидной опухоли у пациентов с оперативными вмешательствами на органах брюшной полости в анамнезе
• Нужно обращать внимание на другие характерные проявления синдрома Гарднера
• Требуется исключить другие, чаще встречающиеся объемные образования брыжейки
ж) Список использованной литературы:
1. Lamboley JLet al: Desmoid tumour of the chest wall. Diagn Interv Imaging. 93(7-8):635-8, 2012
2. Shinagare AB et al: A to Z of desmoid tumors. AJR Am J Roentgenol. 197(6):W1008-14, 2011
Редактор: Искандер Милевски. Дата публикации: 25.1.2020
Результаты лечения больных c экстраабдоминальной десмоидной фибромой
Резюме. Проанализированы результаты лечения больных с экстраабдоминальными десмоидными фибромами. В результате хирургического лечения рецидивы заболевания развились у 61,5% пациентов в среднем через 23,9 мес. Рецидивы после хирургического лечения и лучевой терапии появились у 30,8% пациентов в среднем через 16,5 мес. Сделан вывод о преимуществе комбинированного лечения у больных с экстраабдоминальной десмоидной фибромой.
Введение
Необычную опухоль мягких тканей, которую онкологи сейчас называют десмоидом, впервые описал Макфарлейн (J. Macfarlane) в 1832 году. Своим названием «десмоид», происходящим от греческого слова «desmos» — связка, опухоль обязана своему внешнему виду — волокнистому строению, напоминающему сухожилия, белесоватой окраске. Это новообразование представляет собой мезенхимальную опухоль мягких тканей, состоящую из дифференцированных фибробластов и избыточного количества коллагеновых волокон. Согласно классификации опухолей мягких тканей и костей (ВОЗ, 2002) десмоидная фиброма отнесена к фибробластическим/миофибробластическим опухолям и занимает промежуточное положение между доброкачественными и злокачественными новообразованиями, является локально агрессивной [1]. Десмоидная фиброма/агрессивный фиброматоз характеризуются местным агрессивным течением, но не метастазируют. В зависимости от локализации десмоиды подразделяются на абдоминальные (располагающиеся в брюшной стенке или брюшной полости) и экстраабдоминальные (находящиеся в области туловища и конечностей). Агрессивное клиническое течение свойственно в большей степени экстраабдоминальным десмоидным фибромам (ЭДФ). Хирургические вмешательства играют большую роль в лечении ЭДФ, но в то же время сопровождаются значительным количеством рецидивов — их частота колеблется от 40 до 90% [2–4]. Малоутешительные исходы хирургического лечения стимулировали поиски других подходов к лечению больных с данной патологией. Использование лучевой терапии в дополнении к хирургическому лечению и самостоятельно показало обнадеживающие результаты. Комбинированное лечение позволило снизить частоту рецидивов на 20% [5]. Об улучшении исходов комбинированного лечения путем применения терморадиотерапии сообщают С.И. Ткачев, М.Д. Алиев, В.В. Глебовская и др. [6]. Предложенная ими методика на 45,8% увеличила 10-летнее безрецидивное течение заболевания. Широкое распространение получило применение пролонгированной химиотерапии низкими дозами винбластина и метотрексата [7]. Заметное место в лечении десмоидных фибром заняла гормонотерапия (тамоксифен, гозерелин), с помощью которой удалось добиться полной и частичной регрессии опухоли у 46,7% пациентов [8]. Характерной особенностью ответа опухоли на терапию является то, что регрессия новообразования развивается в течение нескольких месяцев, а порой и лет. В то же время наличествующая информация об особенностях клинического течения десмоидных фибром побуждает уточнять роль и место каждого вида терапии. Так, большой клинический опыт, накопленный в ФГУ «Московский научно-исследовательский онкологический институт им. П.А. Герцена», позволил говорить о возрастающей роли хирургического метода в лечении больных с десмоидной фибромой [9]. Подчеркивается, что широкое иссечение опухоли в пределах здоровых тканей часто требует резекции прилежащей кости и реконструктивных операций на мягких тканях. Для лечения больных с данной патологией используются нестероидные противовоспалительные препараты, сообщается об отдельных случаях успешного применения иматиниба при местно-распространенных формах заболевания [10, 11].
Но до настоящего времени консенсус в отношении лечения десмоидных фибром не достигнут.
Объект и методы исследования
Цель исследования: провести анализ результатов лечения больных с ЭДФ. Проведено ретроспективное исследование больных, которые находились на лечении в отделении онкоортопедии, опухолей кожи и мягких тканей Национального института рака МЗО Украины с 2000 по 2010 гг. В указанные сроки на лечении находились 68 пациентов в возрасте от 18 до 79 лет. У всех больных диагноз был подтвержден гистологическим исследованием. Сведения о распределении пациентов по полу и возрасту представлены в табл. 1. На верхних конечностях опухоль располагалась у 9 больных (13,2%), на туловище — у 29 (42,6%), на нижних конечностях — у 30 (44,2%). Обращают на себя внимание различия в локализации опухоли у пациентов мужского и женского пола. Так, у 60,5% больных женского пола новообразования располагались на нижних конечностях, у мужчин — у 20%. У мужчин в 56% случаев опухоль локализовалась на туловище, а у женщин — в 32,6%. Верхняя конечность поражалась заболеванием у мужчин в 24% случаев, а у женщин — только в 7% случаев. Подробная информация приведена в табл. 2. В 40 случаях пациенты поступали в клинику с впервые выявленной опухолью, 28 — с рецидивом заболевания. Двойная локализация опухоли отмечена у 3 (4,4%) пациентов (2 женщины, 1 мужчина), такой феномен наблюдался только на нижних конечностях и в таких сочетаниях: бедро и голень, стопа и голень, стопа и бедро.
Таблица 1 Распределение больных с экстраабдоминальной десмоидной фибромой по полу и возрасту
| Пол | Возраст | Всего | ||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|
| 18–29 | 30–39 | 40–49 | 50–59 | Больше 60 | ||||||||
| n | % | n | % | n | % | n | % | n | % | n | % | |
| Женский | 17 | 25,0 | 8 | 11,8 | 10 | 14,7 | 5 | 7,4 | 3 | 4,4 | 43 | 63,2 |
| Мужской | 12 | 17,6 | 3 | 4,4 | 4 | 5,9 | 5 | 7,4 | 1 | 1,4 | 25 | 26,8 |
| Всего | 29 | 42,6 | 11 | 16,2 | 14 | 20,6 | 10 | 14,8 | 4 | 5,8 | 68 | 100,0 |
Таблица 2 Распределение больных с экстраабдоминальной десмоидной фибромой по полу и локализации
| Пол | Локализация | Всего | ||||||||
|---|---|---|---|---|---|---|---|---|---|---|
| Верхняя конечность | Туловище | Нижняя конечность | ||||||||
| Плечо | Предплечье | Кисть | Грудная стенка | Поясница | Ягодица | Бедро | Голень | Стопа | ||
| Мужчины | 5 | 0 | 1 | 12 | 2 | 0 | 2 | 0 | 3 | 25 |
| Женщины | 0 | 3 | 0 | 11 | 3 | 9 | 7 | 3 | 7 | 43 |
| Всего | 5 | 3 | 1 | 23 | 5 | 9 | 9 | 3 | 10 | 68 |
Хирургическое лечение в объеме широкого иссечения было проведено 39 пациентам. Оперативное вмешательство предусматривало удаление опухоли в футляре из здоровых тканей 2 см. У 3 больных иссечение опухоли сопровождалось резекцией прилежащей к опухоли кости: в 2 случаях — лопатки, в 1 — выполнена краевая резекция бедренной кости.
У 7 пациентов перед оперативным вмешательством проводилась лучевая терапия на аппарате «Рокус» ежедневно средними фракциями 2–2,2 Гр до суммарной очаговой дозы 35–40 Гр. После стихания ранних лучевых реакций мягких тканей через 3–4 нед выполнялся хирургический этап лечения в объеме широкого иссечения опухоли.
6 пациентов получали лучевую терапию в адъювантном режиме средними фракциями по 2–2,5 Гр на ложе удаленной опухоли до суммарной очаговой дозы в 40–45 Гр после заживления операционной раны.
Группе из 6 пациентов проведена химиогормонотерапия в адъювантном режиме. Использовали следующую схему химиотерапии: винбластин — 5 мг/м 2 1 раз в 7 дней + метотрексат 25 мг/ м 2 1 раз в 7 дней. Химиотерапия сопровождалась гормонотерапией — ежедневным приемом тамоксифена в суточной дозе 20 мг. Длительность лечения составила от 4 до 10 мес, в среднем — 7,2 мес.
Еще одну группу составили 8 человек, получавших консервативное лечение — химиогормонотерапию и лучевую терапию. Методика химиогормонотерапии приведена выше. Лучевая терапия проводилась ежедневно средними фракциями по 2–2,2 Гр до суммарной очаговой дозы в 40–45 Гр. Длительность лечения составила от 7 до 11 мес, в среднем — 8,3 мес.
Результаты и их обсуждение
Приступая к анализу полученных результатов, целесообразно прежде всего оценить характеристики всей группы больных с ЭДФ, вошедших в исследование. Обращает на себя внимание преобладающее количество женщин в данной когорте (соотношение мужчин и женщин было 1:2,4). Наши данные согласуются с данными других авторов, подчеркивающих преимущественное поражение женщин данной опухолью [12]. В 81,4% случаев женщины с данной патологией находились в репродуктивном возрасте (18–49 лет). Средний возраст женщин равнялся 36,7±2,2 года. В возрасте до 30 лет находились 48% пациентов мужчин, а их средний возраст составил 34,3±3,2 года. Наблюдается уменьшение количества пациентов обоего пола в возрасте после 50 лет.
Рецидивы опухоли после хирургического лечения возникли более чем у половины больных — у 24 пациентов из 39 (61,5±7,8%) в сроки от 4 до 96 мес. Появление рецидива отмечалось в среднем через 23,9 мес (медиана — 21 мес).
Рецидивы после проведения предоперационного облучения и операции развились у 3 больных из 7, что составило 42,6%. Возврат заболевания регистрировался в сроки от 6 до 24 мес, в среднем — через 14 мес (медиана — 12 мес).
Рецидив заболевания после адъювантной лучевой терапии возник через 24 мес после лечения у 1 больного из 6, что составило 16,7%.
Если объединить группы с неоадъювантной и адъювантной лучевой терапией в одну, то получим следующее. В группе из 13 пациентов рецидивы заболевания возникли у 4 пациентов — 30,8±5,7%. Среднее время развития рецидива составило 16,5 мес (медиана — 18 мес).
В группе больных, которые после хирургического лечения получили адъювантную химиогормонотерапию (6 человек), сроки наблюдения составили от 36 до 78 мес (медиана — 50 мес). За это время ни одного рецидива у этих пациентов не зарегистрировано.
Группа больных, получивших консервативное лечение (химиогормонотерапию и лучевую терапию), наблюдается от 36 до 96 мес (медиана наблюдения — 48 мес). У 1 больной отмечена полная регрессия новообразования, частичная регрессия — также у 1 (сроки наблюдения 64 и 31 мес соответственно), у остальных — стабилизация размеров опухоли.
