фиброгландулярный комплекс молочной железы что это такое
Врач рассказал, как не пропустить рак молочной железы
Обследовать молочные железы женщинам стоит при изменениях кожи, вытяжении сосков или уплотнениях в структуре. Также обращаться к специалистам необходимо при «плотных» молочных железах. Об этом сообщает сайт «Аргументы и факты».
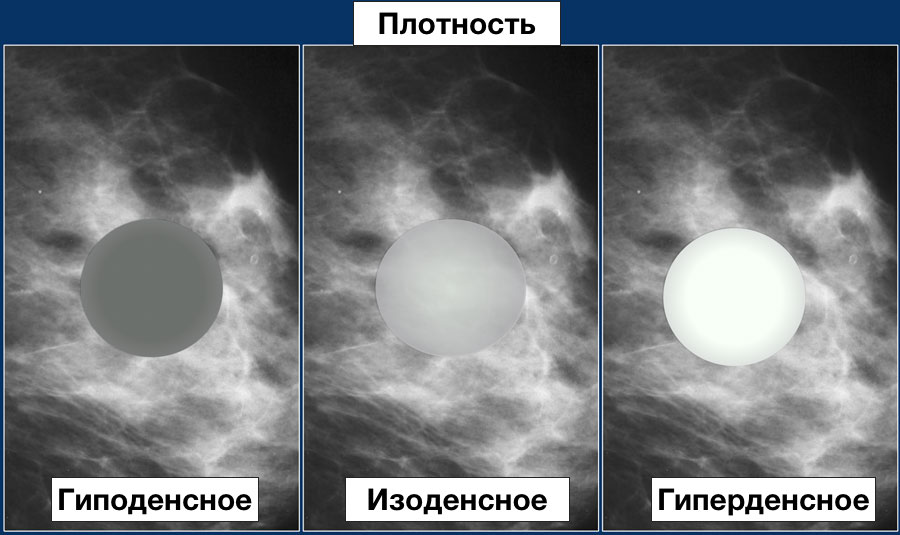
Доцент кафедры лучевой диагностики и лучевой терапии СЗГМУ имени И. И. Мечникова Ирина Солнцева рассказала, что в структуре молочной железы находится несколько видов тканей, в частности жировые и фиброгландулярные. Последние считают «рентгенологически плотными» из-за тени на маммографических снимках. Преобладание фиброгландулярной ткани называют «плотной» молочной железой.
«Врачи выделяют четыре типа плотности – А, В, С и D. Первые два – это неплотные типы структуры, и они не вызывают каких-либо опасений. Типы С и D – это те варианты, при которых в структуре молочной железы преобладает плотная ткань. При С-типе она в несколько меньшем количестве, а при Д-типе занимает практически весь объем железы», – отметила специалист.
Она добавила, что «плотные» молочные железы повышают риск возникновения рака. При С-типе плотности он увеличивается в 2 раза, при D-типе – в 4–6 раз. При этом 60 процентов молодых женщин и 40 процентов женщин в постменопаузе обладают плотной структурой молочных желез.
При «плотных» молочных железах существуют и другие факторы риска развития рака. Это раннее начало месячных, позднее начало менопаузы, длительный прием гормональной заместительной терапии, доброкачественные пролиферативные заболевания молочной железы. В этих случаях онколог порекомендует чаще проходить обследования.
Солнцева уточнила, что на ранней, доклинической стадии опухоли молочной железы излечимы в 95–98 процентах случаев. Обнаружить рак можно только при помощи маммографии. Однако «плотные» молочные железы усложняют этот процесс.
«Маммографическая плотность опухолевых узлов во многом сходна с плотной тканью молочной железы, поэтому они становятся невидимыми на ее фоне. И в результате до 40 процентов рака пропускается при маммографии на фоне плотной ткани», – подчеркнула врач, добавив, что не пропустить опухоль при плотной структуре позволит дополнительное УЗИ.
Также специалист подчеркнула, что врачи-рентгенологи должны детально описывать плотность молочных желез, чтобы женщины понимали, стоит ли им дополнительно обращаться к маммологу-онкологу.
Кроме того, новая методика трехмерного УЗИ также позволит обследовать молочные железы без пропуска участков. «Проведение такой процедуры в дополнение к маммографии на фоне плотной ткани молочной железы позволяет обнаружить в 2,6 раза больше злокачественных опухолей и на 55 процентов больше инвазивных опухолей молочных желез», – сказала специалист.
Она заключила, что единственным способом не допустить развитие рака является его ранняя диагностика. Солнцева рекомендует женщинам старше 40 лет проходить маммографию 1 раз в 2 года. Если молочная железа оказалась «плотной», дополнительно стоит делать УЗИ. При наследственности ходить на осмотр врача-маммолога рекомендовано с 25–30 лет.
Ранее главный онколог Минздрава Андрей Каприн рассказал о ранних симптомах рака легких.
По словам эксперта, для недуга характерны такие проявления, как невысокая температура (около 37,2) и слабость без признаков простуды. Также специалист обратил внимание на любые кровяные выделения при кашле.
Ультразвуковая анатомия молочных желез. УЗИ молочных желез
» data-shape=»round» data-use-links data-color-scheme=»normal» data-direction=»horizontal» data-services=»messenger,vkontakte,facebook,odnoklassniki,telegram,twitter,viber,whatsapp,moimir,lj,blogger»>
УЛЬТРАЗВУКОВАЯ АНАТОМИЯ МОЛОЧНОЙ ЖЕЛЕЗЫ
Всем пациенткам эхография молочных желез проводится на 9—10-й день менструального цикла.
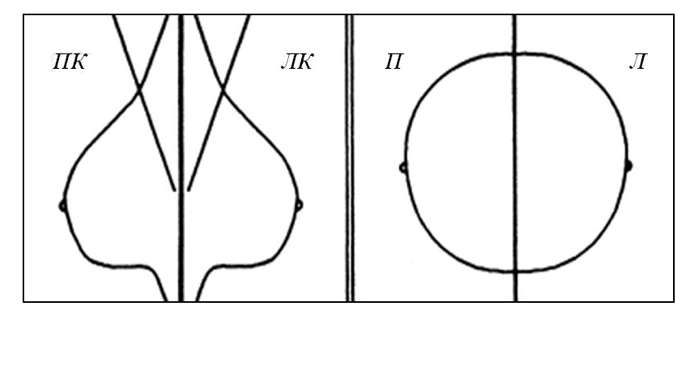
Методика эхографии молочных желез технически проста, но особенность ее заключается в особой тщательности и обязательной последовательности осмотра. Для стандартизации методики и оценки локализации патологических процессов используется общепринятое деление молочных желез на четыре квадранта: верхненаружный, нижненаружный, нижневнутренний, верхневнутренний (рис. 10.16).
Рис. 10.16. Схема деления молочной железы на квадранты.
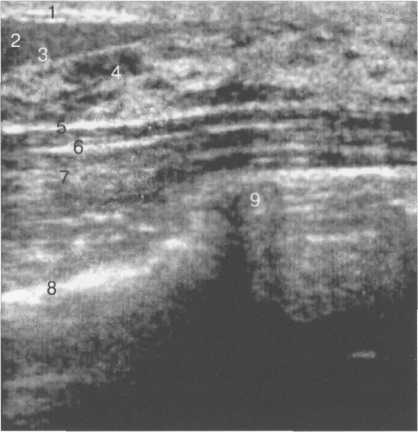
При эхографии оцениваются все структуры молочной железы: сосок, кожа, премаммарная жировая клетчатка, связки Купера, паренхима железы, млечные протоки, ретромаммарная область, зоны регионарного лимфооттока (рис. 10.17).
Кожа на эхограмме представлена ровной гиперэхогенной линией толщиной 1,0—5,0 мм (см. рис. 10.7). У женщин пожилого возраста кожа приобретает трехслойную структуру и визуализируется в виде двух гиперэхогенных линий, разделенных тонкой гипоэхогенной прослойкой. Изменения контуров и толщины кожных покровов сопровождает воспалительные, рубцовые и опухолевые процессы.
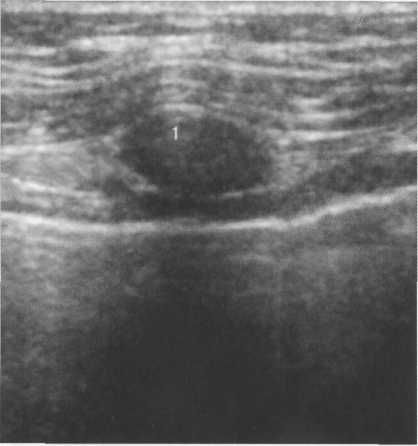
Сосок на эхограмме визуализируется как округлое, хорошо отграниченное образование средней или низкой эхогенности (рис. 10.18). По бокам от изображения соска могут прослеживаться симметричные акустические тени. Часто за соском определяется сплошная акустическая тень, обусловленная плотными соединительнотканными структурами млечных протоков. В таких случаях использование косых проекций сканирования позволяет получить четкое изображение позадисосковой области.
Подкожная область представлена на эхограмме премаммарной жировой клетчаткой, подкожными лимфатическими сосудами, передним листком расщепленной фасции.
Количество жировой клетчатки варьируется в зависимости от возраста женщины и размера молочных желез. У женщин молодого возраста премаммарный слой определяется в виде тонкого гипоэхогенного пласта. По мере увеличения возраста и нарастания процессов инволюции количество подкожной клетчатки увеличивается, структура ее становится неоднородной, с гиперэхогенными линейными включениями соединительной ткани.
Подкожные лимфатические сосуды в норме не визуализируются. При воспалительной или опухолевой инфильтрации лимфатические сосуды расширяются и выявляются в виде продольных и поперечных гипоэхогенных трубчатых структур, идущих к коже (рис. 10.19).
Рис. 10.17. Ультразвуковая анатомия молочной железы.
I — кожа; 2 — премаммарная жировая клетчатка; 3 — передний листок расщепленной фасции; 4 — паренхима (фиброгландулярная ткань); 5 — задний листок расщепленной фасции; 6 — фасция грудной мышцы; 7 — грудная мышца; 8 — плевра; 9 — ребро.
Рис. 10.18. Ультразвуковое изображение соска.
Овальное гипоэхогенное образование с ровными контурами, билатеральными акустическими тенями. 1 — сосок.
Рис. 10.19. Диффузная форма рака молочной железы.
1 — утолщенная кожа; 2 — расширенные подкожные лимфатические сосуды в виде гипо-эхогенных трубчатых структур.
Рис. 10.20. Ультразвуковое изображение переднего листка расщепленной грудной фасции (1).
Гиперэхогенная линейная структура на границе премаммарной жировой клетчатки и паренхимы.
На границе жировой клетчатки и паренхимы визуализируется передний листок расщепленной фасции в виде гиперэхогенной линии, от которой отходят перпендикулярно коже связки Купера (рис. 10.20).
Связки Купера соединяют передние отделы молочной железы с глубокими слоями кожи и задние отделы — с фасцией грудной мышцы, образуя, таким образом, соединительнотканный каркас молочной железы. Связки Купера визуализируются в виде подходящих к коже линейных гиперэхо-генных тяжей и в виде капсулы вокруг жировых долек (рис. 10.21). В местах прикрепления связок Купера к паренхиме железы образуется выпячивание (гребень Дюрета), создающее волнистый контур паренхимы (рис. 10.22).
Паренхима железы (фиброгландулярный комплекс). Эхоструктура паренхимы зависит от возраста, гормонального статуса пациентки, фазы менструального цикла, в которую проводится обследование.
Рис. 10.21. Ультразвуковое изображение связок Купера.
Линейные гиперэхогенные тяжи, соединяющие паренхиму с глубокими слоями кожи. 1 — связки Купера.
Рис. 10.22. Ультразвуковое изображение гребня Дюрета.
Выпячивание в месте прикрепления связки Купера к паренхиме. 1 — гребень Дюрета.
У женщин репродуктивного возраста паренхима визуализируется в виде единого пласта железистой ткани средней эхогенности (рис. 10.23). В поздний репродуктивный и предменопау-зальный периоды на фоне железистых структур появляются гипоэхогенные включения жировой ткани и гиперэхогенные участки фиброза и соединительнотканные включения. Эхогенность фиброгландулярной ткани прогрессивно увеличивается с возрастом женщины: от средней в репродуктивном возрасте, повышенной в предменопаузальном возрасте, до значительно повышенной в постменопаузаль-ном возрасте.
Млечные протоки визуализируются в виде гипоэхогенных трубчатых структур на фоне паренхимы. В первую фазу менструального цикла млечные протоки обычно спавшиеся, а если они визуализируются, то диаметр терминальных и долевых не превышает 2,0 мм, а главных — 3,0 мм. Протоки имеют четкий наружный контур. В лактирующей молочной железе и во вторую фазу менструального цикла отмечается размытость контуров и дилатация терминальных и долевых протоков более 2,0—2,5 мм.
Рис. 10.23. Ультразвуковое изображение паренхимы молочной железы.
1 — паренхима; 2 — млечные протоки.
Обычно на одном срезе лоцируются как продольные, так и поперечные фрагменты млечных протоков в виде чередования округлых и линейных гипоэхогенных трубчатых структур (рис. 10.24).
Задней границей молочной железы является изображение заднего листка расщепленной фасции в виде параллельной коже гиперэхогенной линии (рис. 10.25).
Ретромаммарное пространство располагается между задним листком расщепленной фасции и фасцией большой грудной мышцы.
У молодых женщин, а также при отсутствии явлений ожирения ретромаммарная жировая сумка находится в спавшемся состоянии. При этом задний листок расщепленной фасции тесно прилегает к переднему фасциальному футляру большой грудной мышцы (рис. 10.26). У тучных женщин ретромаммарное пространство выполнено жировой клетчаткой и при эхографии между грудными мышцами и паренхимой железы лоцируется гипоэхогенный пласт жировой ткани (рис. 10.27).
Грудные и межреберные мышцы визуализируются в виде гипоэхогенных пластов с характерной для мышц исчерченностью (рис. 10.28). Идентификация мышечных пластов является гарантией того, что исследован весь массив молочной железы.
Ультразвуковые изображения ребер различны в хрящевой и костной частях. На поперечном изображении хрящевой части ребер визуализируется овальное образование гипоэхогенной структуры (рис. 10.29).
Латеральные, всегда оссифицированные в норме сегменты ребер визуализируются в виде гиперэхогенных полумесяцев с выраженной акустической тенью (рис. 10.30).
Самой глубокой структурой ретромаммарного пространства является плевра, которая определяется в виде светящейся гиперэхогенной линии.
Рис. 10.24. Дилатация млечных протоков более 2,0—2,5 мм во вторую фазу менструального цикла.
Рис. 10.25. Ультразвуковое изображение заднего листка расщепленной грудной фасции (1).
Параллельная коже тонкая гиперэхогенная линия на границе паренхимы и ретромаммарного пространства.
Рис. 10.26. Ультразвуковое изображение ретромаммарного пространства у пациентки 27 лет.
1 — задний листок расщепленной фасции; 2 — фасция грудной мышцы.
Задний листок расщепленной фасции тесно прилегает к переднему фасциальному футляру большой грудной мышцы. Ретромаммарная жировая клетчатка отсутствует.
Рис. 10.27. Ультразвуковое изображение ретромаммарного пространства у пациентки 47 лет.
1 — ретромаммарная жировая клетчатка; 2 — фасция грудной мышцы; 3 — задний листок расщепленной фасции. Между грудной мышцей и паренхимой железы лоцируется гипоэхогенный пласт ретромаммарной жировой ткани.
Обзорный этап исследования молочных желез заканчивается анализом состояния регионарных зон лимфооттока (рис. 10.31).
Выделяют четыре зоны обязательного исследования:
Рис. 10.28. Ультразвуковое изображение грудной мышцы и плевры.
1 — фасция грудной мышцы; 2 — грудная мышца; 3 — плевра.
Рис. 10.29. Ультразвуковое изображение хрящевой части ребра.
1 — хрящевая часть ребра. Овальное образование гипоэхогенной структуры.
Рис. 10.30. Ультразвуковое изображение костной части ребра.
1 — костная часть ребра. Гиперэхогенный полумесяц с выраженной акустической тенью.
Рис. 10.31. Схема осмотра регионарных зон лимфооттока.
1 — подмышечная зона; II — подключичная зона; III — надключичная зона; IV — переднегрудинная зона; V — дополнительная зона.
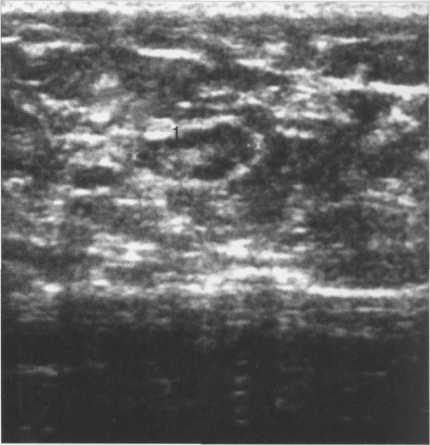
Рис. 10.32. Ультразвуковое изображение неизмененного аксиллярного лимфатического узла.
1 — лимфоузел, имеет овальную форму с гипоэхогенным ободком краевого синуса вокруг эхогенного центра — ворот узла. Горизонтальный диаметр узла — 10 мм.
Рис. 10.33. Ультразвуковое изображение неизмененного внутреннего лимфатического узла, в верхненаружном квадранте молочной железы.
В большинстве случаев регионарные лимфатические узлы не дифференцируются от окружающих тканей. При использовании приборов, оснащенных высокочастотными датчиками, возможна визуализация нормального лимфатического узла, чаще всего в подмышечной области.
В норме лимфоузлы имеют овальную форму с гипоэхогенным ободком краевого синуса вокруг эхогенного центра — ворот узла (рис. 10.32).
Горизонтальный диаметр нормального лимфоузла не превышает 10 мм.
Часто визуализируются увеличенные более 10 мм аксиллярные лимфатические узлы с сохраненной эхоструктурой, что характерно для доброкачественной гиперплазии.
При увеличении размеров и изменении эхоструктуры все группы лимфоузлов хорошо определяются в виде гипоэхогенных образований шаровидной формы.
Наиболее часто внутренние (интрамаммарные) лимфоузлы можно визуализировать в проекции верхненаружных квадрантов молочных желез (рис. 10.33).
Внутри грудная артерия и вена визуализируются в первом и втором межреберьях в виде гипоэхогенных трубчатых структур, расположенных параллельно грудной мышце.
BI-RADS — исследование молочных желез
Рак молочной железы (РМЖ) занимает второе место в структуре онкологической заболеваемости и первое – в структуре онкологической смертности женского населения. Диагностика РМЖ традиционно основана на трех китах – клинический осмотр, маммография (МГ) и ультразвуковое исследование (УЗИ) молочной железы (МЖ).
Для правильной трактовки результатов маммограмм необходимо наличие следующей информации:
Результат скриннинговой маммографии должен быть оформлен в виде стандартизированного протокола. Для исключения пропусков патологии и неправильной интерпретации при расшифровке ММГ целесообразно применять независимую расшифровку снимков двумя врачами (предпочтительно) или повторную (одним врачом через день) с обязательным учетом и сопоставлением результатов предыдущего обследования.
Протокол описания маммограмм должен включать:
Для написания заключения используется система BI-RADS (Breast Imaging Reporting and Data System), и переводе на русский язык — это система интерпретации и протоколирования визуализации молочной железы.
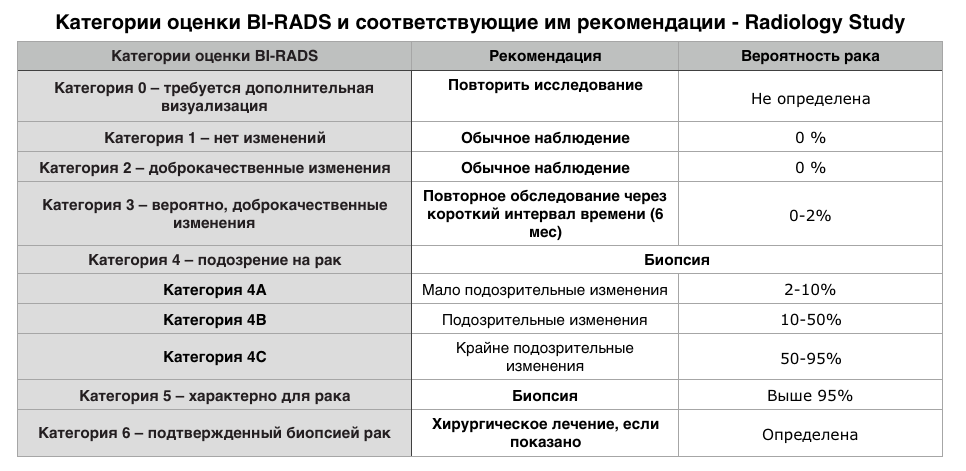
Таблица №1 — категории оценки BI-RADS и соответствующие им рекомендации.
Лексикон или терминология BIRADS
Перед тем как ознакомится с классификацией основанной на наличии патологических признаков, надо освоить самое главное: правильную терминологию понятную как радиологам, так и клиницистам. Такая терминология должна быть стандартизированной, не терпящей двоякого толкования. Это и есть основная задача системы BIRADS. Протоколы описания маммографии/УЗИ/МРТ молочных желёз должны быть изложены структурно, по чёткому стандарту и подчинятся определённым критериям описания, по которым и будет выносится заключение и высказываться рекомендации.
Лексикон при описании маммограмм
Тип строения железы
А. Преобладает жировая ткань.
B. Рассеянные участки фиброзной и железистой ткани.
C. Железа неоднородной плотности с недифференцированными включениями.
D. Железа крайне высокой плотности, на фоне чего затруднена визуализация изменений.
Образование (англ. mass)
Форма:
Контур или края:
Плотность образования (плотность образования описывается в сравнении с окружающей тканью железы):
Кальцификаты
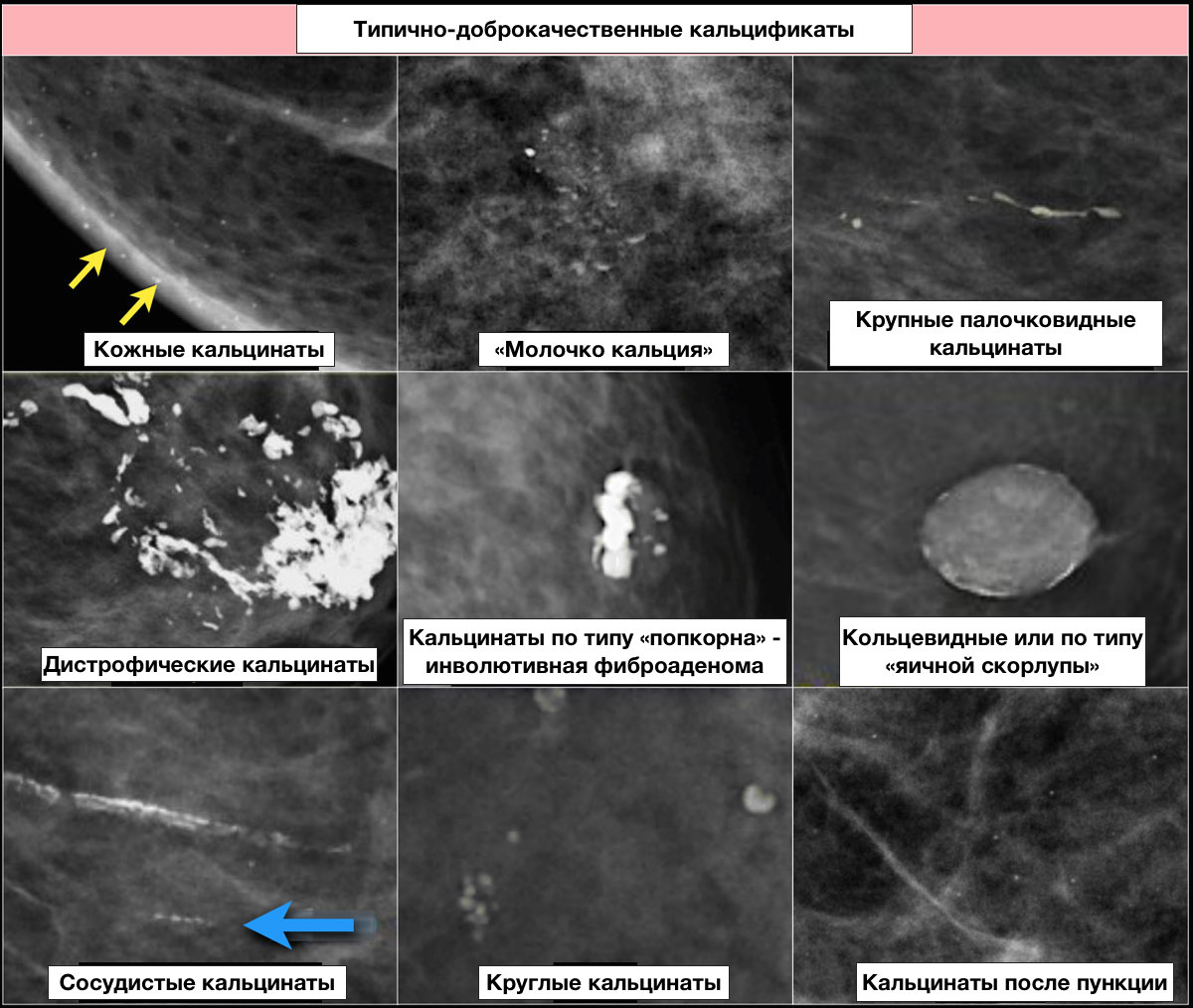
Типично доброкачественные:
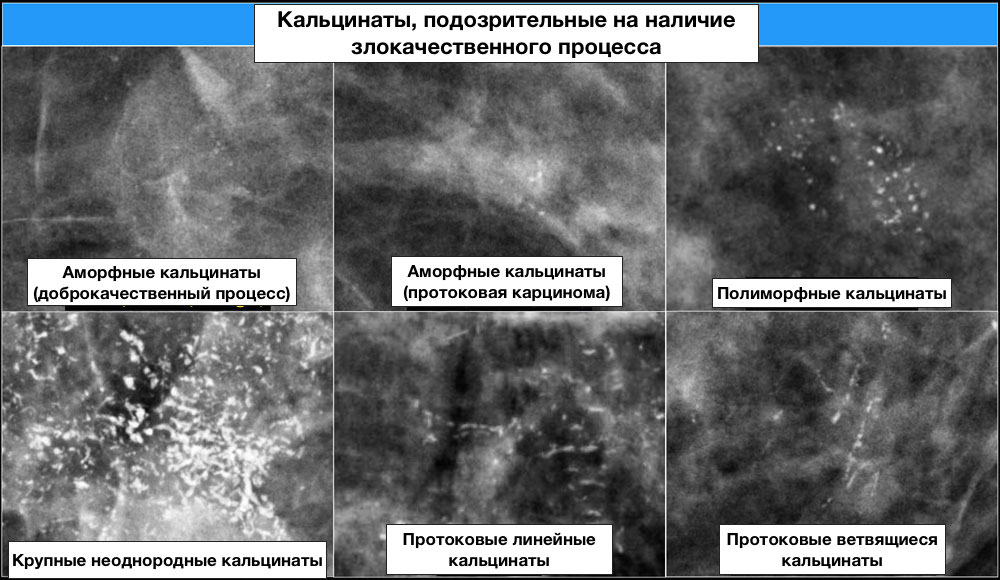
Кальцинаты, подозрительные на наличие злокачественного процесса:
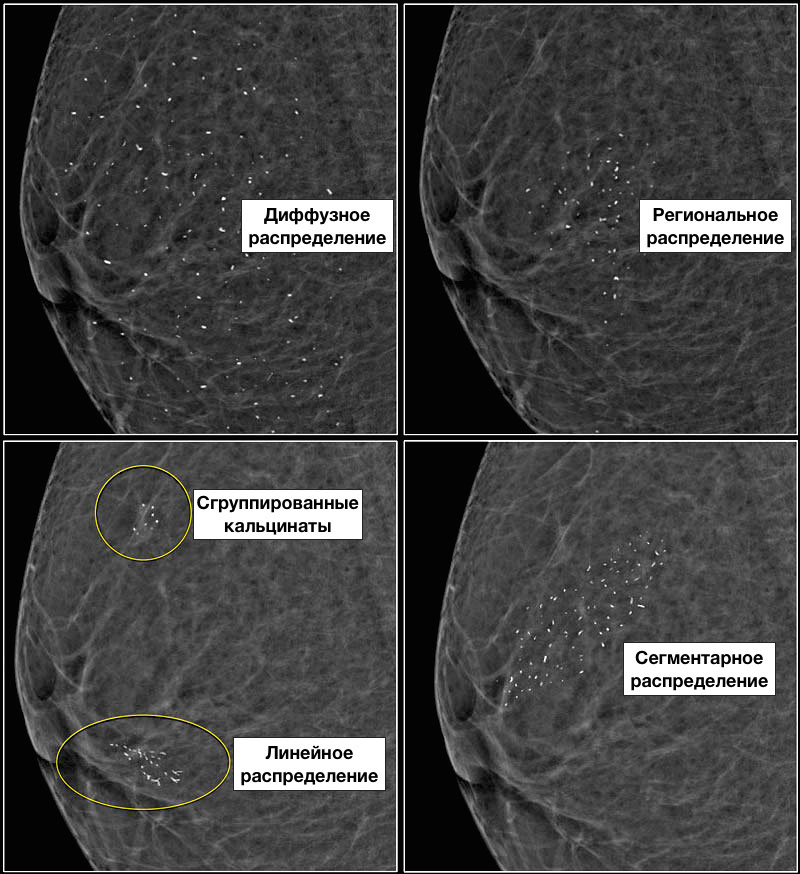
Описание распределения кальцинатов при ММГ:
Нарушение архитектоники
Ассиметрии
Интрамаммарный лимфатический узел
Образование кожи
Солитарно расширенный проток
Дополнительные признаки
Локализация
Лексикон при описании УЗИ молочных желез
Тип строения железы
Образование (англ. mass)
Форма:
Ориентация:
Контур или края:
Эхо-паттерн
Кальцификаты
Дополнительные признаки
Нарушение архитектоники
Изменение кожи
Патологические изменения протока
Отек
Васкуляризация
Упругость
Специальные случаи
Лексикон при описании МРТ молочных желез
Количество железисто-фиброзной ткани
Железы практически полностью состоят:
Фоновое контрастное усиление паренхимы
Степень:
Симметричность контрастного усиление
Очаг (англ. focus) — это точечное усиление, которое можно характеризовать
Образование (англ. mass) —
Форма:
Контур или края:
Зона контрастирования (англ. non-mass enhancement) Распределение:
Паттерн контрастного усиления:
Интрамаммарный лимфоузел — это четко отграниченное, равномерно усиливающееся образование с жировыми воротами (обычно ≤ 1 см)
Кожные образования — это доброкачественные усиливающиеся структуры на коже
Неусиливающиеся структуры
Дополнительные признаки
Локализация поражения
Описание кинетической кривой медленное накопление
Начальная фаза:
Отсроченная фаза:
Категории оценки BI-RADS и соответствующие им рекомендации.
Категории оценки BI-RADS
Категория 0 – требуется дополнительная визуализация
Категория 1 – нет изменений
Категория 2 – доброкачественные изменения
Категория 3 – вероятно, доброкачественные изменения
Повторное обследование через короткий интервал времени (6 мес)
Категория 4 – подозрение на рак
Мало подозрительные изменения
Крайне подозрительные изменения
Категория 5 – характерно для рака
Категория 6 – подтвержденный биопсией рак
Хирургическое лечение, если показано
Ниже представлен пример
Маммография
Протокол описания маммограмм должен включать:
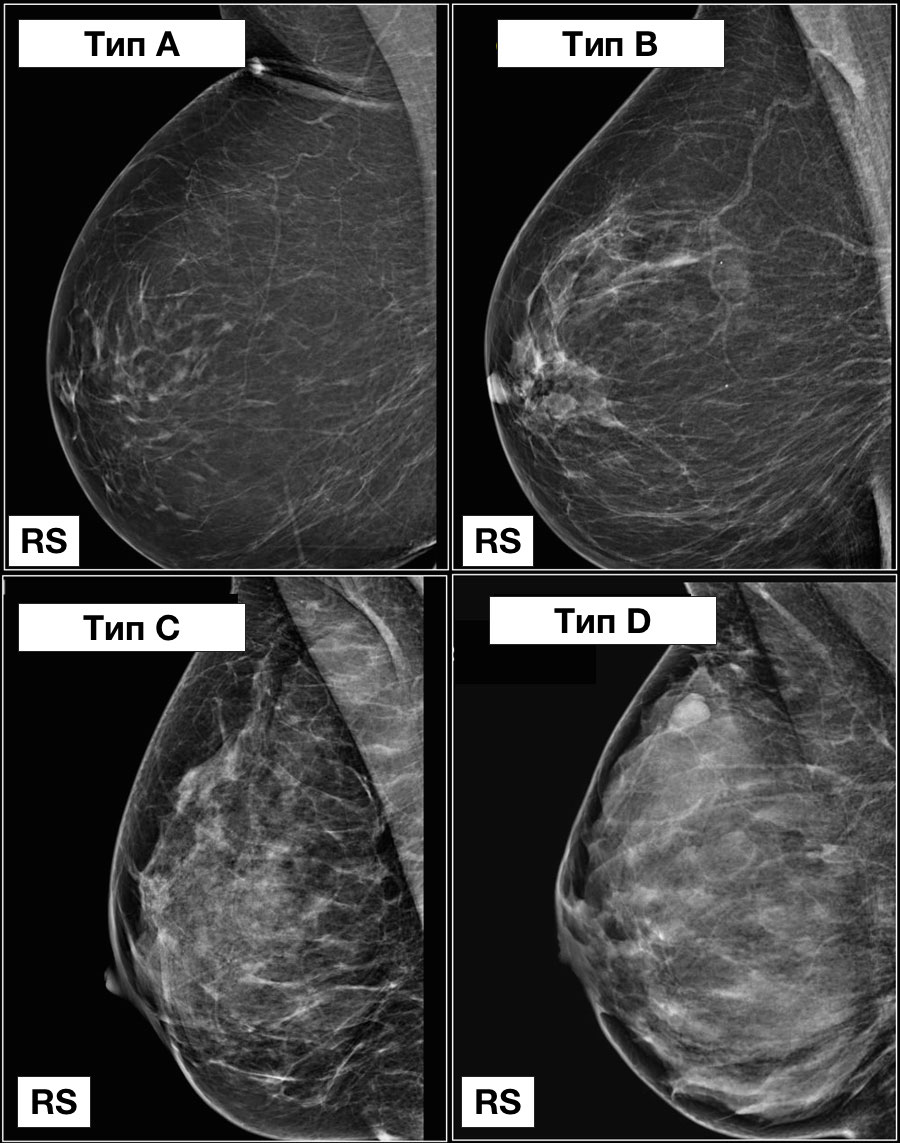
Типы строения молочных желёз при ММГ:
Тип 1: Молочные железы с преимущественным жировым компонентом фиброзно-железистой ткани менее 25% объема МЖ.
Тип 2: Есть очаги фиброзно-железистой ткани, занимающие от 25 до 50% объема МЖ.
Тип 3: Фиброзно-железистая ткань занимает от 51 до 75% площади маммограммы, что может затруднить выявление небольших образований.
Тип4: Очень плотные молочные железы, процент фиброзно-железистой ткани более 75% объема МЖ, что значительно снижает чувствительность ММГ.
Тип5: Наличие имплантатов молочных желёз.
Ниже представлен пример.
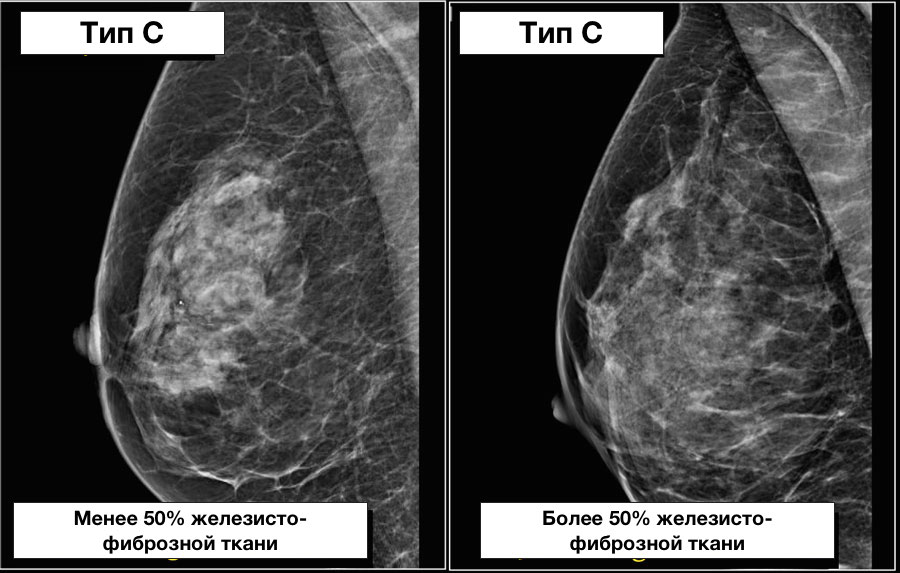
Ниже также представлен пример, на котором наглядны представлены молочные железы, относящиеся к одному типу строения, но с разным содержанием железисто-фиброзной ткани в структуре.
Образование по данным маммографии
Образование — это объемная структура, выявляемая в 2-х проекциях (только в двух проекциях) и характеризующаяся формой, контурами (краями), плотностью образования и размером.
Ниже представлена гамартома, которая также известна фиброаденолипома
При определении патологического очага только на одной проекции, его нельзя назвать объёмным образованием, и в данном случае правомерно использовать термин «плотность» (density/abnormal density) с указанием её локализации. В таких случать необходимо либо доказать, что это образование, либо опровергнуть. В любом случае необходимо дополнительное дообследование (таргетные снимки с компрессией, УЗИ и т.д.).
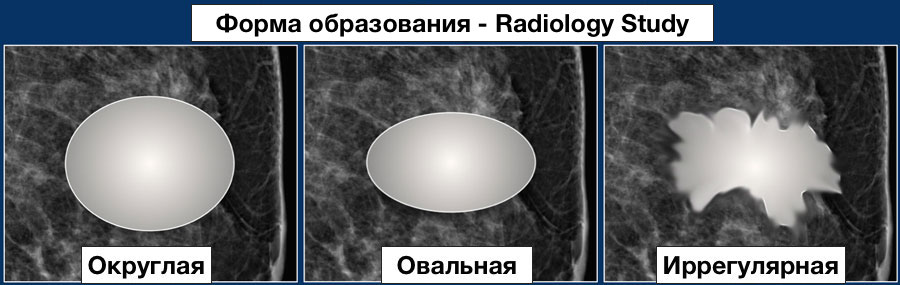
Форма:
Округлая и овальная формы более характерны для доброкачественных новообразований. Неправильная форма чаще встречается при злокачественных процессах. Дольчатая форма образования может при- сутствовать как при злокачественных, так и при доброкачественных процессах, отражая анатомические особенности роста опухоли.
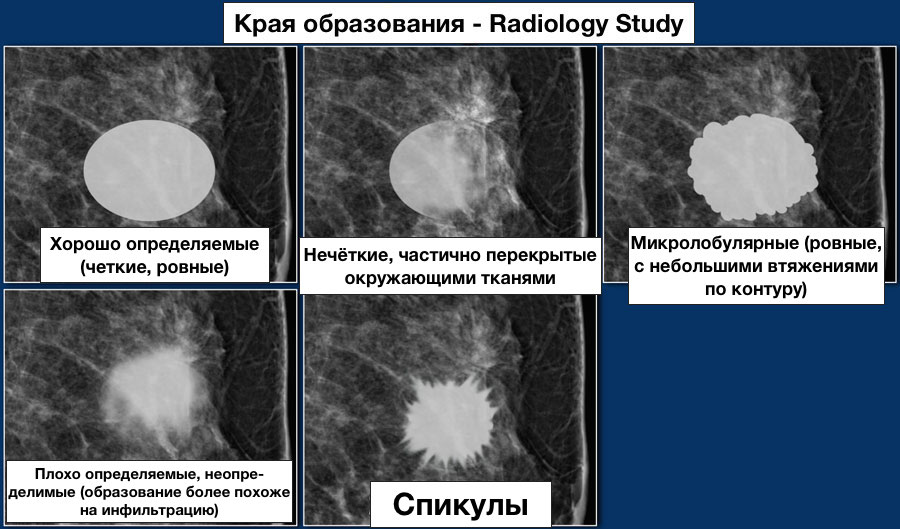
Контуры (края):
Капсула при округлых и овальных узловых образованиях в молочной железе четко дифференцируется при наличии жировой ткани в структуре уплотнения.
Наличие ободка просветления (полного или частичного) в большинстве случаев свидетельствует о доброкачественности процесса (за исключением быстро растущих узловых РМЖ). Ободок просветления лучше визуализируется на прицельных снимках с дозированной компрессией.
Четкость контура образования указывает в основном на доброкачественность процесса (исключая внутрикистозный РМЖ, саркому, медуллярную карциному и т. д.). Применение дополнительных методов обследования (УЗИ) позволяет дифференцировать различные объемные образования с четким контуром.
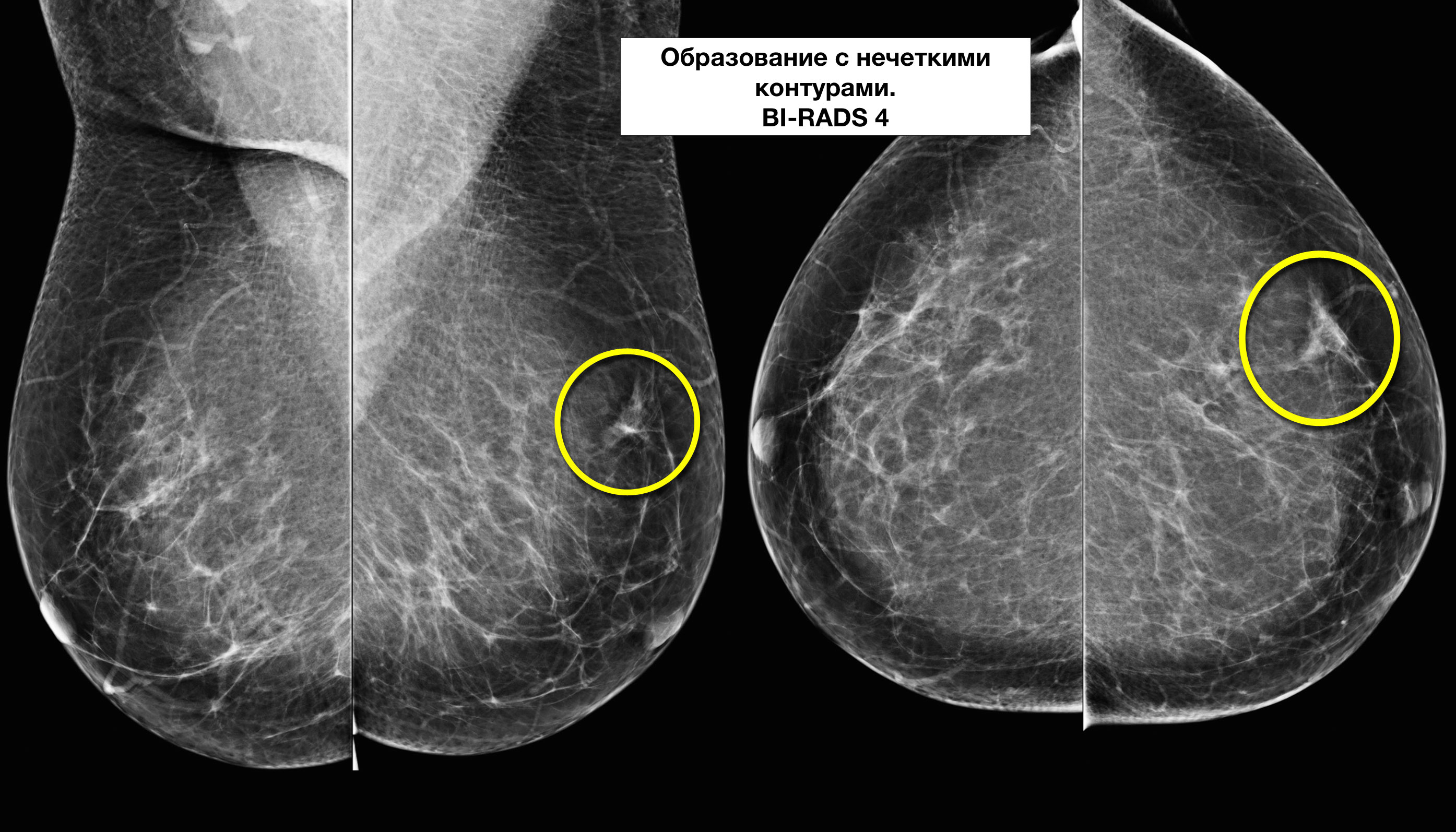
Нечеткость контура узлового образования связана с инфильтрацией окружающих тканей, усилением сосудистого рисунка.
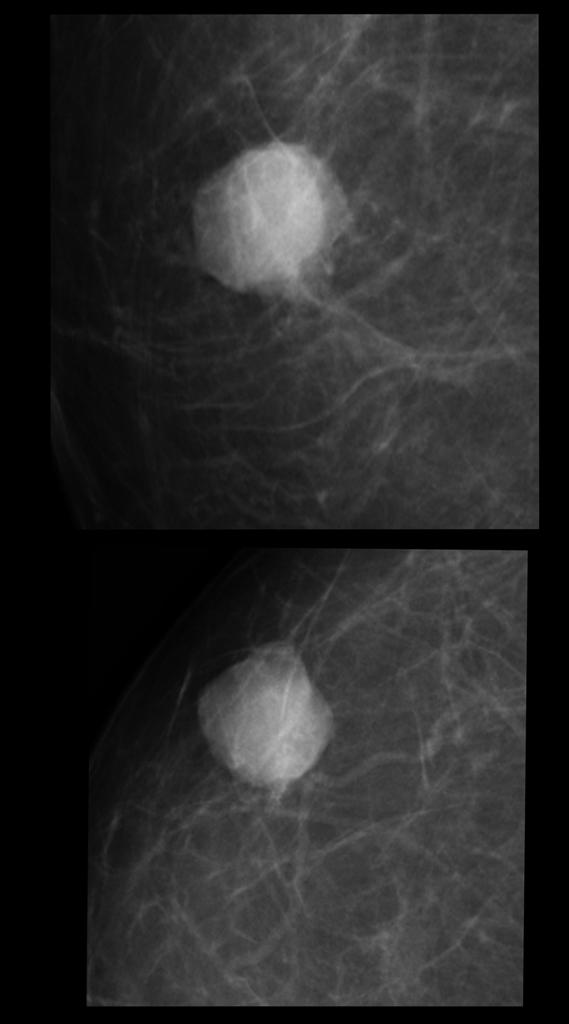
В большинстве случаев нечеткость контура указывает на злокачественность процесса (особенно при спикулообразных тяжах), однако при выявлении «хвоста кометы» необходимы дополнительные исследования – сонография, так как нечеткость контура может встречаться при фиброаденомах, кистах, гематомах, РМЖ в кисте и т. д.
Ниже на представленном снимке визуализируется симптом хвоста кометы.
Размытость контура образования встречается при злокачественных опухолях молочной железы и воспалительных заболеваниях (абсцесс).
Из всех опухолевых и опухолевидных процессов только жировая ткань может выглядеть более прозрачной по сравнению с окружающим фоном молочной железы. Поэтому диагностика липом, жировых кист, галактоцеле и т. д. не представляет трудностей.
Высокое интенсивное затемнение на снимке вызывает любой патологический процесс продуктивного или экссудативного порядка (доброкачественная опухоль, киста, РМЖ, саркома и т. д.).
Затемнения неоднородной плотности обусловлены наличием жировых элементов в патологическом очаге и встречаются при фиброаденолипомах, листовидных опухолях, галактоцеле, гамартомах, увеличении лимфатических узлов.
Только анализ контура, состояния окружающих тканей, структуры образования не всегда позволяет дифференцировать различные процессы в молочной железе. Часто приходится прибегать к УЗ-исследованию. Именно в таких случаях необходимо пользоваться BI-RADS-категорией 0. Необходимость дополнительного исследования.
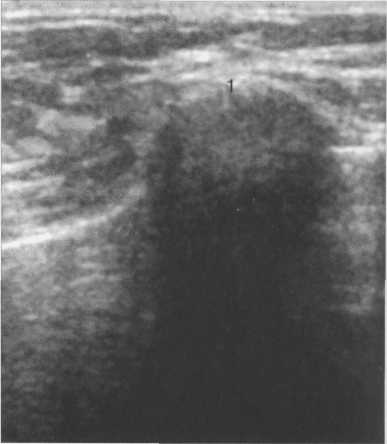
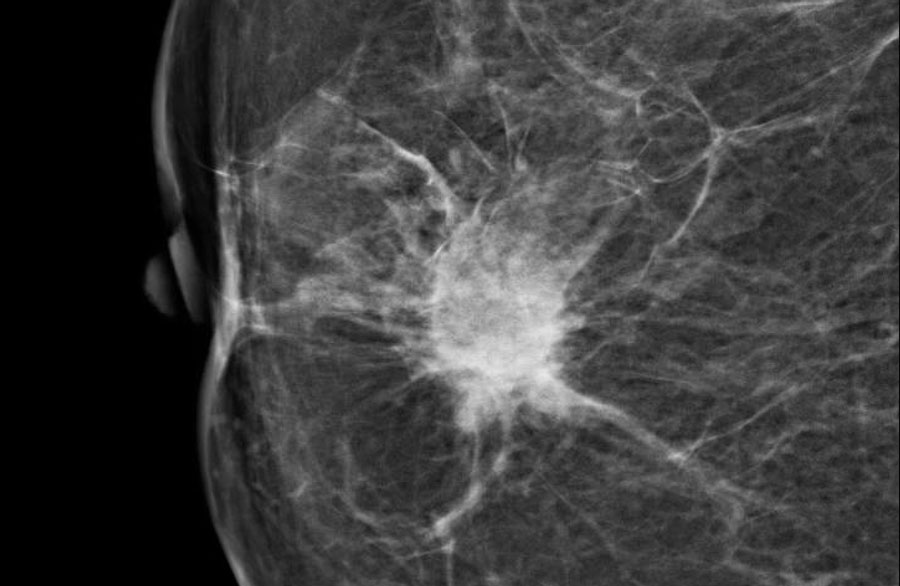
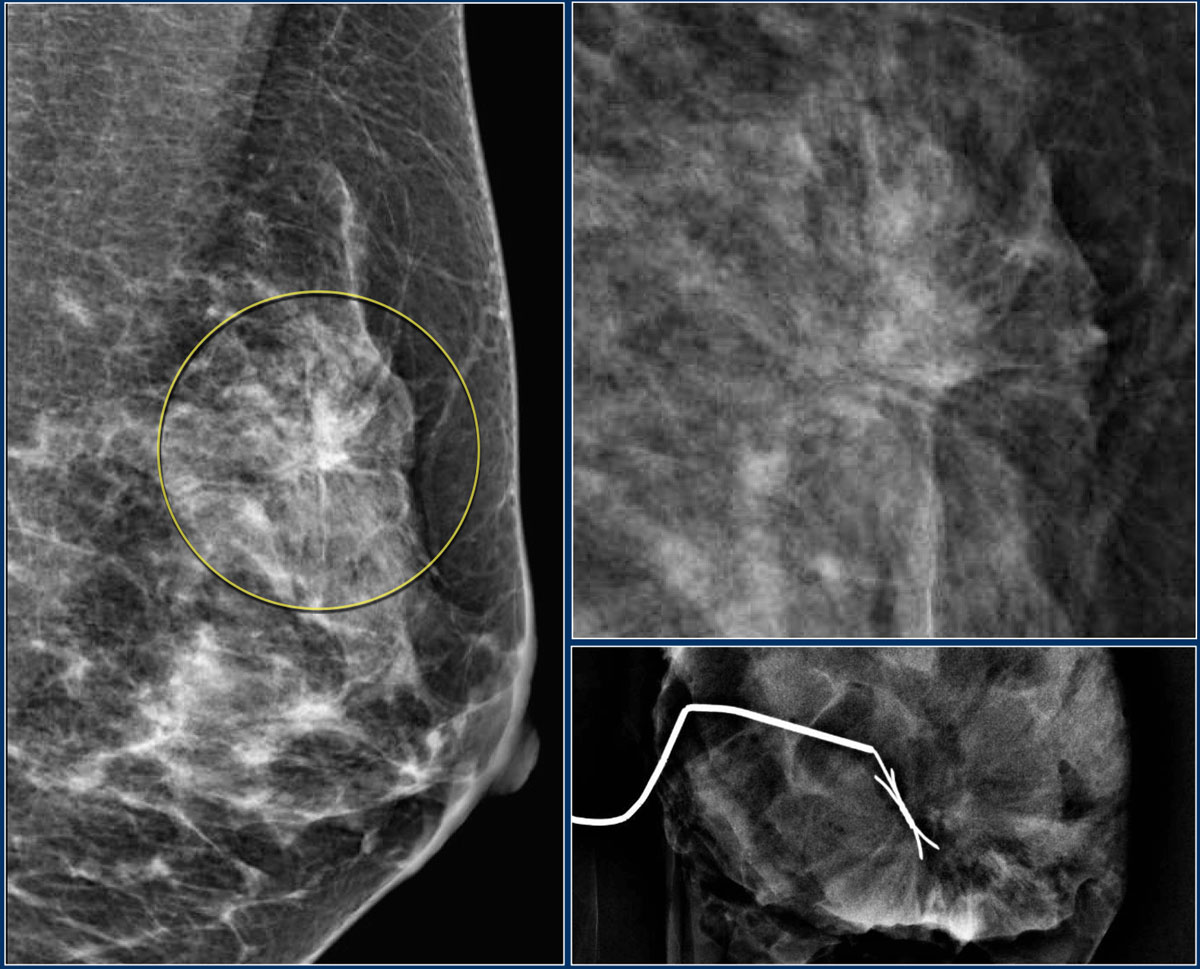
Большинство непальпируемых РМЖ выявляется как маленькие (менее 10 мм) звездчатые структуры. При выявлении тяжистых звездчатых изменений необходим тщательный анализ полученной информации. В первую очередь нужно убедиться, что данные изменения не являются суммацией теней различных структур ткани молочной железы. Для этого необходимо сделать дополнительные прицельные снимки и снимки с увеличением. При подтверждении изменений на дополнительных снимках следует анализ структуры звездчатого поражения. Возможно выявление двух вариантов: «черная звезда» – отсутствует плотный центр в центральной части, множественные овальные или округлые участки просветления, лучистые структуры имеют множество параллельных мелких линий (подобно метле), никогда не достигают кожи; «белая звезда» – плотная центральная часть, выраженные спикулы во всех направлениях, которые достигают кожи.
Выявление «белой звезды» крайне подозрительно на рак молочной железы и требует морфологической верификации. При обнаружении «черной звезды» необходимо выяснить наличие предварительных хирургических вмешательств и пункций в этой зоне молочной железы для проведения дифференциальной диагностики между посттравматическим жировым некрозом (фиброзом после хирургической операции) и РМЖ.
Плотность образования
Анализ плотности (соотношение степени рентгеновского ослабления сигнала зоны поражения относительно ослабления сигнала от равного объема железистой ткани молочной железы):
Нарушение архитектоники
Дифференциальный диагноз при нарушении архитектоники
Нарушение архитектоники — это состояние также порой сопряжено в сочетании с развитием злокачественного объемного процесса (в том числе карциномы).
Асимметрия
Классификация
Общая асимметрия — объем железистой ткани в одной МЖ значительно больше. При отсутствии нарушения архитектоники, злокачественных кальцинатов и пальпируемого образования — вариант нормального строения.
Фокальная или очаговая асимметрия — участок железистой ткани, определяемый в 2-х проекциях, без наличия определённых границ и который нельзя описать как образование (нет всех критериев определения объёмного образования). Может оказаться нормальным участком ткани МЖ, доброкачественной находкой (рубец после биопсии), так и признаком злокачественного процесса.
При глобальной асимметрии в патологический процесс вовлечено более, чем четверть молочной железы. Наиболее частые причины данной патологии — это вариант нормы, доброкачественной находкой (рубец после биопсии), псевдоангиоматозная гиперплазия.
Развивающаяся или нарастающая асимметрия. Данный термин используют при сравнении с предыдущими исследованиями, когда изменения ранее были менее выражены.
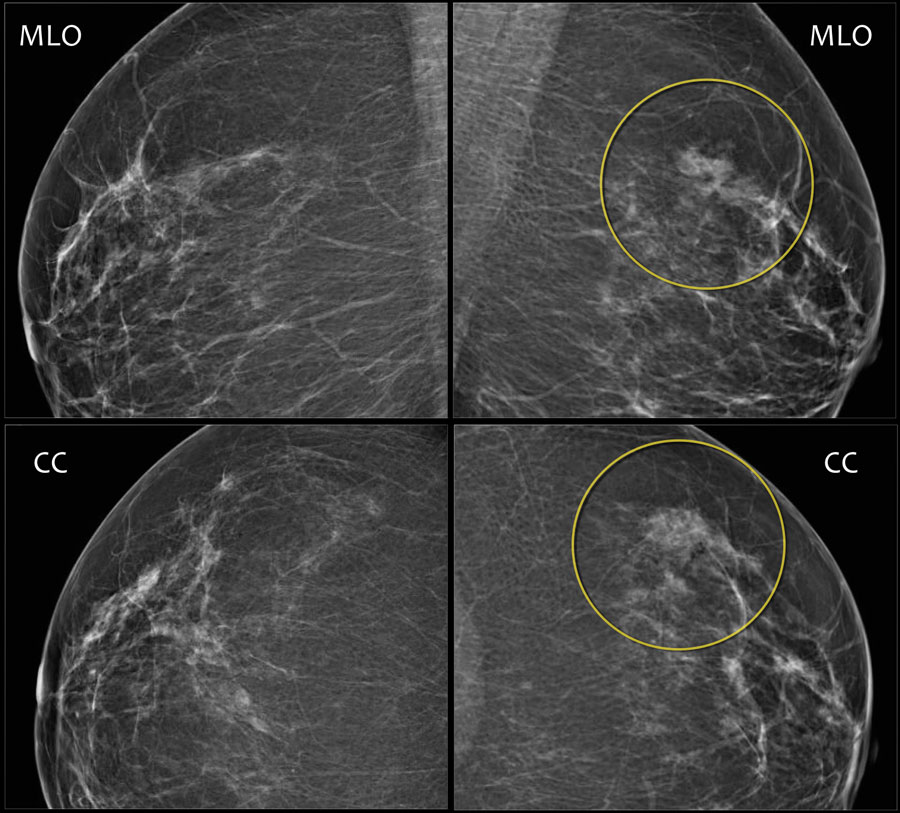
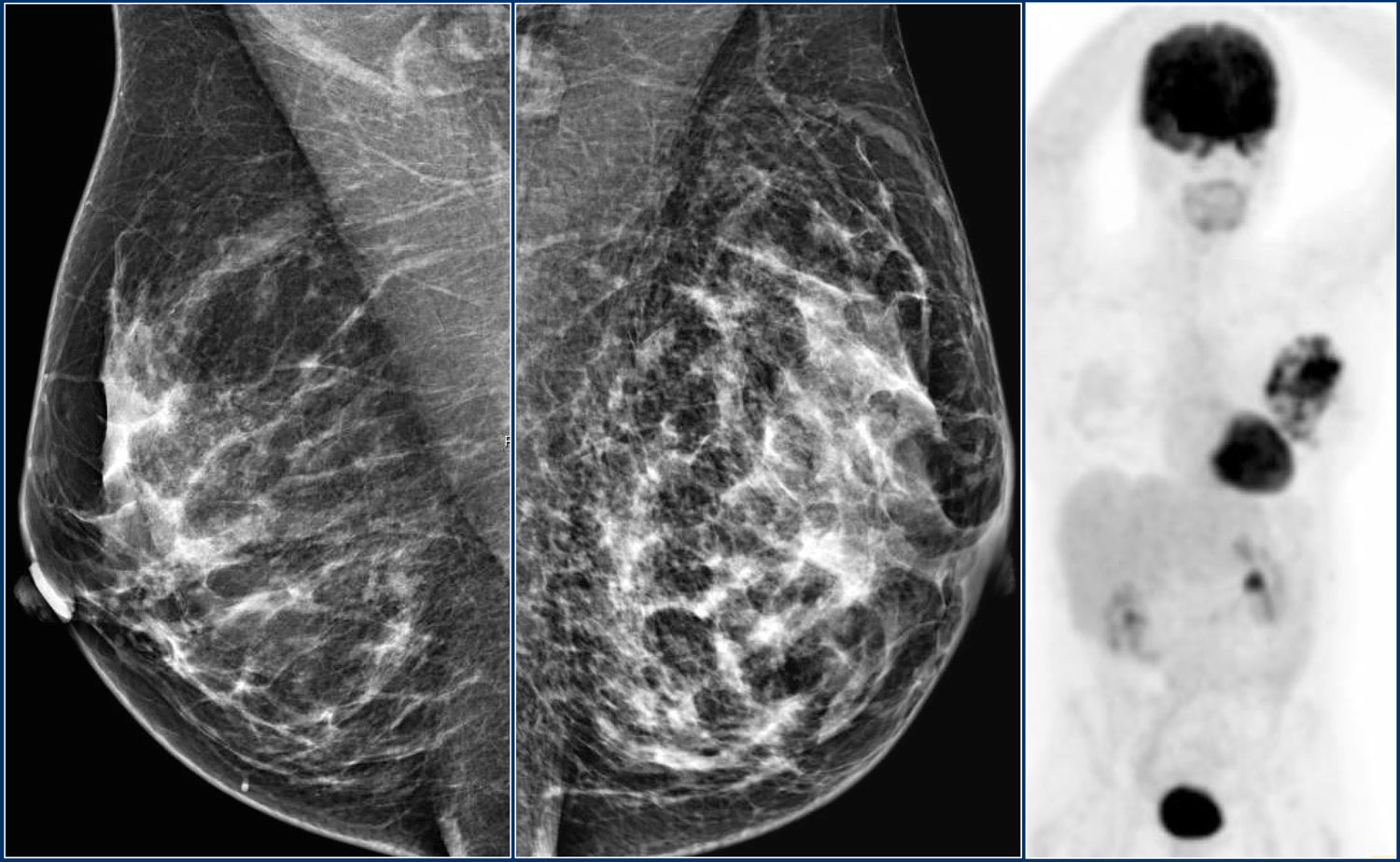
Ниже представлены маммограммы левой и правой молочной железы в двух проекциях, на которых визуализируется асимметричность, но по данным УЗИ признаков объемного образования не были выявлены.
Все выше перечисленные характерны для злокачественного образования.
На УЗИ были выявлены множественные мелкие образования, что соответствует в большей степени аденокарциноме. После ПЭТ/КТ был поставлен диффузная инфильтративная карцинома.
Дифференциальный диагноз: асимметрия или образование.
Все типы асимметрии имеют разные типы контуров или краев в отличии от образований также не имеют признаков объемного образования. Для асимметрии характерно унилатеральное расположение без зеркальной корреляции в противоположной железе и строение аналогичное области фиброзно-железистой ткани.
При асимметрии граница патологических изменений вогнутая, а структура неоднородная (гиперплотные области и включения жира). В то время, как при образованиях внешние границы — выпуклые, что касаемо структуры плотность в центре выше, чем на периферии.
При описании асимметрии термин плотность некорректно использовать так, как данный термин используют при описании объемных образований в сравнении с обычной железистой тканью.
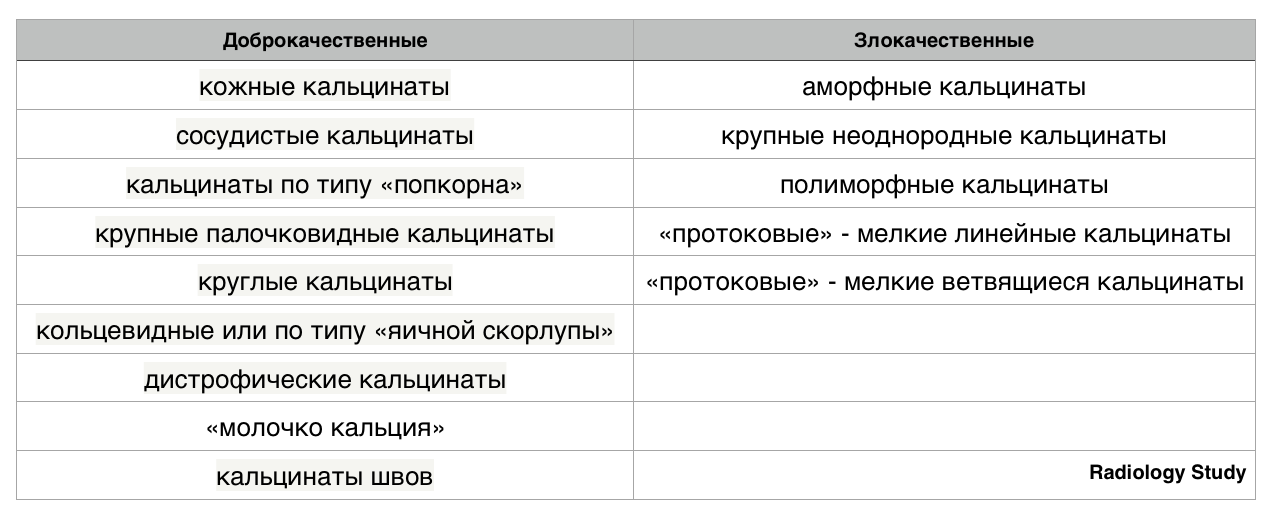
Кальцификация
Доброкачественные кальцификаты:
Злокачественные кальцинаты
Описание распределения кальцинатов:
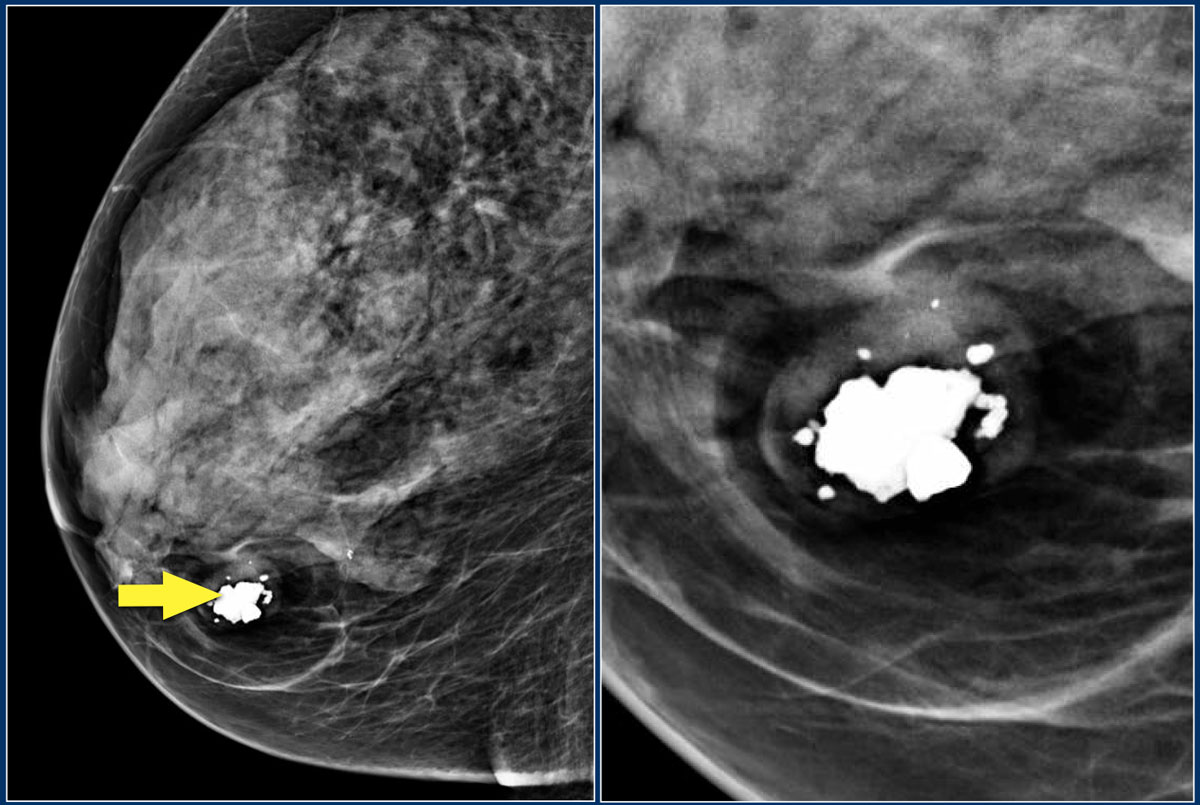
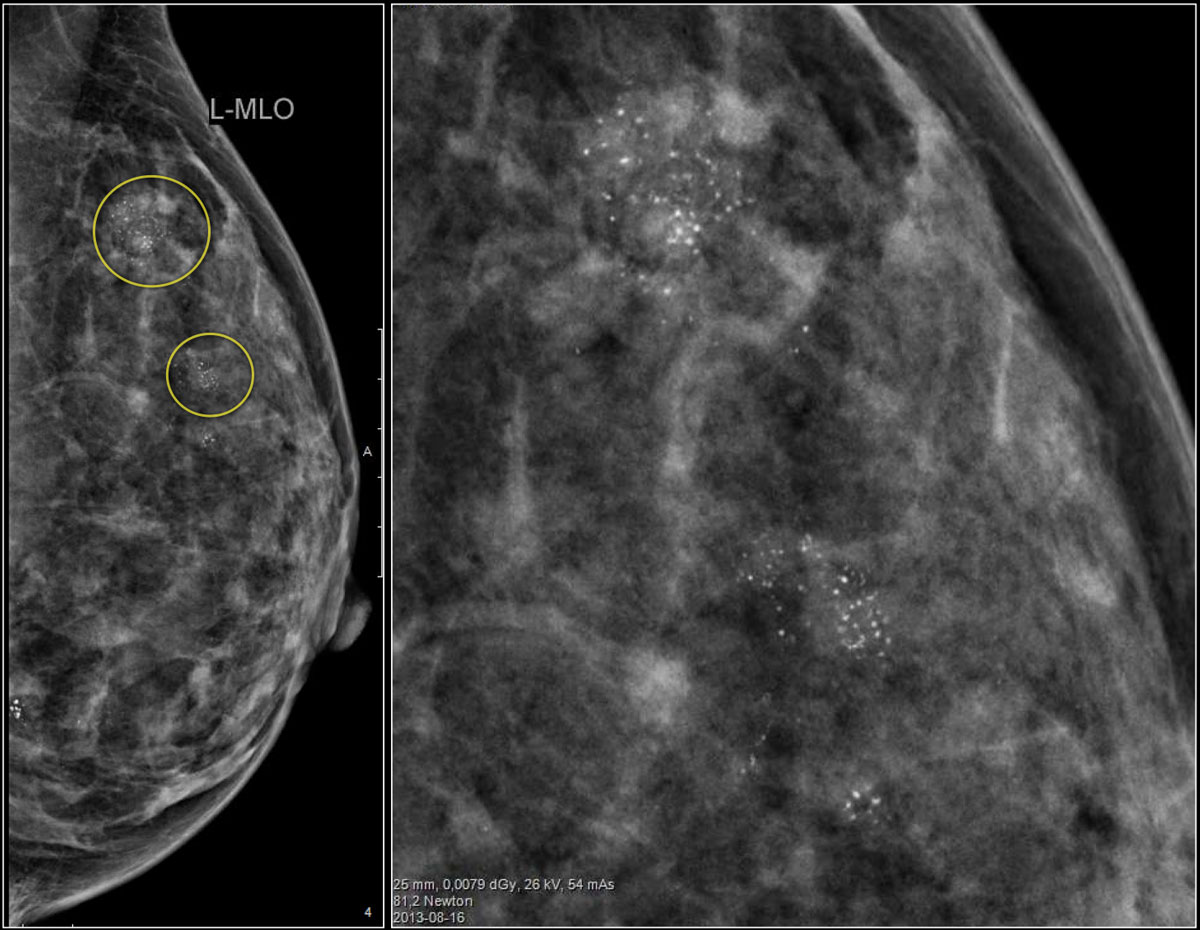
Ниже представлен пример кальцификации. Попробуйте описать патологическую кальцификацию, а затем продолжите чтение.
Мультифокальная дуктальная карцинома с участками инвазивной карциномы.
Описание локализации патологических признаков