фибрильнуло сердце что значит
Фибрилляция предсердий
Примерно у 1/3 пациентов можно обнаружить скрытое течение аритмии, т.е. они даже не подозревают о ее существовании. В этой связи, при наличии нерегулярного пульса следует обязательно проверить ЭКГ, провести холтеровское мониторирование, чтобы подтвердить или опровергнуть диагноз, т.к. риск инсульта повышается даже при коротких и фактически неощутимых эпизодах ФП.
По длительности и специфике течения фибрилляции предсердий выделяют 5 видов: впервые обнаруженная, пароксизмальная (самопроизвольно прекращается, как правило, в первые двое суток; длительность может достигать недели), персистирующая (не прекращается, длится более 7 дней и для устранения требует лекарственной или электрической кардиоверсии – то есть, нормализации ритма), длительная персистирующая (наблюдается год и более, при этом для ее лечения выбирается стратегия восстановления правильного синусового ритма) и постоянная (если и доктор и пациент считают допустимым сохранение аритмии, либо если все попытки нормализации ритма или кардиохирургической терапии не принесли успеха).
Лечение фибрилляций предсердий
Цели лечения ФП — улучшение самочувствия обратившегося пациента и профилактика опасных сердечно-сосудистых осложнений.
Облегчение симптомов может достигаться как коррекцией частоты сокращений сердечной мышцы в пределах допустимых величин, так и восстановлением правильного синусового ритма посредством различных методик (электрической кардиоверсии, лекарственных препаратов направленных против аритмии, либо операции катетерной аблации левого предсердия).
Профилактика осложнений, которые могут возникнуть из-за ФП, включает противотромботическую («разжижающую кровь») терапию и лечение других имеющихся заболеваний сердца.
Важно помнить, что пациенты, которым планируется восстановление правильного ритма, подвержены риску появления инсульта. Поэтому применение антикоагулянтной («разжижающей кровь») терапии является непременным условием перед плановой электрической кардиоверсией если ФП длится более двух суток или время ее появления неизвестно. Как правило, длительность адекватной антикоагулянтной терапии должна составлять не менее 3-х недель перед проведением плановой кардиоверсии (восстановление правильного ритма сердца) и не менее месяца после ее осуществления. Сократить этот срок позволяет использование метода чреспищеводной эхокардиографии (для исключения внутрисердечных тромбов).
Выбор первоначальной тактики лечения больного ФП строится на основе таких факторов как тип ФП, возраст и уровень физической активности пациента, выраженность клинической симптоматики (одышка, отеки, потери сознания, головокружения, колебания артериального давления), наличие структурных заболеваний сердца и др. Так, при пароксизмальной ФП, особенно у пациентов молодого возраста с выраженной клинической симптоматикой аритмии, при отсутствии либо невысокой степени выраженности структурных заболеваний сердца, в качестве первоначальной стратегии чаще выбирают восстановление правильного синусового ритма. У пожилых, малоактивных больных без выраженной клинической симптоматики, имеющих выраженные структурные изменения сердца, обычно выбирают стратегию достижения оптимальной частоты сердечных сокращений (ЧСС).
Для урежения ЧСС у пациентов могут использоваться различные лекарственные препараты. Если заболевание рецидивирует на фоне структурных заболеваний сердца, выбор антиаритмических препаратов ограничен лишь некоторыми представителями III класса (амиодарон, соталол). В большинстве случаев на начальном этапе терапии используют бета-адреноблокаторы, которые контролируют сердечные сокращения. Амиодарон назначается в случаях, если другие антиаритмические препараты не дали нужного результата, или если имеются серьезные структурные заболевания сердца, а так же сердечная недостаточность.
Хирургическая аблация обычно проводится в сочетании с реконструктивными операциями на клапанах сердца и реже в сочетании с реваскуляризирующими операциями, которые осуществляются на открытом сердце в условиях искусственного кровообращения (АКШ). Благодаря такому вмешательству в 75-95% случаев удается добиться отсутствия ФП на срок 15 лет.
Если вам необходимо лечение фибрилляции предсердий, вы можете обратиться к специалистам наших медицинских центров. Диагностика и лечение проводятся опытными врачами на современном оборудовании.
Фибрилляция предсердий (мерцательная аритмия)
Фибрилляция предсердий (мерцательная аритмия)
Больше 75-80% всех аритмий, которые выявляются у населения, составляет такая патология как фибрилляция предсердий. На территориях постсоветского пространства этот термин часто заменяют синонимом – мерцательная аритмия.
Актуальность данного заболевания сердца высока, ведь эта аритмия в трети случаев развивается не у пациентов пожилого возраста с букетом сопутствующей патологии, а у молодых, трудоспособных людей. Особенно важен тот факт, что часто, развиваясь на структурно нормальном сердце, фибрилляция предсердий приводит к изменению морфологии органа и запускает порочный круг осложнений.
Описание болезни
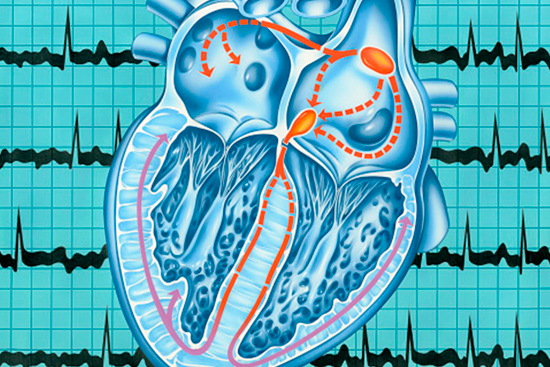
Суть мерцательной аритмии заключается в том, что вместо слаженного сокращения обоих предсердий в ответ на импульс из синусового узла, атриальные мышечные волокна сокращаются хаотически. Это связано с нарушением проведения электросигнала по проводящим путям к мышечным клеткам предсердий.
По ряду причин при фибрилляции предсердий возбуждения волокон происходит не волнообразно, как в норме, а сравнимо со вспышками. При этом импульс не просто проходит сквозь ткани предсердий, он в них «застревает» и разбивается на части. Блуждая по миокарду, эти волны блокируют работу основного водителя ритма.
Сокращения желудочков в результате этих процессов так же становятся хаотичными, так как прийти к предсердно-желудочковому узлу могут и несколько стимулов один за другим, а может наблюдаться пауза, пока электроимпульсы блуждают по другим отделам предсердий.
Из-за такого асинхронизма сокращений мышечных волокон уменьшается скорость кровотока в предсердиях, что приводит к образованию в них тромботических масс. Также это ведет к нарушению активной фазы наполнения желудочков, ведь 25-30% объема крови в них нагнетается за счет слаженного сокращения предсердий. Отсутствие этого этапа наполнения резко снижает эффективность работы сердца.
Классификация
Основной принцип классификации мерцательной аритмии заключается в учете временного фактора:
Итак, впервые выявленной фибрилляцией предсердий следует считать любой ее вид, не зависимо от длительности или тяжести симптоматики, который ранее не был зарегистрирован у данного пациента.
Пароксизмальная форма мерцательной аритмии ставится при длительности симптомов не более 7 суток. Чаще всего в пределах первых двух суток от момента ее развития возможно спонтанное восстановление ритма, однако с течением времени эти шансы падают, а взамен возрастает риск тромбообразования и осложнений, которые с ним связаны.
Персистирующая форма ставится лечащим врачом в случае, когда приступ мерцательной аритмии сохраняется более недели, но восстановление ритма все еще возможно и планируется любым из доступных методов (медикаментозным или при помощи электроимпульсной терапии). При этой форме особое место занимает лекарственная антикоагулянтная подготовка к кардиоверсии.
Если же сроки мерцательной аритмии даже перешагнули за 7 дней, но восстановление нормального ритма все еще в планах, в графе «Диагноз» указывается длительно персистирующая форма. Этот вариант используют в тех случаях, когда в предсердии пациента успели сформироваться тромбы и необходимо время для их рассасывания, чтобы избежать фатальных осложнений.
В случаях, когда по каким-либо причинам восстанавливать синусовый ритм пациенту не показано, то используется термин «постоянная форма». Такое возможно, например, у пациентов с значительными структурными изменениями сердца, в этом случае гораздо безопаснее назначить специфическое лечение, чем пытаться восстановить ритм.
Классифицируется мерцательная аритмия еще и по частоте сокращений желудочков:
Кроме этого так же существует несколько отдельных форм фибрилляции предсердий:
Факторы риска
В первую очередь факторами риска развития мерцания предсердий являются различные нарушения морфологической структуры сердца: врожденные и приобретенные пороки, кардиомиопатии, перикардиты и миокардиты, возрастное ремоделирование сердца. Также увеличивать вероятность возникновения этого нарушения ритма могут и такие заболевания как:
Интересным фактом является и то, что хроническая сердечная недостаточность может развиваться как следствие фибрилляции предсердий, а может быть провоцирующим фактором ее возникновения.
Достаточно редко причиной развития мерцательной аритмии может быть наличие опухоли сердца.
Патогенез
Запуск порочного круга фибрилляции предсердий обычно связан либо с появлением участков патологической импульсации в предсердиях, либо с наличием фиброзированных очагов в мышечной ткани, которые не проводят возбуждение и тем самым вызывают рассинхронизацию активности миокардиоцитов. Иногда в патогенезе данного заболевания могут в равной степени играть оба фактора.
Клиническая картина
Мерцательная аритмия специфических симптомов практически не имеет, все ее признаки с той или иной долей вероятности встречаются при других кардиологических и даже неврологических болезнях. Обычно пациенты жалуются на резкую общую слабость, чувство дискомфорта в загрудинной области, головокружение, тошноту, приступы учащенного сердцебиения или неритмичности работы сердца. В зависимости от тяжести сопутствующей патологии и формы аритмии могут появляться и симптомы сердечной недостаточности (одышка, слабость, периферические отеки). Однако в части случаев фибрилляция предсердий протекает практически бессимптомно, вплоть до того, что первым ее проявлением может стать развитие ишемического инсульта.
Диагностика
Наиболее доступный и простой способ диагностики мерцания предсердий – это электрокардиографическое исследование, более известное под короткой аббревиатурой «ЭКГ». Этот метод широко распространен и позволяет оценить вид аритмии у пациента, подсчитать частоту желудочковых сокращений и оценить сопутствующие изменения. Так, благодаря ЭКГ, можно обнаружить не только саму мерцательную аритмию, но и обнаружить признаки ишемии, синдромов предэкзитации желудочков, наличие блокад проведения по АВ-узлу и ножкам Гиса. Все эти нюансы в дальнейшем будут влиять на подбор индивидуальной схемы лечения для больного.
В случае если мерцательная аритмия имеет преходящий характер и зафиксировать на приеме у врача ее не удалось, то рекомендуется провести Холтеровское мониторирование ЭКГ. Это исследование проводится при помощи портативного аппарата, который считывает со специальных электродов и сохраняет кардиограмму в течении целых суток, а при необходимости и дольше. При этом пациент должен вести свой обычный образ жизни и документировать в специальном дневнике свою активность и самоощущение при этом. Такая процедура дает возможность оценить относительную переносимость физических нагрузок, виды, длительность и частоту приступов аритмий, которые возникают в течении дня.
Следующим обязательным этапом обследования больного с фибрилляцией предсердий является ультразвуковое исследование сердца. Этот метод позволяет оценить наличие структурных изменений, которые могут влиять на прогноз и принципы лечения. Когда планируется восстановление синусового ритма у пациента с персистирующей или длительно персистирующей формой, обязательно проводится чреспищеводное эхо-исследование сердца (вариант УЗИ), которое позволяет оценить наличие тромбов в полости предсердий, определяя этим агрессивность антикоагулянтной терапии.
Последним, но отнюдь немаловажным методом диагностики мерцательной аритмии является опрос больного и сбор анамнеза. Благодаря этому можно не только установить жалобы пациента, но и определить длительность и частоту приступов, а также предположить провоцирующие факторы.
Осложнения
Фибрилляция предсердий, не смотря на всю кажущуюся безобидность отдельных проявлений или даже вообще бессимптомность течения, грозна своими осложнениями. Наиболее тяжелые из них связаны с быстрым тромбообразованием в полостях предсердий. Отрыв даже крошечного кусочка загустевших кровяных масс может привести к закупорке сосуда в головном мозге, в результате чего развивается острое нарушение кровообращения – инсульт.
Согласно статистическим данным около 20% людей, которые в своей жизни переносили инсульт, имели в анамнезе указания на мерцательную аритмию.
Следует отметить, что иногда встречается закупорка и других артерий периферического кровеносного русла.
Длительный анамнез фибрилляции предсердий приводит к расширению атриальных полостей, отсутствию систолы предсердий, что выливается в снижение сердечного выброса и развитие симптомов сердечной недостаточности.
Кроме осложнений самой мерцательной аритмии, могут наблюдаться также осложнения ее лечения. Обычно это повышение риска кровотечений на фоне антикоагулянтов, но не стоит забывать, что риск инсульта обычно несоизмеримо выше.
Лечение
— Антикоагулянтная терапия является ключевым фактором профилактики тромбоэмболических осложнений. При этом идеальные препараты для расплавления тромба и профилактики его появления будут существенно отличаться при разных формах мерцательной аритмии. Так с этими целями могут применяться хорошо известные препараты гепариновой группы и варфарин, иногда предпочтение отдается сравнительно новым антикоагулянтам: дабигатрану или ривароксабану.
Для выбора оптимальной схемы лечащий врач руководствуется не только инструкцией к применению того или иного средства, но и особенностями клинической ситуации, поэтому не стоит назначать подобные средства себе самостоятельно.
— Стратегия контроля ритма (Электрическая кардиоверсия, Фармакологическая кардиоверсия, Длительный контроль ритма). Если размеры предсердий не превышают нормальных размеров, то чаще всего применяется метод восстановления ритма из синусового узла в качестве основного. Такой метод лечения наиболее физиологичен для пациента и позволяет избежать некоторых негативных последствий фибрилляции предсердий.
В зависимости от условий стационара, в который поступил пациент, ему может быть произведена медикаментозная или электрическая кардиоверсия.
Фармакологическое восстановление ритма заключается в введении антиаритмических препаратов, чаще всего это амиодарон. В результате инфузии лекарства нарушается механизм «порочного круга» мерцательной аритмии и восстанавливается активность синусового узла. Этот метод широкодоступен, так как не требует специального оборудования, достаточно аппарата ЭКГ и системы для внутривенных вливаний, однако ограниченно эффективен.
Электрическая кардиоверсия – наиболее современный вариант восстановления ритма при фибрилляции и является процедурой выбора при наличии соответствующего оборудования в больнице.
После восстановления ритма каким-либо из указанных способов, пациенту назначаются пероральные формы лекарств, которые необходимы для профилактики аритмий и/или для более быстрого купирования приступа.
— Стратегия контроля частоты сердечных сокращений. Этот подход предусматривает отказ от восстановления синусового ритма, но в то же время не отказ от лечения вовсе. Усилия медиков направляются на нормализацию частоты, с которой сокращаются желудочки при помощи лекарств. Рекомендованная ЧСС в спокойном состоянии – 60-80 в одну минуту, но при нагрузке допускается прирост до 115 ударов.
— Катетерная абляция у пациентов с фибрилляцией предсердий направлена на изоляцию очагов аритмогенеза и имеет хорошие результаты: около 80% удачных результатов. Абляция успешно используется также для лечения мерцательной аритмии, которая не поддается адекватному контролю с помощью медикаментов.
— Фибрилляция предсердий после операций на сердце, к сожалению, нередкое осложнение подобных вмешательств. Хотя картина этой патологии будет идентичной другим видам мерцательной аритмии, но природа ее несколько иная: интраоперационная травма предсердий, нарушение электролитного баланса, отек тканей сердца и др. В зависимости от длительности и сложности кардиохирургии, а так же от применения искусственного кровообращения, риск послеоперационного мерцания предсердий может колебаться в широких пределах. Однако правильная предоперационная подготовка, прием лекарственных средств-антиаритмиков и точное выполнение инструкций врача позволяют снизить риск подобных осложнений в несколько раз.
Прогноз
Помните, что препараты и их дозировки для терапии мерцания предсердий должны подбираться только врачом.
Фибрилляция предсердий (мерцательная аритмия) – что должен знать пациент
Фибрилляция предсердий (ФП), или мерцательная аритмия (многие врачи до сих пор называют ее так), – одно из самых частых нарушений ритма. У пожилых людей встречается чаще, чем у молодых. Давайте вместе разберемся, почему она возникает – причины мерцательной аритмии – и чем может быть опасна для человека.
Что такое фибрилляция предсердий?
Формы
Мерцательная аритмия (фибрилляция предсердий) может быть приступообразной или хронической. Если приступы аритмии (пароксизмы) длятся недолго (от нескольких минут до 7 дней) и нормальный ритм восстанавливается самопроизвольно, такая форма фибрилляции предсердий называется пароксизмальной.
Может ли фибрилляция предсердий быть опасной для здоровья?
Симптомы фибрилляции предсердий (мерцательной аритмии)
Причины мерцательной аритмии (фибрилляции предсердий)
Причины, которые приводят к фибрилляции предсердий (мерцательной аритмии), могут быть разные. Фибрилляция предсердий может быть самостоятельным заболеванием (идиопатическая форма), однако гораздо чаще мерцательная аритмия ритма появляется у людей, страдающих сердечно-сосудистыми заболеваниями: пороки клапанов сердца, ишемическая болезнь сердца, гипертония, кардиомиопатии, перикардит и миокардит, операции на сердце. Также в группу риска заполучить мерцательную аритмию входят люди, страдающие патологией щитовидной железы (гиперфункция щитовидной железы – тиреотоксикоз, или «токсический зоб»). Иногда нарушение ритма – первое проявление заболевания щитовидной железы, поэтому при первом пароксизме фибрилляции предсердий врачи всегда проводят ее обследование.
Очень подробно и наглядно о фибрилляции предсердий рассказывает следующий ролик (на английском языке):
Также частой причиной фибриляции предсердий является злоупотребление алкоголем. Частый прием алкоголя нарушает уровень и баланс электролитов в крови (ионы калия, натрия и магния очень важны при работе любых мышц, но в первую очередь – сердечной) и оказывает прямое токсическое действие на сердце, приводя к расширению предсердий и желудочков, снижению сократительной функции. Возможно появление мерцательной аритмии у пациентов с хроническими заболеваниями легких, на фоне общих тяжелых заболеваний, патологии желудочно-кишечного тракта (рефлюкс-эзофагит, грыжа пищеводного отверстия диафрагмы) – это тоже одна из причин фибрилляции предсердий, или мерцательной аритмии.
Фибрилляция предсердий: что делать, как лечить?
Диагностика мерцательной аритмии (фибрилляции предсердий) основывается на записи электрокардиограммы (ЭКГ). Иногда фибрилляция предсердий протекает бессимптомно и выявляется случайно, например, когда ЭКГ записывают при проф. осмотре или во время стационарного лечения по поводу другого заболевания. Однако чаще всего пациент обращается к врачу с жалобами на перебои в работе сердца, приступы учащенного неровного сердцебиения, которые могут сопровождаться слабостью, одышкой, потливостью, головокружением, чувством «внутренней дрожи», болями в области сердца и снижением артериального давления. Когда приступ случается внезапно, следует обязательно обратиться к врачу или вызвать бригаду «скорой помощи». Очень важно, чтобы запись ЭКГ была сделана именно в время приступа – врач сможет точно определить характер аритмии, поставить диагноз и назначить правильное лечение.
Если приступы случаются достаточно часто, но их не удается «поймать» на обычной ЭКГ, пациента направляют на суточное мониторирование ЭКГ (холтер, холтеровское мониторирование). В течение 24 часов (и более, в зависимости от аппарата) регистрируется ЭКГ больного и в электронном виде записывается специальным прибором размером с ладонь, который пациент носит с собой. Запись обрабатывается на компьютере, и если за время проведения обследования у пациента случались приступы аритмии, они будут зафиксированы и документально подтверждены. Врач получит всю необходимую информацию.
Может случиться, что во время проведения холтеровского мониторирования приступ не возникнет. Потребуется повторное исследование, и так до тех пор, пока аритмию не «поймают». Если приступы случаются редко, это сделать очень сложно. В таких случаях врач может рекомендовать исследование, позволяющее спровоцировать появление приступа – чреспищеводную стимуляцию предсердий (ЧПСП). При проведении ЧПСП через нос пациента в пищевод вводится тонкий электрод, который устанавливается на уровне предсердий и с помощью специального прибора позволяет наносить на сердце электрические импульсы. При возникновении пароксизма ФП проводится запись ЭКГ, затем синусовый ритм восстанавливается. ЧПСП проводится только в стационаре, в специальных отделениях, специализирующихся на лечении нарушений сердечного ритма.
Пароксизм фибрилляции предсердий – что делать?
Если приступ неровного учащенного сердцебиения возник у вас впервые, необходимо сразу же обратиться к врачу или вызвать бригаду «скорой помощи». Даже если вы хорошо себя чувствуете. Помните – очень важно зафиксировать приступ на ЭКГ. Приступ может закончиться самостоятельно через некоторое время, но восстанавливать правильный ритм необходимо в течение первых двух суток. Чем больше времени пройдет от начала пароксизма, тем сложнее сердцу восстановить нормальную работу и выше риск образования тромбов в камерах сердца. Если от начала приступа прошло больше двух суток или вы точно не знаете время его возникновения, восстанавливать сердечный ритм необходимо только под наблюдением врача после обследования камер сердца на эхокардиографии, ЭхоКГ (для исключения уже сформировавшихся тромбов) и специальной подготовки препаратами, разжижающими кровь (для предотвращения тромбообразования).
Если пароксизмы мерцательной аритмии (фибрилляции предсердий) возникают часто, необходимо вместе с врачом разработать план ваших действий во время приступа. При хорошей переносимости аритмии и при коротких (не более 24 часов) приступах аритмии, которые часто заканчиваются самостоятельно, можно не предпринимать специальных действий. Необходимо продолжать прием препаратов, рекомендованных врачом, не изменяя дозы. Ваш врач может рекомендовать при возникновении приступа разовый прием антиаритмического препарата в дополнение к базовой терапии или временное увеличение дозы уже принимаемых медикаментов. Если во время пароксизма фибрилляции предсердий самочувствие значительно ухудшается, или аритмия продолжается больше суток, обращение к врачу обязательно.
Что «лучше» – приступы или постоянная мерцательная аритмия (фибрилляция предсердий)?
Долгое время врачи считали, что единственным оптимальным результатом лечения является восстановление правильного, синусового ритма. И сейчас в большинстве случаев врач посоветует вам всеми способами восстанавливать и удерживать синусовый ритм. Однако не во всех случаях. Исследования показали, что в случае невозможности эффективного сохранения восстановленного синусового ритма (когда сердце постоянно «срывается» в фибрилляцию предсердий), постоянная фибрилляция предсердий (мерцательная аритмия) с медикаментозным контролем частоты сердечных сокращений около 60 ударов в минуту – безопаснее, чем частые пароксизмы мерцательной аритмии (особенно затяжные, требующие введения высоких доз антиаритмических препаратов или проведения электроимпульсной терапии).
Решение о целесообразности восстановления синусового ритма или сохранения постоянной формы фибрилляции предсердий принимает врач. В каждом случае такое решение индивидуально и зависит от причины развития аритмии, заболевания, на фоне которого она возникла, от ее переносимости и эффективности проводимого для удержания правильного ритма лечения мерцательной аритмии.
Затянувшийся более двух суток приступ необходимо лечить только под наблюдением врача, после специальной подготовки. В случае удачного восстановления синусового ритма врач проведет коррекцию постоянной антиаритмической терапии и посоветует прием препаратов, разжижающих кровь, как минимум в течение месяца после кардиоверсии.
Лечение фибрилляции предсердий (мерцательной аритмии)
Существует несколько способов лечения фибрилляции предсердий (мерцательной аритмии) – восстановления синусового ритма. Это прием антиаритмических препаратов внутрь, введение антиаритмических препаратов внутривенно и кардиоверсия (электроимпульсная терапия, ЭИТ). Если восстановление ритма врач проводит в поликлинике или на дому у пациента, чаще всего начинают с внутривенных препаратов, затем – прием таблеток. Процедура проводится под контролем ЭКГ, врач наблюдает пациента 1-2 часа. Если восстановления синусового ритма не произошло, пациента госпитализируют в стационар. В стационаре также могут вводить препараты внутривенно, но если время ограничено (длительность приступа приближается к концу вторых суток) или пациент плохо переносит пароксизм (наблюдается снижение АД, т.д.), чаще применяется ЭИТ.
Кардиоверсия проводится под внутривенным наркозом, поэтому электрический разряд безболезненный для пациента. Успешность восстановления ритма зависит от многих факторов: длительность приступа, размеры полостей сердца (в частности, левого предсердия), достаточное насыщение организма антиаритмическим препаратом), и т.д. Эффективность ЭИТ приближается к 90-95%.
Если пароксизм фибрилляции предсердий длится более двух суток, восстанавливать ритм возможно только после специальной подготовки. Основные этапы – это прием препаратов, разжижающих кровь, под контролем специального анализа (МНО) и проведение чреспищеводной эхокардиографии (ЧПЭхоКГ) перед ЭИТ для исключения тромбов в полостях сердца.
Приступы мерцательной аритмии – как предотвратить?
Для того чтобы пароксизмы мерцательной аритмии не возобновлялись, пациент должен постоянно принимать антиаритмический препарат. С целью профилактики. На сегодняшний день существует немало антиаритмиков, выбор препарата должен сделать врач. Пациенту с мерцательной аритмией необходимо наблюдение кардиолога, при котором проводится регулярное обследование (например, ЭхоКГ раз в год, или суточное холтеровское мониторирование при необходимости, для оценки эффективности лечения), коррекция лечения. Подбор медикаментозной терапии всегда, при любом заболевании, очень кропотливое занятие, которое требует грамотности и упорства со стороны врача и понимания и исполнительности со стороны пациента. Индивидуальной может быть не только эффективность, но и переносимость лечения.
Неэффективность медикаментозной терапии фибрилляции предсердий может быть показанием к хирургическому лечению. В левом предсердии (около впадения легочных вен) располагаются зоны, в которых формируются электрические импульсы, способные запускать фибрилляцию предсердий. Повышенная электрическая активность этих зон может быть выявлена с помощью специального электрофизиологического обследования (ЭФИ). Специальный катетер вводится в полость сердца, полученная информация позволяет составить электрическую «карту» и определить триггерные («пусковые») участки. Исследование проводится под местной анестезией и достаточно безопасно для больного. После определения «пусковых» участков проводится операция – радиочастотная аблация триггерных зон (РЧА). Катетер с помощью высокочастотного тока разрушает эти участки и нарушает запуск аритмии. В четырех случаях из пяти мерцательная аритмия больше не возобновляется. В анимированном виде процесс РЧА триггерных зон при фибрилляции предсердий представлен в ролике.
Фибрилляция предсердий стала постоянной
У определенной части пациентов, страдающих приступами фибрилляции предсердий, рано или поздно наступает время, когда восстановить синусовый ритм уже не удается. Мерцательная аритмия переходит в постоянную форму. Как правило, это случается у больных со значительно увеличенными размерами левого предсердия (4,5 см и более). Такое расширенное предсердие просто не в состоянии удерживать синусовый ритм. При постоянной форме пациенту также необходимо наблюдение врача.
Цели лечения – удержание частоты сердечных сокращений в пределах 60-70 ударов в минуту в состоянии покоя, профилактика образования тромбов в полостях сердца и снижение риска тромбоэмболических осложнений.
Контроль частоты сердечных сокращений проводят бета-блокаторами, дигоксином или антагонистами кальция (группа верапамила), подбирая индивидуальную дозу препарата по принципу «чем выше доза, тем реже ЧСС». На оптимальной дозе титрование заканчивают, и пациент получает ее ежедневно. Оценить эффективность контроля над ЧСС можно с помощью суточного холтеровского мониторирования ЭКГ. Если снижения частоты ритма не удается достичь таблетками, врачи прибегают к хирургическим методам. Хирург-аритмолог изолирует предсердия от желудочков и имплантирует электрокардиостимулятор, который программируется на определенное число сердечных сокращений в покое и адаптируется к нагрузкам.
Для предотвращения тромбообразования применяют препараты, «разжижающие» кровь, то есть замедляющие процессы свертывания крови. С этой целью используют аспирин и антикоагулянты (чаще всего варфарин). На сегодняшний день подход к тактике антикоагулянтной терапии определен на основании оценки риска тромбоэмболических осложнений и риска кровотечений на фоне приема этих препаратов, и утвержден в Национальных Российских рекомендациях ВНОК.
Многие пациенты боятся начать прием препаратов, так как в инструкции указаны такие осложнения, как кровотечение. Вы должны знать, что перед назначением антикоагулянтов врач всегда взвешивает пользу и риск лечения препаратом, и назначает только тогда, когда полностью уверен, что польза значительно превышает риск. Четкое соблюдение рекомендаций и регулярный контроль анализов крови (международное нормализованное отношение (МНО) для пациентов, получающих варфарин) плюс Ваша информированность об основных механизмах действия препарата и тактике Ваших действий при первых признаках кровоточивости делают такое лечение полностью предсказуемым и максимально безопасным.
Предварительно анализируются данные компьютерной томографии. Для доступа производится пункция и катетеризация бедренной вены. По проводнику инструменты проводят в правое предсердие, после выполнения позиционирования производится пункция межпредсердной перегородки и через этот прокол проводник попадает в левое предсердие. Затем производится выбор места имплантации и подбор размера окклюдера. Окклюдер устанавливается в устье ушка левого предсердия, прекращая кровоток в нем и, таким образом, исключается появление тромбов в этом анатомическом образовании. В Красноярске такие операции выполняются в Краевой клинической больнице.
Кардиологи «Центра Современной Кардиологии» обладают не только всеми современными функциональными и лабораторными методами диагностики заболеваний, вызывающих фибрилляцию предсердий, но и огромным опытом диагностики и лечения различных форм мерцательной аритмии.